|
|
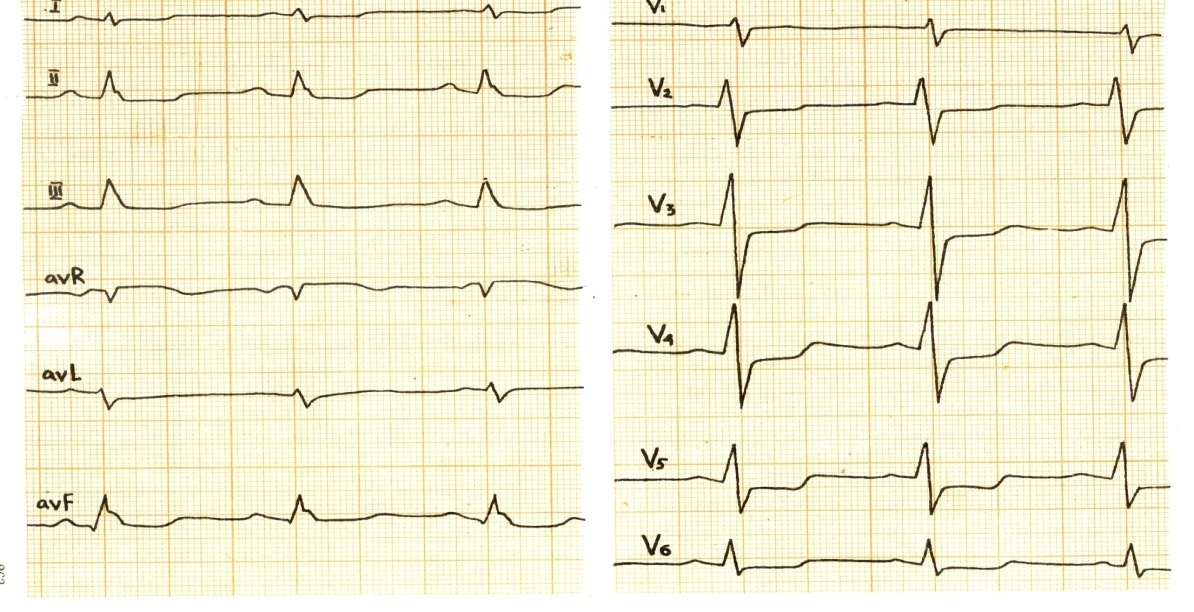
Спонтанная стенокардия ( вазоспастическая)Ее особенностями является то, что она возникает обычно ночью в одно и то же время, либо в ранние утренние часы, характеризуется длительным приступом типичных ангинозных болей, который плохо купируется нитроглицерином. Ее характерной чертой являются изменения на ЭКГ во время приступа в виде резкого дугообразного смещения сегмента ST. Что отражает субэпикардиальную или трансмуральную ишемию. Второй характерной особенностью является то, что этот вид стенокардии обусловлен спазмом сосудов и в межприступном периоде больные могут выполнять обычную физическую нагрузку, при этом у них не обнаруживаются изменения на ЭКГ. Прогрессирующую стенокардию напряжения, впервые возникшую стенокардию, спонтанную (вазоспастическую стенокардию), постинфарктная стенокардия (возникающая в раннем периоде 10-14 день) объединяют термином «нестабильная стенокардия». Диагностика 1. ЭКГ во время приступа стенокардии. Выявляется горизонтальное снижение сегмента ST не менее чем на 1 мм, появление отрицательного «коронарного» зубца Т в двух и более смежных отведениях
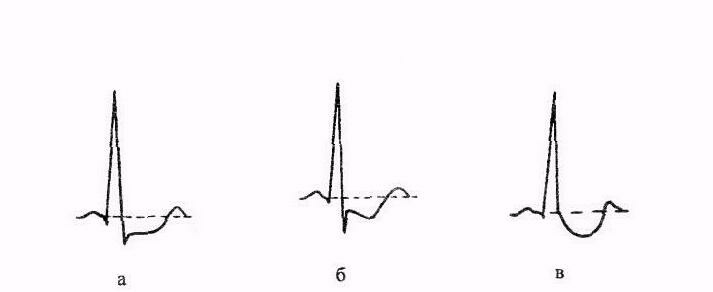
2. Пробы с физической нагрузкой ВЭМ, Тредмил тест. Контроль за состоянием пациента при проведении пробы · Клиническая оценка состояния обследуемого. При проведении теста врач должен периодически целенаправленно спрашивать пациента о наличии у него неприятных ощущений в грудной клетке. · Регистрация ЭКГ в классических и модифицированных отведениях. · Измерение АД Критерии прекращения пробы Клинические: 1) увеличение ЧСС до субмаксимального для данного возраста уровня (75% - 85% от максимальной (200-возраст) ЧСС для данного возраста). 2) развитие типичного приступа стенокардии. 3) повышение АД: систолического более 230 мм рт. ст., диастолического более 120 мм рт. ст. 4) снижение АД на 25 - 30% от исходного. 5) появление выраженной одышки (число дыханий более 30 в минуту) или приступа удушья. 6) появление головокружения, сильной головной боли, резкой слабости, выраженной потливости, бледности, цианоза. 7) признаки неадекватности поведения (эйфория, сбивчивые ответы на вопросы). 8) развитие резкого утомления больного, его отказ от дальнейшего проведения пробы. Электрокардиографические: 1) смещение сегмента ST вниз ишемического характера: а) горизонтальное, б) косонисходящее, в) корытообразное на 1 мм и более по сравнению с исходным, г) косовосходящее на 2мм и более, продолжительностью не менее 0,08с (0,06 с при ЧСС>130 в 1 мин) после точки J (junction), со смещением точки J более 2 мм относительно изолинии; 2) подъем сегмента ST на 1 мм и более по сравнению с исходным; 3) появление частых (более 1:10) экстрасистол и других нарушений ритма (пароксизмальная тахикардия, фибрилляция предсердий). 4) появление или прогрессирование нарушений атриовентрикулярной и внутрижелудочковой проводимости (атриовентрикулярная блокада, блокада ножек пучка Гиса). Пример:
Рис. 1. Варианты ишемического смещения сегмента ST: а) горизонтальное, б) косонисходящее, в) корытообразное.
Рис. 2. Варианты косовосходящего смещения сегмента ST при проведении проб с физической нагрузкой: а) отсутствие смещения, б) смещение на 2мм (J - точка соединения). 3. Мониторирование ЭКГ по методу Холтера. Сущность метода заключается в длительной регистрации ЭКГ на фоне воздействия факторов повседневной жизни. 4. ЧПСП(Чреспищеводная стимуляция предсердий), 5. Фармакологические пробы (проба с дипиридамолом), 6. Коронароангиография
III Инфаркт миокарда Определение Инфаркт миокарда (ИМ) — ишемический некроз миокарда вследствие острого несоответствия коронарного кровотока потребностям миокарда. Периоды ИМ 1) острейший период — от возникновения резкой ишемии миокарда до появления признаков некроза (от 30 мин до 2 ч); 2) острый период (образование некроза) от 2 до 14 дней; 3) подострый период (завершение начальных процессов организации рубца, замещение некротической ткани грануляционной) — до 4—8 нед от начала заболевания; 4) постинфарктный период (увеличение плотности рубца и максимальная адаптация мио- карда к новым условиям функционирования) — до 3—6 мес от начала инфаркта. 1.Классификация ИМ · Крупноочаговый (с патологическим зубцом Q), трансмуральный (с формированием комплекса типа QS)- Q Инфаркт миокарда. · Мелкоочаговый без изменения комплекса QRS- non Q Инфаркт миокарда. 2.Клиникая картина. Чрезвычайно интенсивная боль давящего характера, сжимающая, иногда острая, «кинжальная», распирающая, иррадиирующая в левую руку, кисть, нижнюю челюсть, ухо, зубы, иногда в эпигастрий, под левую лопатку. Чем обширнее зона некроза, тем интенсивнее боль. Боль носит волнообразный характер (то усиливается, то ослабевает), продолжается не- сколько часов (больше 20—30 мин) и даже суток, не купируется нитроглицерином. Сопровождается чувством страха, холодным потом, возбуждением. Однако возможно отсутствие боли. Повышение температуры тела до субфебрильных цифр. 3. Осмотр — кожные покровы бледные, повышенной влажности, возможен акроцианоз. АД в период болевого приступа может повыситься, затем в последующие дни умеренно снижается. В случае развития сердечной недостаточности и кардиогенного шока снижение АД выраженное. · Пальпация- пульс возможна брадикардия, сменяющаяся нормо- или тахикардией, нередко с самого начала тахикардия, аритмия. · Перкуссия — границы сердца расширены влево. · Аускультация—ослабление I тона или обоих тонов, у 1/3— 1/4 больных — ритм галопа (при замедлении атриовентрикулярной проводимости пресистолический, при слабости левого желудочка—протодиастолический). 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|