
|
|
Вскрытие пищевода (эзофаготомия)Показания.Необходимость в эзофаготомии возникает в случаях закупорки пищевода в его шейной части твердыми, не подвергающимися размягчению, инородными телами (куски дерева, костей, металлические предметы и пр.). Чаще всего они застревают в области передней и средней трети шеи, а также в нижней трети шеи и реже в грудной части пищевода. Продвигать обратно в глотку или проталкивать зондом в желудок (в зависимости от места застревания), не прибегая к эзофаготомии, можно лишь плотные куски корма
Иногда к эзофаготомии прибегают при новообразованиях и дивертикулах пищевода. В запущенных случаях закупорки пищевода, при наличии прободения его стенки и развившейся флегмоны шеи, от оперативного вмешательства отказываются (исключения допускаются лишь в отношении особо ценных животных). Фиксация.Оперируют на стоящем животном, крепко фиксировав его голову; в случае необходимости применяют повал на правый бок. Собак и кошек укрепляют на спине.
Обезболиваниядостигают при помощи инфильтрационной анестезии по Вишневскому. На инъекции в толщу кожи и кожного мускула шеи, в плече-подъязычный мускул и под него, а главным образом под висцеральную фасцию всего расходуют не менее 100 мл раствора новокаина.
Оперативные доступы.У лошадей пищевод обнажают с левой стороны в яремном жолобе против застрявшего инородного тела, положение которого определяют прощупыванием через кожу или зондированием. Разрез обычно делают по верхнему краю яремного жолоба, между веной и плече-головным мускулом, отступя на 0,5—1 см от нижнего края последнего, т. е. избирают наиболее близкий путь к пищеводу (верхний доступ). В запущенных случаях, когда пищевод сильно поврежден и его не предполагают зашить, рекомендуют вести разрез под веной по верхнему краю грудинно-челюстного мускула, чтобы обеспечить сток раневого отделяемого в послеоперационном периоде, не опасаясь перехода гнойного процесса на яремную вену (нижний доступ) (рис. 186). Как при верхнем, так и при нижнем доступе к пищеводу кожу рассекают параллельно яремной вене на протяжении 12—15 см. Для лучшей ориентировки вену каудальнее места намеченного разреза прижимают пальцем. Кожу и двухлистковую поверхностную фасцию с кожным мускулом шеи разъединяют скальпелем. После этого раскрывают рану крючками, захватывают кровоточащие сосуды и скручивают их пинцетом. Тонкую фасциальную перемычку между яремной веной и мускулом (плече-головным—при верхнем доступе или грудинно-челюстным—при нижнем) разделяют в глубине раны тупым путем (пинцетом или зондом), а отдельные фиброзные перемычки ножницами; при этом остерегаются вскрыть соединительнотканный чехол яремной вены. В дальнейшем поступают в зависимости от места операции: а) в нижней трети шеи на дне раны последовательно рассекают ножницами, захватывая в складку пинцетом две пластинки—фасцию плече-подъязычного мускула и висцеральную; б) в верхней и средней трети приходится прежде всего разъединить тупым путем плече-подъязычный мускул, а под ним уже рассекают ножницами висцеральную фасцию. После этого широко раскрывают рану и отыскивают пищевод, учитывая его положение в данном участке шеи по отношению к трахее. Пищевод узнают по застрявшему в нем инородному телу 16 В. К. Чубарь
Отыскивать пищевод лучше под контролем глаза, широко раскрыв рану и манипулируя анатомическим пинцетом или пальцем. При этом избегают широкого расслоения тканей за пределами раны, так как без соблюдения этой предосторожности могут возникнуть карманы между фасциями с накоплением в них впоследствии экссудата, что осложняет заживление раны.
Снаружи у нижнего края —> пищевода легко находят пульсирующую общую сонную артерию и сопровождающие ее нервы. Сосудисто-нервный пучок оттягивают тупым крючком вверх, а зачтем уже вскрывают ножницами тонкую фасцию пищевода, захватив ее в складку пинцетом. У крупного рогатого скота доступы к пищеводу те же, что и у лошади (рис. 187).
В последнее время рекомендуют открывать доступ к пищеводу у крупного рогатого скота за пределами яремного жолоба, непосред ственно вдоль нижнего края гру-динно-челюстпого мускула. После рассечения кожи (сбоку от шейной складки) и поверхностной фасции на расстоянии до 6—10 см (в зависимости от величины инородного тела), отводят крючком вверх гру-динно-челюстной мускул вместе с верхним раневым краем, разъединяют глубжолежащмй мышечный слой, а рыхлую клетчатку в глубине раны (между трахеей и мускулами) раздвигают в направлении к пищеводу закрытыми ножницами. Висцеральную фасцию рассекают ножницами, после чего легко отыскивают пищевод. Сосудисто-нервный пучок и яремная вена при этом способе остаются за пределами раневой полости. При диагносцировании тимпании у животного, если нет непосредствен-гой угрозы асфиксии, не следует прибегать к проколу рубца, а рациональнее быстро приступить к операции. Тимпания рубца исчезает вскоре после вскрытия пищевода. У собак и кошек, фиксируя их в спинном положении, удобнее оперировать на вентральной поверхности шеи. Кожу разрезают на протяжении 6—8 см строго по срединной линии на уровне местоположения инородного тела. После рассечения кожи и поверхностной фаспии отпрепаровывают друг от друга тупым путем правый и левый грудинно-подъязычные мускулы, обнажая этим трахею, покрытую собственной фасцией, которую необходимо оставить целой. Затем раневым крючком отодвигают мышцы от левой поверхности трахеи в сторону и разъединяют здесь рыхлую клетчатку. В глубине раны, на левой поверхности трахеи, легко отыскивают пищевод. Его тонкую фасцию осторожно рассекают ножницами, оттянув тупым крючком латерально сосудисто-нервный пучок.
Техника вскрытия пищевода. После рассечения фасциального чехла и обнажения пищевода, на стенку последнего по сторонам предполагаемого продольного разреза накладывают две поддерживающие лигатуры, или же его участок, содержащий инородное тело, осторожно выводят из глубины раны пальцами, стараясь, однако, не отслаивать его изнутри от окружающих тканей. Этот участок пищевода тщательно изолируют марлевыми салфетками. Стенку органа разрезают вдоль, непосредственно над инородным телом, сообразно с величиной последнего. Сначала в пищеводе делают небольшое отверстие при помощи остроконечного скальпеля, проникая его острием через всю толщу стенки органа, затем разрез удлиняют, по мере необходимости, нежницами, также рассекая одновременно все слои стенки (рассечение отдельно мышечного слоя и слизистой оболочки сопровождается неизбежным их расслоением и является грубейшей ошибкой). Слюну удаляют ватными тампонами, не допуская вытекания ее в рану. Инородное тело извлекают осторожно, пользуясь корнцангом, пинцетом, ложкой и пр., чтобы не разорвать стенку органа. Рану пищевода зашивают только при отсутствии в месте его разреза воспалительных изменений и расстройств кровообращения. Стежки накладывают при помощи игл с круглым сечением, желательно кетгутовыми нитями: первый этаж—непрерывный—наслизистую оболочку, второй—такой же или узловатый—на мышечно-соединительнотканный слой; можно ограничиться одноэтажным непрерывным швом на все слои стенки по типу кишечного вворачивающего шва (стр. 111). При воспалительных изменениях, гнойной инфильтрации и омертвении стенки пищевода швы противопоказаны, и рану пищевода оставляют открытой. Если даже пищевод зашивают, наружную рану можно закрыть лишь частичным швом на кожу и подкожный мускул; через нижний угол ее к пищеводу продвигают полоску марли. При оставлении пищевода открытым наружную рану не сближают швами, а заполняют тампоном, пропитанным антисептическим средством. В первые сутки после операции животное лишают воды и корма. В дальнейшем, независимо от того, зашит ли пищевод или рана его оставлена открытой, назначают мягкий, но не жидкий корм, чтобы избежать затекания жидкой массы в рану. Лошадям и жвачным дают часто, но мелкими порциями мягкое сено, листья кормовых трав, а собакам и кошкам—мелкие кусочки пареного мяса. Водопой не ограничивают. Употребление носопищеводного зонда в течение первых 10—12 дней после операции противопоказано. Оперативное лечение дивертикулов пищевода Существуют следующие виды операций при дивертикулах шейной части пищевода. 1. Иссечение части дивертикула в виде эллипсовидного лоскута и нало 2. Погружение дивертикула, предварительно собранного в виде складки 16*
3. Если ниже дивертикула имеется участок резкого сужения пищевода (обусловивший развитие дивертикула), длиной не более 3—4 см, вырезают полностью суженный участок органа и соединяют пищевод «конец в конец» двухэтажным швом так же, как сшивают два конца кишки (см. стр. 303). В зоне операции пищевод подшивают к висцеральной фасции. К этому методу прибегают в крайних случаях, если многократные попытки расширения сужения зондом в течении продолжительного времени не дают результатов. Вскрытие зоба Показаниями для операции служат переполнение зоба затвердевшими пищевыми массами или попадание в него инородных тел. В первом случае следует сначала попытаться удалить пищевые массы повторными промываниями при помощи катетера с последующим массажем. Техника операции.Птицу держат в руках в вертикальном положении, головой вверх (спинное положение противопоказано, так как птица может погибнуть от задушения). Операционное поле обрабатывают спиртовым раствором иода 1 : 1 000. Анестезия излишня. Разрезом, 2—3 см длиной, рассекают строго по срединной линии кожу, поверхностную фасцию и стенку зоба. Содержимое его удаляют анатомическим пинцетом или чайной ложечкой. Стенку зоба закрывают непрерывным швом, а кожную рану—узловатым. Чтобы птица не расклевала швы, на рану накладывают коллодийную повязку или покрывают ее липким пластырем.
ОПЕРАЦИИ В ГРУДНОМ ОТДЕЛЕ ТУЛОВИЩА Костную основу грудного отдела туловища образуют грудная часть позвоночника, ребра и грудная кость. С грудной стенкой подвижно соединены плечевой пояс и плечо. Передняя граница грудного отдела туловища проходит по краниальному краю предлопаточной части глубокого грудного мускула и лопатки (при вертикальном положении передних конечностей). Задняя и нижняя границы тянутся вдоль края реберной дуги. При этом нужно помнить, что часть грудной стенки между линией прикрепления диафрагмы и реберной дугой входит п состав стенки брюшной полости. В дорзальной части грудного отдела туловища различают область холки— г. dorsoscapularis—и спины—г. dorsalis. Ввиду общности строения вместе с последней рассматривают и область поясницы—г. lumbalis, хотя она и относится к брюшному отделу туловища. Более обширна область боковой грудной стенки. Передний отдел ее прикрыт плечевым поясом и отчасти плечом. Поэтому его и рассматривают как лопатко-плечевую область—г. omobrachialis. Задний отдел называют собственно боковой грудной стенкой—г. costalis. Граница между ними проходит по заднему краю трехглавого мускула плеча или по так называемой локтевой линии, опускающейся по вертикали от каудального угла лопатки к локтевому бугру. На нижней стенке грудного отдела туловища выделяют область грудины—г. sternalis, а впереди ее—предгрудинную область, или подгрудок, г. praesternalis (рис. 188). 1. ОПЕРАЦИИ В ОБЛАСТИ ХОЛКИ Анатомотопографические данные * Границы и отделы.Областью холки называют дорзальную часть грудного отдела туловища, располагающуюся между шеей и спиной на уровне первых 10—12 грудных позвонков. Нижнюю границу ее определяет линия, проведенная через бугор ости лопатки назад вдоль контура дорзальных мышц спины. В области холки различают: переднюю треть, или предлопаточный отдел холки,—на уровне верхушек остистых отростков 1—3-го грудных позвонков; среднюю треть—на уровне верхушек остистых отростков 4—7-го грудных позвонков; заднюю треть—на уровне верхушек остистых отростков 8—10-го грудных позвонков. Передняя треть занимает место между краниальной границей холки (вертикалью, проведенной по заднему краю большого бугра плечевой кости) и косой линией, служащей продолжением вверх переднего края предлопаточной части глубокого грудного мускула и лопатки. Средняя треть лежит
Передняя треть холки по гребню имеет различно выраженную пред-холочную выемку; средняя треть находится в пределах наиболее высокой части холки; задняя представляет каудальный склон холки до перехода ее в спину. Наконец, в области холки в пределах расширенной части затылочно-остистой связки выделяют дорзальный (срединный) отдел и, кроме того, два боковых. » Костная основа холки образована главным образом остистыми отростками грудных позвонков, кроме передней трети ее, где отростки первых трех
грудных позвонков не достигают гребня холки. Самым высоким остистым отростком может быть 5-й или 7-й, иногда 4-й или 6-й. Соот1з/Ьтственно этому различают холку с крутым или пологим подъемом. В зависимости от длины и направления остистых отростков различают длинную, узкую и высокую холку (у верховых лошадей) или короткую, низкую и широкую (у тяжеловозов).
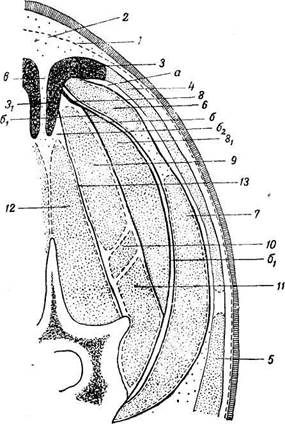
Остистые отростки грудных позвонков имеют хрящевые верхушки—апофизы. Начиная со второго года жизни, у лошадей в центрах апофизов первых 6 (7) грудных позвонков появляются островки окостенения, увеличивающиеся с возрастом. Однако даже у очень старых животных внутренняя окостеневшая часть апофиза отделена от остистого отростка хрящевой прослойкой, и лишь иногда в ней образуются костные перемычки. Слои. В срединном отделе холки слои характеризуются следующими особенностями. 1. Кожа па этом участке в IV2—2 раза толще, чем на боковых отделах. 2. В передней и средней третях холки под кожей, постепенно истончаясь, В задней трети холки под кожей находится рыхлая клетчатка, в которой иногда развивается подкожная слизистая сумка. 3. Затьтлочно-остистая связка образует в области холки (особенно на
Затылочяо-остистая связка прикрепляется к верхушкам (апофизам) остистых отростков, начиная с 3-го (4-го) грудного позвонка. В срединной сагиттальной плоскости оба столбика этой связки обычно тесно спаяны между собой тонким слоем соединительной ткани; иногда в передней трети холки между ними образуется широкая щель (до 1—3 см), заполненная клетчаткой. У латерального края расширенной части затылочно-остистои связки открываются узкие щелевидиые отверстия—эмиссарии для сосудов и нервов.
А—уронень 1-го грудного позвонка, Б—3-го грудного позвонка, В—5-го грудного позвонка, Г—8-го грудного позвонка; 1, 11—трапециевидный мускул; 2—ромбовидный мускул; 3—затылочно-оетистая связка; 4—апофиз; 5—зубец пластинчатой части связки; сие—жировая подушка гребня; п—поверхностная фасция; пс—под-связочное пространство. Под затылочно-остистои связкой в передней трети холки остается широкая щель, выполненная рыхлой клетчаткой—подсвязочное пространство, которое у взрослых лошадей вмещает слизистую сумку. 4. Глубже лежат апофизы остистых отростков; в передней трети холки к боковым поверхностям первых трех апофизов прикрепляется пластинчатая часть затылочно-остистои связки. В боковых отделах холки: 1. Кожа более тонкая и довольно подвижная. 2. Подкожная клетчатка образует очень узкую прослойку, соединяющую 3. Поверхностная фасция в передней и средней трети холки содержит 4. Грудная часть трапециевидного мускула прикрепляется в области С остью лопатки шейная часть мускула соединяется при помощи широкого сухожилия, а грудная—более узким. Задне-нижний край мускула срастается с широчайшим мускулом спины.
5. Широчайший мускул спины проходит только в среднгй и задней третях холки, позади ости лопатки. Апоневроз его начинается на поперечно-остистой фасции, а в области холкр—непосредственно на верхушках остистых отростков (3-го) 4—10-го грудных позвонков. 6. Грудная часть ромбовидного мускула начинается на верхушках остистых отростков 2—6-го (ртти 7-го, реже 8-го) грудных поаион-ков и на поперечноостистоь фасции; шейная часть—на затылочно-остистой связке (в углу между ее столбиковой и пластинчатой частями). Шейная часть ромбовидного мускула прикрепляется на связке и кргуе лопаточного хряща узкой полоской; грудная часть обладает широким полем фиксации как на попе-речноостистой фасции, так и на внутренней поверхности лопаточного хряща.
Фасция ромбовидного мускула соединена с его пе-римизием рыхло. Ее наружный листок простирается вниз на наружную поверхность лопаточного хряща и лопатки, где он сливается с фасциями мышц лопатки, а в шейной части продолжается на вентральный зубчатый мускул. Внутренний листок более развит, чем наружный. Дорзальным своим краем он срастается с поперечноости-стой фасцией, а вентральным оканчивается на лопатке и отчасти продолжается вниз на внутреннюю поверхность вентрального зубчатого мускула. Этот листок усилен эластическими волокнами и имеет вид массивной эластической пластинки—lamina elastica (рис. 191). 7. Тонкий, с широким апоневрозом, зубчатый дорзальный мускул рас 8. Поперечноостистая фасция на уровне 2—5-го грудных позвонков
9. Глубокие мускулы спины, шеи и головы в задней и средней трети холки представлены длиннейшим мускулом спины, остистым, многораздельным
Рис. 191. Поперечный разрез через среднюю треть холки на уровпе 4-го грудного позвонка: 1—поверхностная фасция; 2—затылочно-остистая связка; 3—трапециевидный мускул; 4 — ромбовидный мускул; 5 — лопаточный хрящ; « — широчайший мускул спины; 7—вентральный зубчатый мускул; 8—дорзальный зубчатый мускул; 9—остистый мускул спины; ю—длиннейший мускул спины; 11 -под-вздошно-реберный мускул; 12—многораздельный мускул; 13—поперечно-остистая фасция (13г—ее основная пластинка; 13г—ее добавочные пластинки; 13з—эластическая пластинка); а—подсвязочное пространство; б—подмышечное пространство трапециевидного мускула; в—надлопаточное пространство^—спинное; Эх—глубокое спинное пространство; г—внутрифасциальное пространство ромбовидного мускула. и подвздошно-реберным мускулами; в передней трети—пластыревидным, длиннейшим головы и шеи, полуостистым головы, остистым и многораздельным шеи. 10. В срединной сагиттальной плоскости холки расположены остистые отростки и межостистые связки, а в передней трети холки, кроме того, пластинчатая часть затылочно-остистой связки. Слизистые сумки.Надостистая, или глубокая, слизистая сумка холки— bursamucosa supraspinata s. profunda—постоянно встречается у взрослых
У лошадей с разобщенными столбиками за-тылочво-остистой связки можно нередко встретить вместо одной две сумки. Они располагаются на верхне-боковых, округленных плоскостях апофизов и способствуют скольжению связки вниз в момент опускания головы. Атипичные слизисвые сумки образуются в различных областях холки вследствие увеличения подвижности слоев в
результате неправильной пригонки упряжи, случайных травм, при онходеркозе: под кожей на гребне холки (на уровне 2—4-го, 5—7-го или 7—9-го остистых отростков); на лопаточном хряще, чаще на его переднем и заднем углях; на апофизе остистого отростка 2-го грудного позвонка под зубцами эластической яадостистой связки; на остистом отростке 1-го грудного позвонка; на бугре ости лопатки. Кровоснабжение. 1. Главный ствол глубокой шейной артерпи, обычно характеризующийся магистральным типом ветвления, сначала идет под длиннейшим мускулом шеи, затем в медиальных слоях полуостистого мускула головы и на его внутренней поверхности, прилегая к пластинчатой части затылочно-остистои связки. Артерия отдает 3—4 дорзо-каудальные ветви к предлопаточному отделу холки (рис. 193). 2. Передняя межреберная артерия отдает сегментальные ветви для 3—4-го или 5—б-го (чаще слева) межреберных промежутков и для глубоких мышц холки, расположенных под поперечноостистой фасцией (рис. 194).
Рис. 193. Схема ветвления глубо- Рис. 194. Схема ветвления передней межрекой шейной артерии в передней трети . берной (а) и поперечной шейной (б) артерии. области холки. 4. Дорзальные ветви межреберных артерий делятся, в свою очередь, на глубокие (медиальные) и поверхностные (латеральные) ветви. Первые лежат непосредственно на межостистых связках, будучи окружены жировой клетчаткой, и питают глубокие мышцы, а отчасти также кожу гребня холки (рис. 195). Вторые выходят между подвздошно-реберным и длиннейшим мускулами на поверхность поперечноостистой фасции, а затем прободают последовательно ромбовидный и трапециевидный мускулы и направляются к коже через эмиссарии связки или сбоку от нее. Детали артериальной сети остистых отростков и их апофизов, а также затылочно-остистой связки показаны на рисунках 193, 194, 195, 196. Кровь из области холки оттекает по одноименным венам. Вены кожи и подкожной клетчатки верхних и боковых отделов холки связаны между со-бэй и с таковыми смежных областей громадным количеством анастомозов. Они впадают в более глубокие венозные сосуды сбоку связки, а частью в глубокие межостистые вены. Глубокие межостистые вены непосредственно соединяются с позвоночными венозными синусами. Таким образом, отток крови при тромбозе глав-
Пути оттока лимфыиз области холки и прилегающего отдела шеи направляются: а) к поверхностным шейным (предлопаточным) лимфатическим уз-
Р и с. 195. Схема ветвления межреберной артерии 8-го грудного сегмента в области холки. лам—от поверхностных слоев холки; б) к краниальным и дорзальным средостенным лимфатическим узлам и дорзальным грудным (межреберным)—от глубоких слоев холки. Помимо упомянутых, в области холки имеются одиночные промежуточные лимфатические узлы, расположенные у начальных отделов основных стволов глубокой шейной и поперечной шейной артерий. Иннервация.Кожа и расширенная часть затылочно-остистой связки, а также жировая подушка гребня получают сегментальные кожно-связоч-ные ветви от дорзальных стволов 6-го и 7-го шейных нервов (предлопаточный отдел холки впереди от 3-го грудного сегмента) и от таковых 2—10-го грудных нервов (отдел холки на уровне 3—10-го грудных сегментов). Сегментальные кожно-связочные ветви дорзальных стволов шейных и грудных нервов выходят кгребню холки на уровне бокового края связки, нередко вместе с сосудами (рис. 197). Глубокие мускулы спины, шеи и головы (длиннейший, остистый, многораздельный, подвздошно-реберный, полуостистый головы и пластыревидный)
Зубчатый дорзальный мускул иннервируют вентральные ветви грудных нервов. Трапециевидный мускул обслуживает дорзальная ветвь добавочного нерва, которая отделяется от основного ствола в ямке атланта. В области шеи эта ветвь идет под плече-головным мускулом, затем под трапециевидным.
а.—дорзальные (ко-кносвязочные) ветви шейных нервов; б—такие ж*1 петви грудных нервов; s—дорзальные лопаточн ые нервы для шейных частей ромбовидного п вентрального зубчатого мускулов; si—оОщнй ствол дорзальных лопаточных нервов для грудной части ромбовидного мускула; S2—длинный грудной нерв; д—грудной дорзальный нерв (на рисунке не показан добавочный нерв). В предхолочном отделе она образует вентральный изгиб, отдает две ветви для шейной части трапециевидного мускула, а потом, пересекая косо вверх лопатку и ее мускулы, вступает в грудной трапециевидный мускул, в толще которого и делится на многочисленные концевые ветви. Ромбовидный и зубчатый вентральный мускулы получают особые над-позвоночные ветви (дорзальные лопаточные нервы), отделяющиеся от вентральных стволов 5, 6, 7 и 8-го шейных нервов (непосредственно после ответвления от них дорзальных стволов). К шейному отделу этого мускула подходят четыре таких ветви: две от 5-го и две от 6-го шейных нервов. Для грудного отдела ромбовидного мускула формируется общий ствол из надпозвоночных ветвей 6 и 7-го шейных нервов; он идет в толще мускула ближе к медиальной поверхности лопатки, рассыпаясь на множество веточек. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|




 или куски корнеплодов. Исключение составляют случаи застревания твердых предметов в начальной части пищевода крупного рогатого скота: их удаляют через рот, предварительно продвинув в глотку при помощи массажа и захватив рукой или каким-либо инструментом (корнцангом и др.).
или куски корнеплодов. Исключение составляют случаи застревания твердых предметов в начальной части пищевода крупного рогатого скота: их удаляют через рот, предварительно продвинув в глотку при помощи массажа и захватив рукой или каким-либо инструментом (корнцангом и др.).



 и бледнокрасному цвету. При отсутствии инородного тела пищевод вызывает в пальце ощущение мягкой, полой, сплющенной, легко смещаемой трубки с гладкой поверхностью и проходящим в ней посредине тяжем, который образуется продольными складками слизистой оболочки. Иногда, при дотрагива-нии пальцем, в пищеводе пробегает перистальтическая волна от вызванного рефлекторно акта глотания.
и бледнокрасному цвету. При отсутствии инородного тела пищевод вызывает в пальце ощущение мягкой, полой, сплющенной, легко смещаемой трубки с гладкой поверхностью и проходящим в ней посредине тяжем, который образуется продольными складками слизистой оболочки. Иногда, при дотрагива-нии пальцем, в пищеводе пробегает перистальтическая волна от вызванного рефлекторно акта глотания.

 При открытии доступа к пищеводу у всех животных стараются придать ране в целом вид усеченного конуса: кожный разрез должен быть наибольшим, а все последующие всё ^же и уже (разрез пищевода должен быть самым узким). Только при таком доступе создаются условия для стока гноя из глубоких отделов раны в случае оставления ее открытой.
При открытии доступа к пищеводу у всех животных стараются придать ране в целом вид усеченного конуса: кожный разрез должен быть наибольшим, а все последующие всё ^же и уже (разрез пищевода должен быть самым узким). Только при таком доступе создаются условия для стока гноя из глубоких отделов раны в случае оставления ее открытой.

 незначительных по объему дивертикулах. Ввернутый в просвет пищевода дивертикул с течением времени сморщивается и рассасывается.
незначительных по объему дивертикулах. Ввернутый в просвет пищевода дивертикул с течением времени сморщивается и рассасывается.

 ГЛАВА ТРЕТЬЯ
ГЛАВА ТРЕТЬЯ

 между указанной косой линией и перпендикуляром, восстановленным из заднего угла лопаточного хряща. Задняя треть помещается между средней третью и каудальной границей холки (проходящей через вершину угла в месте перехода склона холки в спину) (рис. 188).
между указанной косой линией и перпендикуляром, восстановленным из заднего угла лопаточного хряща. Задняя треть помещается между средней третью и каудальной границей холки (проходящей через вершину угла в месте перехода склона холки в спину) (рис. 188).

 вниз и назад. В целом формируется треугольная эластическая пластинка, соединяющая затылочно-остистую связку с бугром ости лопатки.
вниз и назад. В целом формируется треугольная эластическая пластинка, соединяющая затылочно-остистую связку с бугром ости лопатки.



 Рис. 189. Поперечные разрезы гребня холки:
Рис. 189. Поперечные разрезы гребня холки:


 проникающие между отдельными мускулами спины; в передней трети она заключает пластыревидный мускул и отдает глубокую пластинку, проходящую между цолуостистым мускулом головы и пластинчатой частью затылоч-но-остистой связки (рис. 190 и 191).
проникающие между отдельными мускулами спины; в передней трети она заключает пластыревидный мускул и отдает глубокую пластинку, проходящую между цолуостистым мускулом головы и пластинчатой частью затылоч-но-остистой связки (рис. 190 и 191).




 лошадей. Она располагается под затылочно-остистои связкой на верхушках остистых отростков 3-го (2—3-го) грудных позвонков (рис. 192). Сумка часто увеличивается в объеме, что обусловливается характером эксплоатации, пригонкой упряжи, а также экс терьер л ьтми особенностями холки у отдельных животных. В этих случаях сумка лежит на уровне 2—4-го остистых отростков и часто образует боковые и каудальные выпячивания. Первые проникают между ромбовидным и трапециевидным мускулами (иногда до переднего угла лопаточного хряща), а задние—под связку, с боков от 4-го остистого отростка, но не каудальнее последнего. В полости с умки бывают перегородки, перемычки и ворсинчатые образования.
лошадей. Она располагается под затылочно-остистои связкой на верхушках остистых отростков 3-го (2—3-го) грудных позвонков (рис. 192). Сумка часто увеличивается в объеме, что обусловливается характером эксплоатации, пригонкой упряжи, а также экс терьер л ьтми особенностями холки у отдельных животных. В этих случаях сумка лежит на уровне 2—4-го остистых отростков и часто образует боковые и каудальные выпячивания. Первые проникают между ромбовидным и трапециевидным мускулами (иногда до переднего угла лопаточного хряща), а задние—под связку, с боков от 4-го остистого отростка, но не каудальнее последнего. В полости с умки бывают перегородки, перемычки и ворсинчатые образования.
 3. Поперечная шейная артерия проходит к холке почти посредине между шейной и грудной частями зубчатого вентрального мускула в направлении кости лопатки и дальше к переднему краю лопаточного хряща. Вначале со-<уд располагается в глубоких слоях зубчатого вентрального мускула, а затем под ним в особом фасциальпом влагалище, соединенном с фасцией зубчатого вентрального мускула п поперечноостистой фасцией. Деление артерии на 2 (3) основные ветви для области холки происходит в нижней или средней трети лопатки или же на уровне лопаточного хряща (рис. 194).
3. Поперечная шейная артерия проходит к холке почти посредине между шейной и грудной частями зубчатого вентрального мускула в направлении кости лопатки и дальше к переднему краю лопаточного хряща. Вначале со-<уд располагается в глубоких слоях зубчатого вентрального мускула, а затем под ним в особом фасциальпом влагалище, соединенном с фасцией зубчатого вентрального мускула п поперечноостистой фасцией. Деление артерии на 2 (3) основные ветви для области холки происходит в нижней или средней трети лопатки или же на уровне лопаточного хряща (рис. 194).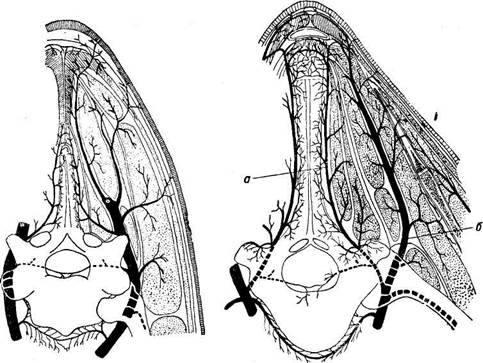

 ных венозных стволов области холки может продолжаться окольными путями, в том числе и через позвоночный венозный синус. Последнее обстоятельство имеет важное значение в патогенезе тромбофлебитов позвоночных вен, возникающих иногда при запущенных гнойно-некротических процессах холки.
ных венозных стволов области холки может продолжаться окольными путями, в том числе и через позвоночный венозный синус. Последнее обстоятельство имеет важное значение в патогенезе тромбофлебитов позвоночных вен, возникающих иногда при запущенных гнойно-некротических процессах холки.




 получают в области холки сегментальные мышечные ветви от дорзальных стволов 5—8-го шейных и 1—10-го грудных нервов, причем шейные нервы участвуют в иннервации мышц предлопаточного отдела холки до 2-го (3-го) грудного сегмента.
получают в области холки сегментальные мышечные ветви от дорзальных стволов 5—8-го шейных и 1—10-го грудных нервов, причем шейные нервы участвуют в иннервации мышц предлопаточного отдела холки до 2-го (3-го) грудного сегмента.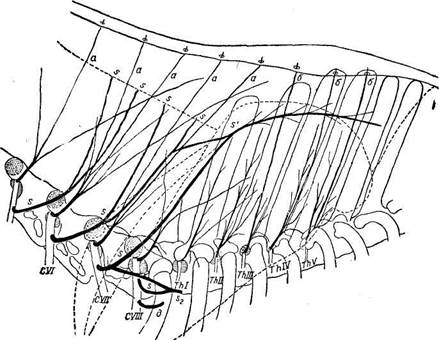
 Рис. 197. Схема иннервации области холки лошади:
Рис. 197. Схема иннервации области холки лошади: