|
|
Прокол слепой и ободочной кишки лошадиРезкое вздутие кишок газами, сопровождающееся угрозой смерти от задушения, служит показанием для прокола.
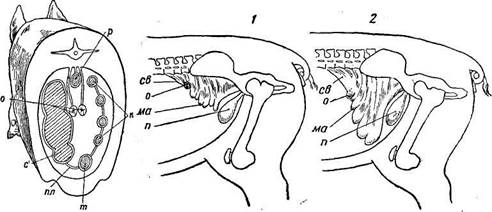
Если сильное выпячивание имеет место в области правой голодной ямки, прокалывают слепую кишку через центр голодной ямки, лежащий на линии, соединяющей середину моклока с последним ребром, на одинаковом расстоянии между ними. В этом центральном поле голодной ямки не проходят крупные сосуды брюшной стенки. Прокол делают в направлении—вперед, вниз и внутрь к мечевидному хрящу (рис 224). Если дорзальная левая часть большой ободочной кишки выпирает в левую голодную ямку, место для прокола выбирают в центре этой последней в таком же направлении, как и справа.
При вздутии вентральной левой части ободочной кишки стенку живота прокалывают слева в нижне-боковом ее участке, в месте наибольшего выпячивания, вкалывая иглу перпендикулярно. Инструментарий. Общепринятые тонкие троакары с трехгранным острием прорезают, а не прокалывают стенку живота и кишки, вследствие чего бывают гематомы, подкожная эмфизема и особенно перитониты, которые оканчиваются, как правило, смертельным исходом. Поэтому для операции безопаснее пользоваться тонкими троакарами с конусообразным острием (его можно получить, стачивая острые грани стилета на обычных тонких троакарах). При отсутствии троакаров их можно заменить иглой диаметром 2 мм, длиной 7—9 см, с тщательно пригнанным к скосу иглы мандреном. Техника операции.Место прокола выбривают и двукратно смазывают настойкой иода: кожу на нем, если это возможно, сдвигают в сторону. Брюшную стенку сильным толчком прокалывают в нужном направлении. После постепенного удаления газов и введения лекарственных растворов, но не дольше чем через час, стилет (мандрен) вставляют в троакар (иглу) и, прижимая брюшную стенку, быстро извлекают инструмент. Рану заклеивают коллодийной ватой. Повторный прокол рекомендуется делать в другом месте, вблизи первого. При строгой асептике и употреблении соответствующих инструментов осложнения бывают редко. Вскрытие рубца Показания.Вскрытие рубца (руменотомия)—один из эффективных
У животных с длинным туловищем предпочтителен нижний вертикальный разрез. Верхняя часть его должна быть удалена от последнего ребра на расстояние 3—4 см, а от конца поперечного отростка первого поясничного позвонка—на 20—22 см. Чтобы легче проникнуть к сетке очень крупных коров, прибегают, если в этом есть необходимость, к оперативному доступу с резекцией 11-го ребра и вскрытием рубца
Наконец, доступ в полость сетки (наиболее близкий) возможен путем вскрытия не рубца, а сычуга. Лапаротомию при этом нужно делать в области мечевидного хряща, на 3—5 см каудаль-нее последнего, по белой линии живота или сбоку от нее. Сычуг частично извлекают наружу и вскрывают справа от линии прикрепления на нем сальника. Продвигая руку вперед и вверх, в полости сычуга легко находят отверстие в сетку и тут же справа—в книжку. Таким образом, используя в каждом случае тот или другой оперативный доступ, можно выбрать наиболее близкий путь к сетке с целью извлечения из нее инородных тел рукой, введенной через разрез брюшной стенки и рубца. Лежащие под кожей подкожный мускул туловища, желтую брюшную фасцию и косые брюшные мускулы (наружный и внутренний) рассекают скальпелем и только поперечный брюшной мускул раздвигают тупым путем, так как его волокна имеют вертикальное направление. Разъединение косых брюшных мыщц по ходу их волокон в данном случае нерационально из-за возникающих затруднений при извлечении стенки рубца с последующим подшиванием его к коже: напрягающиеся мышцы суживают рану и мешают свободному манипулированию в рубце. Брюшину захватывают в складку и рассекают ножницами с таким расчетом, чтобы через отверстие в ней легко проникала рука. Техника операции. Взрослых животных оперируют, как правило, в стоящем положении. Повал необходим лишь у слабых животных (у стельных коров он противопоказан). Из способов обезболивания применяют инфильтрационную анестезию по Вишневскому, паралюмбальную или паравертебральную анестезию.
Затем стенку рубца разрезают остроконечными ножницами или скальпелем, тотчас же выворачивают ее края наружу и снова подшивают к коже четырьмя-шестью стежками, по два-три справа и слева. При выполнении этой предосторожности пищевые массы не могут попасть в рану. Перед наложением второго этажа швов на вывернутый край рубца и кожу между ними вкладывают простыню или марлевую салфетку, сложенную вчетверо и пропитанную антисептическим раствором. Если операцию осуществляют по поводу пареза и переполнения рубца, рукой постепенно извлекают часть (2/3) содержимого, часто составляющего несколько ведер пищевых масс.
Рис. 226. Извлечение инородного тела из сетки рукой: 1—сетка; 2—рубец; 3—сычуг; 4—сердечная сорочка; 5—преддверие рубца. При наличии травматического ретикуло-перитонита основной целью оперативного вмешательства является удаление инородного тела из сетки. Инородное тело может иногда находиться за пределами сетки. Поэтому перед вскрытием рубца,сразу же по окончании лапаротомии,исследуют наружную поверхность сетки, продвигая руку в брюшную полость к сетке между брюшной стенкой и рубцом. Обнаруженное инородное тело (окруженное фибрином) извлекают пальцами. Если инородное тело за пределами сетки отсутствует, вскрывают рубец и фиксируют к коже, как указано выше. Затем, освободив его от части содержимого, проникают рукой в сетку через естественное широкое отверстие, находящееся в передней стенке рубца на половине высоты грудной клетки. Сетку легко узнать по ячеистому строению, напоминающему пчелиные соты (рис. 226). Слизистую оболочку сетки тщательно исследуют путем прощупывания каждой ячейки. Место внедрения инородного тела в стенку устанавливают во участкам отека, уплотнения или утолщения, а также по болезненности. Инородное тело захватывают пальцами, осторожно вытягивают из стенки •сетки и удаляют. При выхождении постороннего тела за пределы сетки и образовании вокруг него абсцесса, последний вскрывают со стороны полости сетки в месте
Очень часто, кроме внедрившегося в стенку сетки инородного тела, находят и свободно лежащие посторонние предметы как в сетке, так и в рубце. Их также извлекают. Перед наложением шва на стенку рубца края раны последнего обмывают антисептическим раствором и снимают верхний временный шов, которым слизистая рубца была подшита к коже. Разрез рубца закрывают непрерывным (вворачивающим) швом через все слои стенки (см. стр. 111). Затем снова орошают рану и наружную поверхность рубца, удаляют остатки антисептического раствора ватно-марлевыми шариками и снимают нижний временный шов с боков, оставляя лишь угловые фиксирующие стежки. Серозно-мышеч-ный узловатый шов накладывают с таким расчетом, чтобы первый этаж его на рубце погрузился внутрь. После этого снимают угловые временные швы и приступают к закрытию брюшной стенки. Сначала соединяют непрерывным швом брюшину и поперечный брюшной мускул, азатем—узловатым внутренний и наружный косые брюшные мышцы (вместе или отдельно каждую). Кожный разрез закрывают Частично, помещая в нижнем углу раны капиллярный марлевый дренаж. Дренаж извлекают на 4—6-й день; кожный шов снимают на 10—12-й день. Животному дают: в течение первых суток только 5 л теплой воды; на 2-й день, кроме воды,—1 кг вареной свеклы; на 3-й день—2 кг вареной свеклы; на 4-й и 5-й дни—по 2 кг сырой свеклы; на 6-й день, кроме 3 кг сырой свеклы,—1 кг муки (в виде болтушки); на 7-й день—1 кг лугового сена, 5 кг свеклы и 2 кг муки; на 10-й день—сена вволю. Наиболее частое осложнение операции—нагноение раны брюшной стенки—при наличии дренажа особой опасности не представляет. Если необходимо, снимают часть швов и обрабатывают антисептически рану. При явлениях перитонита показаны противосептические мероприятия, а в тяжелых случаях животное убивают на мясо. По материалам Тарасова, благоприятный исход операции получается в 94—95% всех случаев. Вскрытие сычуга овец Показания.Операцию применяют для удаления из сычуга растительных камней—фитобезоаров. Техника операции(по С. Г.Ельцову). Операцию выполняют под пер-оральным алкогольным наркозом или местным обезболиванием. Брюшную полость вскрывают по белой линии, позади от мечевидного хряща, ьа протяжении 10—15 см. После разреза брюшины отводят влево большой сальник и подтягивают пилорическую часть сычуга к отверстию. Это облегчает выведение органа и исключает возможность перемещения мелких фитобезоаров в двенадцатиперстную кишку. Вытянутую в рану пилорическую часть сычуга изолируют стерильными салфетками, фиксируя последние клеммами или швами к коже. Сычуг вскрывают с левой стороны, в начале пилорической части, в том месте, где сосуды малой и большой кривизны не доходят друг до друга, и параллельно последней. Размеры отверстия должны соответствовать величине самого крупного фитобезоара. С 9toij целью, установив место разреза, придвигают к нему через стенку сычуга крупный фитобезоар и фиксируют его большим и указательным пальцами левой руки, стараясь отвести эту часть сычуга в сторону, за пределы брюшной раны. Разрезав всю толщу стенки сычуга, выталкивают фитобезоар, а затем и остальные, если они имеются. При этом стараются не загрязнить наружную поверхность сычуга и брюшную рану пищевыми массами.
Вскрытиежелудка собак Показаниемдля операции служит обнаружение в желудке инородных тел (причем тщательно выясняют, не больно ли животное бешенством).
Техника операции.Собаке, находящейся в глубоком наркозе, придают спинное положение. Разрез ведут в предпупочной области по белой линии или сбоку (слева) от нее. Разъединив сальник, находят поверхность желудка, прощупывают из брюшной полости инородное тело, захватывают его пальцами и выводят со стенкой желудка через разрез брюшной стенки наружу.
Нередко тяжелые предметы пере-мещаются вниз и достать их, когда животное находится в спинном положении, через стенку желудка не удается. В таких случаях вытягивают наружу часть желудка без инородного тела. Ее тщательно изолируют марлевыми салфетками, накладывают по линии от большой к малой кривизне две лигатуры и рассекают между ними стенку желудка параллельно большой кривизне в участке, где нет крупных сосудов. В разрез вводят два пальца, отыскивают в полости желудка инородное тело и извлекают его корнцангом или пинцетом. Разрез желудка закрывают типичным двухэтажным швом (сквозной через все слои и серозно-мышечиый) (рис. 227), а брюшную стенку—обычным порядком. В течение 6—7 дней после операции животному дают только жидкую пищу и ежедневно вводят с ней стрептоцид или сульфидин. Вскрытие кишки(энтеротомия) Показания.Кишку вскрывают при необходимости извлечь из нее застрявшие инородные тела, кишечные камни и конкременты (обтурационные иле-усы). Операция, как правило, имеет срочный вынужденный характер. У лошадей обычным местом образования камней является желудко-образное расширение большой ободочной кишки, а застревают они у переходя в малую ободочную кишку или в петлях последней. У собак инородные теля находят в тонком отделе кишечника. Оперативные доступы.Для удаления камня из жслудкообразного расширения ободочной кишки делают косой разрез, длиной 20 см, с правой стороны в области мечевидного хряща, отступя на 4—5 см от реберной дуги и параллельно последней на уровне синхондрозов 11(12)—7(8) ребер (рис. 216). Передне-нижний конец раны должен находиться на расстоянии 14—15 см от белой линии живота. Послойно, в одном и том же направлении рассекают: кожу, кожный мускул туловища с поверхностной фасцией, желтую брюшную фасцию, косой брюшной наружный мускул, апоневроз косого брюшного внутреннего мускула, поперечный брюшной мускул, одноименную фасцию
Если камень застрял в малой ободочной кишке, необходим вертикальный разрез в левом подвздохе, начинающийся от верхнего края тазо-реберной ножки косого брюшного внутреннего мускула и продолжающийся вниз на 15—18 см (И. Д. Медведев). Учитывая, что камень чаще застревает в начальном отделе кишки, этот разрез максимально приближают к последнему ребру, а не к моклоку. Послойно разъединяют: кожу и поверхностную фасцию, желтую брюшную фасцию, косые брюшные наружный и внутренний мускулы, поперечный брюшной мускул с одноименной фасцией и брюшину; косой брюшной внутренний мускул с одноименной фасцией и брюшину; косой брюшной внутренний мускул и поперечный брюшной мускул разъединяют по ходу их волокон, остальные слои рассекают. При застревании камня в начальной части кишки с этой же целью рекомендуют делать лапаротомию с резекцией 17—18-го ребра (Веллер, Оливков). У собак разрезы делают по белой линии живота или парамедианные, на уровне прощупываемого через брюшную стенку инородного тела. Оперативное удаление кишечных камней, застрявших'в самом начале малой ободочной кишки, в остром периоде, когда закупорка ее вызывает сильную интоксикацию животного, нежелательно из-за частых смертельных исходов операции. В таких случаях рекомендуется оттеснить камень из места его ущемления в желудкообразное расширение ободочной кишки и временно устранить непроходимость при помощи обильных теплых клизм, используя тампонатор. Через 5—6 дней после восстановления нормальной температуры приступают к удалению камня из желудкообраз-ного расширения. Когда камень не удается оттеснить в желудкообразное расширение припомощи клизм, единственным выходом является неотложное оперативное вмешательство: лапаротомия слева, разрез кишки и удаление камня (при некрозе кишки—резекция пораженного ее участка).
Пород операцией, если есть время, назначают на 12—24 часа голодную диэту, а внутрь дают дезинфицирующие кишечник средства.
(см. рис. 230). Удаление камня из желудкообразного расширения ободочной кишки (по Веллеру). Животное фиксируют в боковом положении, правой стороной вверх. Обезболивание достигается наркозом в сочетании с паравертсбральной или инфильтрационной анестезией. После разреза брюшной стенки в брюшную полость вводят руку и отыскивают правое дорзальное положенно кишки (об отличительных признаках его см. стр. 288). Часть его извлекают наружу и тщательно изолируют марлевыми салфетками (лучшее целофановыми прокладками), оттеснив предвари-
Р и с. 230. Вскрытый просвет кишки; слизистая оболочка фиксирована языкодержателями (см. рис. 231).
Рис. 231. Щипцы Веллера для дробления кишечных камней (см. рис. 232). кровоостанавливающими зажимами или языкодержателями (рис. 230). После этого вводят руку в желудкообразное расширение кишки, предварительно влив в нее 150—200 мл масла, и извлекают камень. Если камень очень большой, его предварительно раздробляют в желудкообразном расширении при помощи специальных щипцов (рис. 231), а при отсутствии таковых— экразером. Продвижение инструмента и дробление камня осуществляют под контролем руки (рис. 232).
Рану кишки зашивают трехэтажным швом: 1) непрерывным только слизистую (после снятия зажимов), 2) и 3)—серозно-мышечным. По наложении первого шва на слизистую оболочку, удаляют клеенку, обмывают кишку теплым физиологическим раствором, дезинфицируют руки и приступают по мере снятия клеенки к наложению узловатого серозно-мышечного шва. Далее кишку обмывают второй раз, еще раз дезинфицируют руки и накладываю! второй узловатый или непрерывный серозно-мышечный шов (рис. 233). Смазав кишку камфорным маслом, вправляют ее в брюшную полость. Рану брюшной стенки закрывают трехэтажным швом: 1) на брюшину и поперечный мускул живота; 2) на косые брюшные мышцы и желтую брюшную фасцию; 3) на кожу.
Удаление камня из малой ободочной кишки. Петлю кишки вместе с камнем извлекают наружу и изолируют про-•стьшей или марлевыми салфетками. Кишку разрезают вдоль по тении >на стороне, противоположной брыжейке. Предварительного наложения ■кишечных жомов не требуется. После удаления камня кишку закрывают непрерывным трехэтажным кишечным швом: первым через все слои ■стенки кишки, вторым и третьим— серозно-мышечными. Рану брюшной стенки закрывают трехэтажным швом: 1) на брюшину и поперечный брюшной мускул; 2) на косой брюшной внутренний мускул; 3) на желтую брюшную фасцию и кожу (апоневроз косого брюшного наружного мускула, ввиду его сильного натяжения, зашивать очень трудно).
Удаление инородных тел из кишечника собак. Пораженную петлю извлекают наружу, изолируют мягкими кишечными жомами (рис. 234) за пределами инородного тела и обкладывают салфетками. Тонкую кишку рассекают поперек во избежание стеноза. Зашивают ее типичным двухэтажным кишечным швом. Все животные в послеоперационном периоде требуют противосепти-ческого лечения (пенициллиновая или сульфаниламидная терапия).В качестве корма им дают болтушку и морковь (собакам жидкие супы). К обычному кормлению переходят на 5—6-й день.
Показания: тяжелые случаи копростазов слепой кишки лошади с запорами, которые но удается устранить в течение 7—10 дней другими методами лечения; большое скопление песка в слепой кишке (песочные колики, наблюдающиеся в южных и восточных районах). Техника операции (по Чубарю). Операции должен предшествовать глубокий наркоз, а также паравортебральная анестезия, которая ослабляет перистальтику кишки и облегчает удаление ее содержимого. В крайнем случае можно ограничиться наркозом и инфильтрационной анестезией по Вишневскому. Животное кладут на левый бок, конечности его укрепляют попарно. Оперативный доступ к слепой кишке открывают справа в области мечевидного хряща в виде косого разреза, длиной 18—20 см, на расстоянии 4—5 см от реберной дуги и параллельно последней, на уровне 17—11-го ребер; передне-нижний конец разреза должен располагаться в непосредственной близости от наружной грудной вены. Мышечные слои разъединяют по ходу кожного разреза, не считаясь с направлением их волокон. В брюшную полость вводят руку, отодвигают вверх правую вентральную часть ободочной кишки, а затем, найдя медиально от нее верхушку слепой кишки, извлекают последнюю на 20—30 см наружу и тщательно обертывают, кроме верхней поверхности, влажной стерильной простыней; последнюю фиксируют к краям кожного разреза швами или зажимами. Затем по дорзальной тении, на расстоянии 2 см сбоку от находящейся на ней складки серозной оболочки, разрезают серозно-мышечный слой кишки на протяжении 15 см. Края разреза пришивают непрерывным швом к краю овального отверстия в клеенке; под клеенкой кишку вплотную закрывают несколькими слоями простыни, прикрепляя ее к клеенке клеммами. Только после этого рассекают слизистую оболочку и завернутые края ее фиксируют также к клеенке зажимами. Далее приступают к удалению содержимого слепой кишки рукой, освобождая сначала верхушечную ее часть, а затем тело и головку. Руку и слизистую оболочку кишки часто смазывают вазелином или вазелиновым маслом. Если при этом возникают затруднения, вводят рукой конец трубки от клистирной кружки в глубину кишки и под умеренным давлением струи воды постепенно вымывают содержимое. Перед закрытием разреза кишки проверяют рукой проходимость ео отверстий, а затем вливают в полость 200—300 мл масла (растительного или вазелинового). Стенку кишки закрывают трехэтажным швом: непрерывным вворачивающим на слизистую оболочку и двумя этажами узловатого серозно-мышечного шва (перед переходом к следующему этажу кишку тщательно обмывают антисептическим раствором; клеенку снимают после закрытия слизистой оболочки; кишку перед вправлением в брюшную полость смазывают стерильным камфорным маслом). Брюшную рану зашивают как при операции удаления камней из желуд-кообразного расширения большой ободочной кишки. Резекция кишки Показания: некроз петли кишки при ущемленных грыжах, инвагинациях, заворотах, камнях и конкрементах, инородных телах и пр. Техника операции. Брюшную стенку разрезают в местах доступов к различным отделам кишок, описанных выше. Пораженную петлю извлекают и сдавливают с обоих концов мягкими кишечными жомами на расстоянии
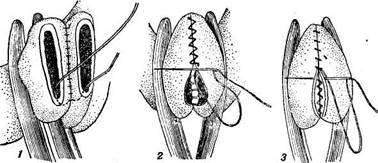
не менее 5—7 см от границ пораженного участка, предварительно оттеснив пальцами его содержимое. Вторую пару жомов (или гемостатические зажимы) накладывают в непосредственной близости от тех же границ, на расстоянии 4—5 см от первых; при этом кишечное содержимое оттесняют в направлении к пораженному участку петли. Затем приступают к двойной перевязке сосудов брыжейки, идущих в резецируемый участок, возможно ближе к последнему, остерегаясь перевязывать пограничные стволы, обслуживающие участки кишки на линиях намечаемой резекции. При резекции малой ободочной кишки у лошади, у которой в брыжейке имеется толстый слой жировой клетчатки, рекомендуют перевязывать сосуды за пределами артериальных дуг (сосуды первого порядка), на расстоянии 15 см от кишки. Так же следует поступать при удалении больших участков тонкой кишки (способы выключения резецируемого участка кишки с учетом его величины показаны на рис. 235). Брыжейку рассекают между лигатурами ножницами. Концы кишки соединяют двумя способами: «конец в конец» и «бок в бок» (путем образования соустья—энтороанастомоза). Второй способ применяют
Рис. 236. Соединение кишки «конец в конец» в три приема (объяснение в тексте). только у маленьких собак и кошек на тонком кишечнике. Иногда, например при экспериментальных операциях, отрезки кишки сшивают «конец в бок». Соединение кишки «конец в коне ц». Кишку рассекают между жомами наискось, чтобы свободный от брыжейки участок был удален на большем протяжении. Благодаря этому увеличивается просвет соединяемых концов и обеспечивается лучшее их кровоснабжение (рис. 235), Затем концы кишки прикладывают друг к другу боковыми поверхностями и соединяют швами в три приема (рис. 236): 1) на расстоянии 0,5 см от концог, кишки накладывают задний непрерывный серозио-мътшечный шов на прилежащие ее стенки, завязывая концы нити; 2) сшивают по всей окружности
Отдельным непрерывным швом соединяют края разреза брыжейки. Соединение кишки «бок в б о к». Места, где намечается рассечь кишку, сдавливают до максимума твердыми кишечными жомами (рис. 237) или широкими артериальными зажимами. На расстоянии 1—2 см по пери-
Рис. 238. Закрытие культи кишки при ее соединении «бок в бок»: а—погружение перевязанной культи под кисетный шов: б—закрытие ее серозно-мы- шечным 8-образным швом. Рис. 239. Соединение кишки «бок в бок» в четыре приема (объяснение в тексте).
Соединенную кишку обмывают теплым раствором риваноля, стрептоцида или физиологического раствора, смазывают камфорным маслом и вправляют в брюшную полость. Затем закрывают швом брюшную рану. 3. КАСТРАЦИЯ САМОК Кастрация свинок
Анатомотопографические данные. Яичник 2—4-месячных свиней имеет овальную или бобовидную форму и гладкую поверхность; в период полового созревания (4—6 месяцев) и в непосредственно следующий за ним яичник характеризуется бугристостью (напоминает ягоду ежевики—наличие фолликулов); у взрослых свиней он приобретает гроздевидную форму. Длина яичника у половозрелых свинок колеблется от 1,5 до 4 см. Орган покрыт сильно развитой у свиней яичниковой сумкой—bursa ovarii, отверстие которой обращено к яйце-цроводу. Левый яичник чаще больше правого. Извилистый, тонкий, плотной консистенции яйцепровод без резких границ переходит в рог матки (рис. 240).
Рога матки образуют многочисленные петли; от петель кишечника они отличаются более плотной консистенцией и узким диаметром. У неполовозрелых свинок рога матки бывают толщиной от 0,3 до 0,5 см, у половозрелых—от 0,7 до 1,5 см, у поросившихся толщина их еще больше. Иногда встречается матка с одним рогом, в редких случаях — с тремя или четырьмя рогами и таким же количеством яичников. Брыжейки (связки) яичников прикрепляются к позвоночнику широким основанием спереди и на уровне моклока: левая почти по срединной плоскости, между аортой и полой веной, а правая—на некотором расстоянии вправо от срединной плоскости (у свинок в возрасте 2—3 месяцев на 1 —2 см, 20 в. к- Чубарь
Длина связки яичника у неполовозрелых свинок достигает 3—5 см; в возрасте 5—6 месяцев—6—10 см, а у половозрелых поросившихся свиней—10 —
20 см. При умеренном натягивании связка удлиняется на 25—30%. У большинства свиней левая связка бывает на 1—2 см длиннее правой. Местоположение яичников меняется в зависимости от возраста, степени наполнения кишечника, положения животного во время операции и пр. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|
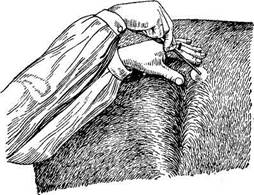



 Оперативные доступы к рубцу открывают в левой подвздошной области. У животных с относительно коротким туловищем прибегают к вертикальному разрезу длиной 15—20 см, верхний конец которого должен находиться на 10—12 см ниже конца поперечного отростка первого поясничного позвонка и на 3—4 ем сзади от последнего ребра (высокий разрез) (рис. 225).
Оперативные доступы к рубцу открывают в левой подвздошной области. У животных с относительно коротким туловищем прибегают к вертикальному разрезу длиной 15—20 см, верхний конец которого должен находиться на 10—12 см ниже конца поперечного отростка первого поясничного позвонка и на 3—4 ем сзади от последнего ребра (высокий разрез) (рис. 225). ниже его продольного желоба. Разрез кожи длиной 15—20 см ведут вдоль по ребру в его нижней трети под линией прикрепления диафрагмы. После рассечения мягких тт«&ней и резекции освобожденного от надкостницы участка ребра длиною \'2—15 см (в рану должна свободно проникнуть рука) рассекают внутреннюю надкостницу, поперечную фасцию живота, брюшину и сальник (ножницами), перевязывая сосуды.
ниже его продольного желоба. Разрез кожи длиной 15—20 см ведут вдоль по ребру в его нижней трети под линией прикрепления диафрагмы. После рассечения мягких тт«&ней и резекции освобожденного от надкостницы участка ребра длиною \'2—15 см (в рану должна свободно проникнуть рука) рассекают внутреннюю надкостницу, поперечную фасцию живота, брюшину и сальник (ножницами), перевязывая сосуды.


 Покончив с лапаротомией, рубец подгягивают к разрезу и подшивают серозно-мъчпечным узловатым швом к коже при расстоянии между стежками 4—5 см. По одному стежку добавляют в верхнем и нижнем углах раны.
Покончив с лапаротомией, рубец подгягивают к разрезу и подшивают серозно-мъчпечным узловатым швом к коже при расстоянии между стежками 4—5 см. По одному стежку добавляют в верхнем и нижнем углах раны.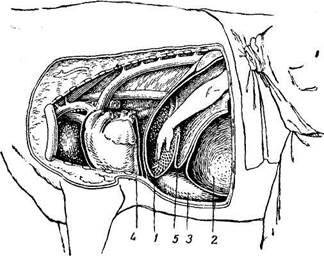




 наибольшей флюктуации. Стенку абсцесса разрезают скальпелем, введенным с рукой. Инородное тело извлекают через разрез абсцесса.
наибольшей флюктуации. Стенку абсцесса разрезают скальпелем, введенным с рукой. Инородное тело извлекают через разрез абсцесса.


 После удаления камней, по углам разреза сычуга пропускают по одной временной лигатуре и, растянув ими рану по длине, накладывают швы: первый—погружной через все слои стенки сычуга (непрерывный), второй—• узловатый или непрерывный серозно-мышечный. В области брюшной стенки прежде всего зашивают брюшину и белую линию, а затем отдельно кожу с поверхностной фасцией и рыхлой клетчаткой. Оба шва делают узловатыми. Кожные швы снимают на 12-й день.
После удаления камней, по углам разреза сычуга пропускают по одной временной лигатуре и, растянув ими рану по длине, накладывают швы: первый—погружной через все слои стенки сычуга (непрерывный), второй—• узловатый или непрерывный серозно-мышечный. В области брюшной стенки прежде всего зашивают брюшину и белую линию, а затем отдельно кожу с поверхностной фасцией и рыхлой клетчаткой. Оба шва делают узловатыми. Кожные швы снимают на 12-й день.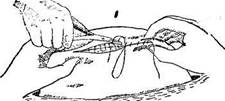


 и брюшину. Наружную грудную вену перевязывают и рассекают между лигатурами (А. А. Веллер).
и брюшину. Наружную грудную вену перевязывают и рассекают между лигатурами (А. А. Веллер).



 Рис. 229. Подшивание серозно-мышечного слоя кишки к клеенке
Рис. 229. Подшивание серозно-мышечного слоя кишки к клеенке



 тельно рукой кишечное содержимое. Стенку кишки рассекают вдоль через тению на протяжении 15—18 см, причем сначала разрезают только серозно-мы-шечный слой кишки (рис. 228) и подшивают его к краю отверстия в клеенке размером 1x2 см (рис. 229), а затем слизистую и фиксируют ее к клеенке
тельно рукой кишечное содержимое. Стенку кишки рассекают вдоль через тению на протяжении 15—18 см, причем сначала разрезают только серозно-мы-шечный слой кишки (рис. 228) и подшивают его к краю отверстия в клеенке размером 1x2 см (рис. 229), а затем слизистую и фиксируют ее к клеенке



 Рис. 233. Третий этаж шва на кишку: второй серозно-мышечцый шов.
Рис. 233. Третий этаж шва на кишку: второй серозно-мышечцый шов.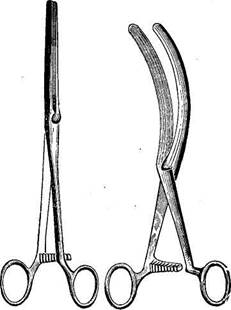




 Вскрытие слепой кишки
Вскрытие слепой кишки








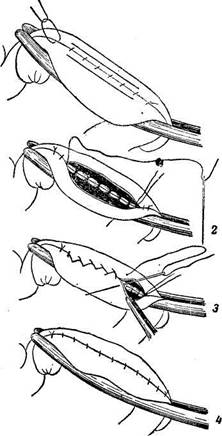 концы кишки непрерывным швом, проникающим через все слои кишки; на соприкасающихся стенках уколы делают с одной стороны; на отдаленных стенках накладывают вворачивающий шов (уколы со стороны слизистой оболочки); 3) третьей ниткой накладывают передний серозио-мышечный шов, причем его начинают и оканчивают за пределами заднего (оба серозно-мышечных шва лучше накладывать по Плахотину и Садовскому). При сшивании толстой кишки следят, чтобы совпадали соответствующие тении (приходились одна против другой).
концы кишки непрерывным швом, проникающим через все слои кишки; на соприкасающихся стенках уколы делают с одной стороны; на отдаленных стенках накладывают вворачивающий шов (уколы со стороны слизистой оболочки); 3) третьей ниткой накладывают передний серозио-мышечный шов, причем его начинают и оканчивают за пределами заднего (оба серозно-мышечных шва лучше накладывать по Плахотину и Садовскому). При сшивании толстой кишки следят, чтобы совпадали соответствующие тении (приходились одна против другой).

 Рис. 237. Твердый кишечный жом.
Рис. 237. Твердый кишечный жом. ■ферии от жомов, до их снятия, накладывают на кишку кисетный серо зно-мышечный шов. Затем жомы заменяют лигатурами и рядом с последними изолируют резецируемый участок кишки при помощи артериальных зажимов, чтобы предупредить загрязнение раны. Только после этого кишку рассекают между зажимом и лигатурой. Культи погружают в затягиваемый и завязываемый кисетный шов, поверх которого накладывают 8-образный серозно-мышечный шов (рис. 238). В заключение культи кишки, со вставленной между ними салфеткой, прикладывают друг к другу «бок в бок» слепыми концами в противоположные стороны (изоперистальтически) и фиксируют мягким кишечным жомом.
■ферии от жомов, до их снятия, накладывают на кишку кисетный серо зно-мышечный шов. Затем жомы заменяют лигатурами и рядом с последними изолируют резецируемый участок кишки при помощи артериальных зажимов, чтобы предупредить загрязнение раны. Только после этого кишку рассекают между зажимом и лигатурой. Культи погружают в затягиваемый и завязываемый кисетный шов, поверх которого накладывают 8-образный серозно-мышечный шов (рис. 238). В заключение культи кишки, со вставленной между ними салфеткой, прикладывают друг к другу «бок в бок» слепыми концами в противоположные стороны (изоперистальтически) и фиксируют мягким кишечным жомом.
 Для образования кишечного анастомоза: 1) накладывают первый непрерывный серозно-мышечный шов на прилежащие стенки, завязывая концы нити; длина его должна превышать на */з диаметр кишки; 2) параллельно этому шву на расстоянии 0,5—0,7 см вскрывают с обеих сторон просветы кишки; разрезы длиной, большей, чем диаметр кишки, ведут не далее 2—3 см от культей кишки во избежание образования в дальнейшем больших слепых мешков и каловых завалов; затем при помощи второй нити соединяют непрерывным швом, проникающим через все слои кишечной стенки, задние губы раны, сосредоточивая все уколы с одной стороны; 3) захлестнув нить узлом (но не обрывая ее), продолжают шов, применяя его вворачивающую разновидность, на передние губы; последним стежком связывают начальную и конечную части нити; 4) третьей ниткой накладывают передний серозно-мышечный шов, причем его начинают и кончают за пределами первого серозно-мышечного шва (рис. 239).
Для образования кишечного анастомоза: 1) накладывают первый непрерывный серозно-мышечный шов на прилежащие стенки, завязывая концы нити; длина его должна превышать на */з диаметр кишки; 2) параллельно этому шву на расстоянии 0,5—0,7 см вскрывают с обеих сторон просветы кишки; разрезы длиной, большей, чем диаметр кишки, ведут не далее 2—3 см от культей кишки во избежание образования в дальнейшем больших слепых мешков и каловых завалов; затем при помощи второй нити соединяют непрерывным швом, проникающим через все слои кишечной стенки, задние губы раны, сосредоточивая все уколы с одной стороны; 3) захлестнув нить узлом (но не обрывая ее), продолжают шов, применяя его вворачивающую разновидность, на передние губы; последним стежком связывают начальную и конечную части нити; 4) третьей ниткой накладывают передний серозно-мышечный шов, причем его начинают и кончают за пределами первого серозно-мышечного шва (рис. 239).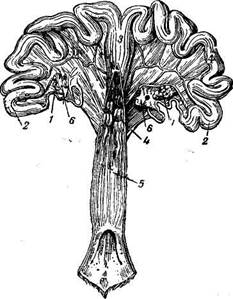


 а в возрасте 5—7 месяцев на 4—5 см); между ними лежит прямая кишка (рис. 241).
а в возрасте 5—7 месяцев на 4—5 см); между ними лежит прямая кишка (рис. 241).