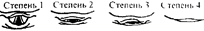|
|
Оценка состояния больногоГлава 1. ПОДГОТОВКА К АНЕСТЕЗИИ И ОПЕРАЦИИ Активное участие анестезиолога в обследовании и лечении тяжелобольных начинается уже в предоперационном периоде, что в значительной степени уменьшает риск анестезии и операции. В этот период необходимо: 1) оценить состояние больного: 2) выяснить характер и объем хирургического вмешательства; 3) определить степень риска анестезии; 4) принять участие в подготовке (предварительной и непосредственной) больного к операции; 5) выбрать рациональный для больного метод анестезии. Оценка состояния больного Если больной находится в критическом состоянии или имеется риск его развития, анестезиолог должен осмотреть его как можно раньше. Основные источники получения информации, позволяющей составить представление о состоянии больного - это история болезни. беседа с больным или его близкими родственниками, данные физи-кального. функционального, лабораторного и специального исследований. Наряду с формированием общего представления о заболевании. причинах его возникновения и динамике, анестезиолог должен выяснить следующие сведения, которые имеют большое значение при подготовке к анестезии и ее проведении: 1) возраст, массу тела, рост, группу крови больного: 2) сопутствующие заболевания, степень функциональных расстройств и компенсаторных возможностей на момент осмотра: 3) состап применявшейся в последнее орсмя мсдпкпмсптозмой тс-рапИИ, продолжительность приема и дозы препаратов, дату отмены (особенно это касается стероидных гормонов, антикоагулянтов, антибиотиков, мочегонных, гипотензивных средств, антидиабетических препаратов, р-стимуляторов или (3-блокаторов, снотворных, анальге-тиков, в том числе наркотических), следует освежить в памяти механизм их действия; 4) аллергологический анамнез (не было ли у больного и у его ближайших родственников необычных реакций на медикаментозные средства и другие вещества; если были. то каков их характер); 5) как пациент перенес анестезии и операции, если их проводили ранее; какие о них остались воспоминания; были ли осложнения или побочные реакции; 6) время последнего приема жидкости и пищи; 7) у женщин - дату последней и ожидаемой менструации, ее обычный характер, у мужчин - нет ли затруднений при мочеиспускании; 8) наличие профессиональных вредностей и вредных привычек; 9) характерологические и поведенческие особенности, психическое состояние и уровень интеллекта, переносимость боли: особого внимания требуют эмоционально лабильные пациенты и, наоборот. замкнутые, "ушедшие в себя". При (ризикалыюм обследовании обращают внимание на: 1) наличие бледности, цианотичности, желтущности, дефицита или избытка массы тела, отеков, одышки, признаков дегидратации и других специфических признаков патологического процесса; 2) степень нарушения сознания (адекватность оценки ситуации и окружающей обстановки, ориентация во времени и пр.); при бессознательном состоянии следует выяснить причину его развития (алкогольное опьянение, отравление, травма мозга, заболевания - почечная, уремическая, диабетическая гипогликемическая или гнперос-молярная кома); 3) неврологический статус (полнота движений в конечное! ях. патологические знаки и рефлексы, реакция зрачков на свет. устойчивость в позе Ромберга, пальце-носовая проба и т.п.); 4) анатомические особенности верхних дыхательных путей с re\i. чтобы определить, могут ли во время анестезии возникнуть проблемы с поддержанием их проходимости и интубацией. 5) заболевания дыхательной системы, проявляющиеся неправильной формой грудной клетки, нарушением функции дыхательных мышц, смещением трахеи, изменением характера и частоты дыхания. аускультативной картины и перкуторного звука над легкими: 6) заболевания сердечно-сосудистой системы, особенно сопровождающиеся сердечной недостаточностью по лево- (низкое артериальное давление, тахикардия, сниженный ударный объем и сердечный индекс, признаки застоя в малом круге кровообращения) и прдвоже-лудочковому типу (повышение ЦВД и увеличение печени, оюки р области лодыжек и голени); 7) размеры печени (увеличение или сморщивание при злоупо7 реблении алкоголем или вследствие других причин), селезенки (малярия, заболевания крови) и в целом живо i а (увеличение его можег быть вызвано ожирением, большой опухолью, раздутым кишечником. асцитом); 8) степень выраженности подкожных вен конечностей для определения места и способа доступа к венозной системе (пункция, катетеризация) На основании изучения анамнеза и данных физикально! о обследования больного анестезиолог определяет необходимость в дополнительных исследованиях с использованием методов функциональной ii лабораторной диагностики, включая специальные методы Следует помнить, что никакой объем лабораторных исследований не может заменить анализа данных, получаемых при выяснении анамнеза заболевания и оценке объективного статуса Однако, при подготовке к анестезии необходимо стремиться к максимально полному обследованию больного, Если оперативное вмешательство выполняется в условиях общей анестезии при спонтанном дыхании у больных моложе 40 лет, причем в плановом порядке и по поводу заболевания, которое локализовано и не вызывает системных расстройств (практически здоровые), объем обследования может быть ограничен определением группы крови и резус-фактора, снятием электрокардиограммы п рентгеноскопией ( i рафией) органов грудной клетки, исследованием "красной" (количество эритроцигов, показатель гемоглобина) и "белой" (количество лейкоцитов, лейкограмма) крови, свертывающей сисгемы крови простейшими методами (например, по Дуке). общим анализом мочи Применение у таких больных обшей анестезии с интубацией грахеп дополнительно требует определения гематокрита. оценки функции печени хотя бы по уровню билирубина и концентрации общего белка в плазме крови У больных с легкими системными расстройствами, которые в небольшой степени нарушают жизнедеятельность организма, дополнительно исследуют концентрацию основных электролитов (натрий, ка-тий. хлор), азотистых продуктов (мочевина, креашнин). трансампназ (ACT, АЛТ) и щелочной фосфатазы в плазме крови При умеренных и тяжелых сисгемных расстройсгвах, ко^рые затрудняют нормальную жизнедеягельность организма, необходимо предусмагривать исследования, позволяющие более полноценно определить состояние основных сисгем жизнеобеспечения, дыхания, кровообращения, выделения, осморегуляции. В частное ги, у таких больных необходимо оценить концентрацию в плазме крови кальция, магния, исследовать белковые фракции, изоферменты (ЛДП, ЛДП, ЛДГ-; и др.), осмоляльность, кислотно-основное состояние и систему гемо-сгаза. Для уточнения степени расстройств газообмена целесообразно исследовать функцию внешнего дыхания, а в наиболее тяжелых случаях - Рсо2, Ро2, S02. Более глубоко следует разобраться с состоянием центральной гемодинамики. В настоящее время оценку центральной гемодинампки осуществляют прежде всего на основании изучения ударного объема сердца ii минутного объема кровообращения Считается, что измерение этих показателей с приемлемой точностью возможно не только с помощью инвазивных, но и неинвазивных методов (реографни и эхокардиогра-фии). Исследования показали, что для оценки и сравнения главных ге-модинамических показателей необходимо пользоваться не абсолютными величинами, а приведенными к площади поверхности тела В этом случае ударный объем сердца и минутный объем кровообращения получили название ударного индекса (У И) и сердечного индекса (СИ) соотвегственно Средние значения этих показателей следующие (х + и):
Обе величины содержат стандартную ошибку, которая и служит критерием, позволяющим оценивать значимость расхождений результатов конкретных измерений. При этом отклонение показателя от средней величины на одну сигму рассматривается как случайное, от одной до двух - умеренное, от двух до трех - выраженное и более трех -критическое. Как производить оценку разовой производительноеги сердца в этом случае представлено в табл 1. I. Следует помнить, что величина ударного индекса и критерии его оценки позволяют характеризовать только работу сердца как насоса. без оценки его эффективности. Поэтому на основании оценки УИ еле дует говорить только о снижении разовой производительносги сердца. а не о сердечной недостаточности TtioJiima I ! Оценка разовой производительности сердца
Величина сердечного индекса традиционно используется дтя оценки состояния кровообращения, в том числе и его недостаточности. В этом случае термин «недостаточность» можно считать обоснованным, поскольку он выражаег резулыаты измерения Вероятностная оценка сердечного индекса с учетом сигмальных отклонений представлена в табл. 1.2. Таблица 1 2 Оценка минутной производительности сердца
Такая оценка измерений объема кровообращения не является единственно возможной. Дело в том. что современной физиологией постулируется прямая связь между уровнем объемного потока крови и метаболическими потребностями ортанизма. В таком случае опреде ление базисного состояния системы кровообращения следоватю оы проводи гь в условиях основного обмена. М И Тищенко предложен 1ретий способ оценки мшппюго объема кровообращения - сравнение измеренной и должной величин Э-ют. показатель получил название коэффициент резерва: Qф КР= — , где Qдп Оф - фактический (измеренный) минутный объем кровообраще ния: Q,äï должная (для конкрегного человека) величина минутною объема кровообращения в условиях покоя. Установлено. чю Одп превышает должный минутный объем кровообращения для условий покоя на 35 %. Многократные проверки показали, что у здоровых людей разно го возраста величина КР стабильна и составляет 1.0 + 0.1. Это дает возможность количественно оценивагь недостаточное гь кровообращения {табл. 13} конкретного больного с учетом его индивидуальных особенносгей (пол, масса, рост, возраст) r^o-iimd 1.7 Количественная оценка недостаточности кровообращения
Часто при оценке функционального сосюяния сердечнососудистой системы величины главных гемодинамических показателей у больных находятся в пределах нормы. В дооперационном периоде в такой ситуации возможно проведение нагрузочной пробы Обычно после записи фонового состояния в положении больною на спине исследуемому предлагают 10 раз сесть и лечъ в постели в произвольном гемпе, после чего запись повторяют Мощность такой нагрузки со ставляет 100-200 Вт. А декватной реакцией на нагрузочную пробу счшают повышение минутного объема кровообращения в среднем на 30° о как за счет увеличения числа сокращений сердца, так и в результате повышения его разовой производительности примерно в равных долях Реакция на нагрузку считается неадекватной, если прирост минутного объема кровообращения достигается i олько за счет увеличен ния числа сердечных сокращений без увеличения ударного индекса Наконец, реакцию на нагрузку расценивают как парадокссиь-ну_ю, если в ответ на нее не регистрируется ни увеличение СИ, ни прирост УИ. Безусловно» определение степени функциональных и метаболи ческих расстройств необходимо осуществлять дифференцирование, с учетом патологии. При операциях на головном мозге, например, важно исследовать еще и состояние мозгового кровообращения: при операциях на органах грудной клетки особое значение приобрегает оценка функции дыхания; вмешательства на органах внутренней секреции требуют изучения гормональной активности желез и "i ,д. При высокой степени риска операции и анестезии, недостаточном обследовании или неудовлетворительной подготовке больного врач-анестезиолог вправе настаивать на оксрочке операции для проведения дополнительных лечебно-диагностических мероприятий. Однако. окончательное решение об отмене операции принимает начальник отделения анестезиологии (анестезиологии и реанимации) совместно с начальником хирургического отделения. Наибольшие трудности при оценке состояния больных возникают при необходимости выполнения у них неотложных операции. В таких случаях следует предпринимать энергичные меры для полноценного их обследования и обеспечения безопасности анестезии. Однако. следует помнить, что отсутствие обследования в полном объеме не является основанием для отказа от экстренной операции. 7.2. Прогнозирование трудной интубации Различают 4 степени сложности интубации трахеи (Cormack R.S., Lehane J.,1986). О них можно судить по признакам, определяемым во время прямой ларингоскопии (рис. 1.1). Опытные анестезиологи нередко свободно выполняю! интубацию при отсутствии видимости голосовых связок В 'эгой связи о действительно трудной интубации говорят в том случае, если: а) сдеттано не менее трех попыток интубации, б) на интубацию затрачено не менее 10 мин, в) осуществляли ее как минимум два опытных анестезиолога По статисгике частота трудной интубации сос1авляет 1-4°.i от всех интубаций, в 0,05-0,3% случаев она можег быть вообще невозможной. Затруднения при интубации трахеи в подавляющем большинстве случаев удается предвидеть заранее. Признаки, на основании которых это можно сделать, выявляются при: а) сборе анамнеза (возникновение сложностей при предшествующих анестезиях, храп во сне, сонное ап-ноэ, патология со стороны ЛОР-органов и т.п.); б) осмотре (короткая шея, уменьшение подвижности в шейном отделе позвоночника, ограниченная подвижность нижней челюсти, высыпающая верхняя челюсть с неправильным прикусом, небольшой объем открытия рта, не- ровные торчащие зубы, большой язык и пр.): в) использовании специальных приемов, направленных на оценку расстояния от зубов до голосовых связок, подвижность атланто-окципитального сочленения. анатомию poroi лотки.
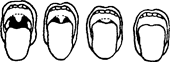
рис. 1.1. Градации сложности интубации Степень I: голосовая щель полностью просматривается ^никаких за труднений с интубацией не возникает). Степень 2: видна только задняя комиссура голосовой щели (иногда это несколько затрудняет выполнение интубации: надав ливание на шею значительно улучшает обзор голосовой щели). Степень 3: голосовая щель не просматриваегся. иногда виден лишь надгортанник (интубация в этом случае может быть довольно трудной). Степень 4: не удается увидеть даже надгортанник (интубация, как правило, затруднена). Среди специальных приемов наибольшей пракгической значимостью обладает способ, предложенный S.R. Malampati. S.P, Gait. L.D. Gudino et al.(1985). Тест заключается в оценке конфигурации ро-тоглотки и. прежде всего, в соотнесении размера основания языка с окружающими анатомическими образованиями. Осмотр полости рта осуществляют при максимально широком его открытии Сам больной при этом должен находиться в вертикальном положении, д i олова его - в нейтральной (т.е. не опущена и не запрокинута) позиции Больного просят попытаться достать кончиком языка кончик подбородка и одновременно произнести долгий звук "А". Выделяют 4 класса строения ротоглотки, в соогве^^вии с кою-рыми определяют вероятность трудной интубации (рис. 1.2) Класс I Класс II Класс111 К mlc IV
рис. 1.2. Классификация строения ротоглотки (по Malampati S.R.) класс 1 - видны мягкое небо, зев, язычок, передние и задние д\ж-ки; класс 2 - видны мягкое небо, зев, язычок; класс 3 - видны мягкое небо, основание язычка: класс 4 - видно только мягкое небо.
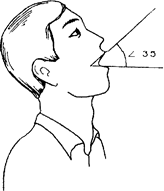
При отнесении пациента к 3 класс\ можно предполагав гр\днос1и при интубации, а к 4-м\ -даже невозможное гь ее выполнения обычным способом Рис 1 3. Оценка подвижности атлан-то-окпипитального сочленения Второй важный прием предполагает оценк\ нодвижносги агтанто-окципитально! о сочленения. Для лого больного просят максимально запрокинуть ГОЛОВ}' При 01 тающеися ненотвижнои (параллельно горизон- 1альной поверхности) нижней челюсти. Угол раскрыгия рта при лом должен быть не менее 35° (рис. 1.3}
Резульгаты, получаемые при испольювании других приемов, в меньшей степени коррелируют с частотой возникновения технических трудностей при интубации Очень важно помнить,чго: а) максимальное рассгояние между резцами верхней и нижней челюстей должно быть не менее 3 см; б) расстояние от верхнего края щиговидного хряща до переднего края нижней челюсти при обычном положении головы должно быть не менее 5-7 см (рис. 1.4} и при максимально запрокинутой голове должно быть -не менее 10-12 см- P!IC- 1 4- ^^а подвижно- в) от подбородочной ости сти шейного отдела до верхнего края щитовидного позвоночника 12 хряща и oi верхнего края щитовидного хряща до яремной вырезки грудины могут вызвать затруднения при ингубации При разнице расстояний в 30" о и более). 1.3. Определение степени риска операции и анестезии Степень риска операции необходимо определять на основании состояния больного, объема и характера хирургического вмешате'1ь-сл-ва. В Вооруженных Силах РФ используют классификацию, принятую Американским общее гвом анестезиологов - ASA (табл. 1.4) Tuo.iim^i 1.4 ОЦЕНКА РИСКА АНЕСТЕЗИИ И ОПЕРАЦИИ По тяжести соматического состояния: I (1 балл) - больные, у которых заболевание локализовано и не вызывает системных расстройств (практически здоровые); II (2 балла) - больные с легкими или умеренными расстройствами. которые в небольшой степени нарушаюг жизнедея тельность организма без выраженных сдвигов гомео-стаза; III (3 балла) - больные с тяжелыми системными расстройствами, ко торые значительно нарушают жизнедеятельность организма, но не приводят к нетрудоспособности: IV (4 балла) - больные с тяжелыми системными расстройствами, которые создают серьезную опасность для жизни и приводят к нетрудоспособности: V (5 баллов) - больные, состояние которых насюлько тяжело, что можно ожидать их смерти в течение 24 часов. По объему и характеру хирургического вмешательства: 1 (1 балл) - небольшие операции на поверхносж тела и ор1ана\ брюшной полости (удаление поверхностно расположенных и локализованных опухолей, вскрытие небольших гнойников, ампутация пальцев кис гей и стоп. перевязка и удаление геморроидальных узлов, неосложненные аппендэктомии и грыжесечения): 2 (2 балла) - операции средней тяжести (удаление поверхностно расположенных злокачественных опухолей, гребующих расширенного вмешательства: вскрытие гнойников. располагающихся в полос гях: ампу1ация сегменгов верхних и нижних конечностей: операции на периферических сосудах: осложненные аппендэктомии и гры-13 жесечения, требующие расширенного вмешательства: пробные лапаротомии и торакотомии: другие аналогичные по сложности и объему вмешательства-. 3 (3 балла) - обширные хирургические вмешательства: радикальные операции на органах брюшной полости (кроме перечисленных выше); радикальные операции на органах груди; расширенные ампутации конечностей - чрес-подвздошно-крестцовая ампутация нижней конечности и др., операции на головном мозге; 4 (4 балла) - операции на сердце, крупных сосудах и другие сложные вмешательства, производимые в особых условиях - искусственное кровообращение, гипотермия и проч. Градация экстренных операций производится так же. как и плановых. Однако их обозначают с индексом "Э" (экстренная). При el-метке в истории болезни в числителе указывают риск по тяжести состояния, а в знаменателе - по объему и характеру хирургического вмешательства. 1.4. Выбор метода анестезин Выбор метода анестезии определяется характером заболевания или травмы, локализацией патологического очага, объемом и длительностью предполагаемой операции, срочностью ее выполнения. психоэмоциональным состоянием больного и тяжестью функциональных нарушений. Кроме того, большое значение имеют возможности отделения и профессиональная подготовленность анестезиолога. В целом, чем тяжелее состояние больного или раненого, тем больше оснований для участия анестезиолога в его лечении. В то же время риск развития осложнений от избранного метода анестезии не должен превышать риска операции. В анестезиологической практике нет "небольших" анестезий. Любой метод, каким бы простым он ни казался, чреват осложнениями, особенно в малоопытных руках. Для их предотвращения необходимо хорошо знать не только достоинства. но и недостатки каждого метода, фармакодинамику и фармакокине-тику используемых препаратов, своевременно учитывать все возникающие по ходу операции изменения в состоянии больного, педантично соблюдать технику анестезии. В любом случае, особенно на начальном этапе профессиональной деятельности, предпочтение следует отдавать наиболее освоенному методу. Общая анестезия с интубацией трахеи и искусственной вентиляцией легких (ИВЛ) показана при выполнении полостных оперативных вмешательств, при операциях в области лицевого черепа, на гортани и трахее, при неполостных вмешательствах продолжительностью более 1-1,5 ч, если имеется неустойчивая компенсация гемодинамических и дыхательных расстройств, при наличии признаков декомпенсации систем дыхания и кровообращения при объеме оперативного вмешательства, оцениваемого в 2 и более баллов. Выбор конкретного метода анестезии определяется прежде всего состоянием водно-электролитного баланса и сердечно-сосудистой системы. В частности, одномоментное введение больших доз дроперидола {нвйролепптллгезия} даже при проведении плановой анестезии нередко обусловливает развитие выраженной артериальной гипотензии за счет его а-адреноблокирующего действия. При наличии же явной или скрытой гиповолемии (перитонит, кишечная непроходимость, крово-потеря, тяжелая травма или ранение и т.п.) опасность срыва компенса-торных реакций или усугубления системных расстройств особенно велика. Поэтому нейролептаналгезия может быть применена лишь после устранения несоответствия между емкостью сосудистого русла и объемом циркулирующей крови, а также при отсутствии выраженной миокардиальнои слаоости. То же самое относится и к анестезии, предполагающей использование ганглиоблокаторов и дипривана. В подобных ситуациях предпочтение следует отдавать а'гар-алгез11и и другим методам, не вызывающим кардиодепрессии и резкого снижения сосудистого тонуса. Общая анестезия с сохранением спонтанного дыхания может быть применена при неполостных операциях, особенно на конечностях, хирургической обработке ожоговых поверхностей и обширных перевязках продолжительностью до 2,5-3 ч. При наличии признаков неустойчивой компенсации гемодинамических и дыхательных расстройств длительность такой анестезии должна составлять не более 1-1.5 ч. Это в равной степени относится как к ингаляционной, гак и не-ингаляционной анестезии. Анестезию эфиром не рекомендуют применять при заболеваниях легких, сопровождающихся бронхоспастическим синдромом, диабете. гипертиреозе, тяжелых заболеваниях печени и почек. Противопоказаниями к анестезии фторотаном служат заболевания печени, большая некомпенсированная кровопотеря и выраженная сердечно-сосудистая недостаточность. Кетамин не показан больным с гипертонической болезнью 2-3 стадий, при эпилепсии, психомоторном возбуждении, внутричерепной гипертензии. К регионарной анестезии (эпидуральной, спинальной. плексус-ной, проводниковой) также имеются свои показания и противопоказания. Эпидуральную анестезию применяют в основном при операциях на нижних конечностях и в области малого таза, так как здесь она может быть использована вне сочетания с другими методами. При хирургических же вмешательствах на органах груди и живота ее обычно комбинируют с общей анестезией, используя как компонент аналгезии и сегментарной вегетативной защиты. Противопоказаниями для эпидуральной анестезии, помимо невосполненной кровопотери и тяжелой степени обезвоживания, являются травма позвоночника и ранее перенесенные заболевания спинного мозга. Спинальная анестезия с однократным введением анестетика находит свое применение, как и эпидуральная анестезия, прежде всего r травматологии (операции на нижних конечностях продолжительностью до 2 ч), урологии (операции на мочевом пузыре, предстательной железе), а также в проктологии (геморроидэктомия). Следует избегать ее использования у больных пожилого, старческого возрастов и при гиповолемин различного генеза. Плексусную и проводниковую анестезию анестезиологи чаше всего применяют при оперативных вмешательствах на верхних и нижних конечностях продолжительностью не более 2-2.5 ч. Использование катетеров для подведения местного анестетнка к нервному стволу пли сплетению позволяет поддерживать анестезию и более длительное время. Абсолютными противопоказаниями к проведению проводниковой и плексусной анестезии считают наличие инфекционного процесса в зоне выполнения блокады, а также септикопиемию. Относительным противопоказанием является шок (2-3 степени и терминальное состояние), при котором всегда проявляется гнпотензивное действие местных анестетиков. Выбирая конкретный метод проводниковой анестезин, следует исходить из места операции и зон иннервации кожной и глубокой чувствительности соответствующих нервов (рис.1.5}. Для выполнения оперативных вмешательств на бедре, например, необходимо анестезировать бедренный, седалищный, запирательный и наружный кожный нервы бедра, которые являются ветвями поясничного и крестцового сплетений. При операциях на голени достаточно блокировать бедренный и седалищный нервы. У тяжело раненных в нижние конечности предпочтение имеют методики, которые позволяют анестезировать бедренный, седалищный нервы и, в целом, поясничное сплетение без переворачивания пострадавшего на бок или живот. С учетом современных представлений о реакции организма на травму и сущности анестезии следует стремиться как можно чаще использоватькомбинацию общей и местной (инфильтрационной. регио-нарной)анестезии. Это позволяет гарантировать устойчивость аналь-гетического компонента общей анестезии, снизить дозировку общих и местных анестетиков, блокировать не все, а только наиболее значимые для области операции нервы, начинать блокаду на таком этапе операции и анестезии, когда это имеет наиболее существенное значение и не сопровождается неблагоприятными побочными эффектами. При выполнении оперативных вмешательств в плановом порнд, ке или на фоне стабильного состояния больных и раненых к- различного рода блокадам прибегают сразу с началом анестезии. При этом. од- нако учитывают,что вероятность гемодинамических расстройств при таком способе анестезии выше, чем при проведении регионарной анестезии в "чистом" виде. Поэтому не рекомендуется в качестве основной (базовой) анестезии применять нейролептаналгезию (кроме комбинации с местной инфильтрационной анестезией). При неотложных операциях к такого рода анестезии следует подходить очень осторожно. Например, при выполнении вмешательств на органах груди и живота, особенно при ранениях и травмах, пользоваться эпидуральным катетером можно только по еле ревизии органов брюшной и грудной полостей, устранения источника кровотечения и дефицита объема циркулирующей крови. Комбинация местной анестезии (инфильтрационной, регионарной) с действием общеанестетических средств (сочетанная анестезия) предусматривает достижение основного обезболивающего эффекта воздействием на периферические структуры нервной системы. Средства общего действия (опиаты, ненаркотические аналгетики, опиоиды, общие анестетики), применяемые в небольших дозах, позволяют избежать фактора "присутствия больного на операции", ускорить начало оперативного вмешательства, не дожидаясь развития полноценного периферического нервного блока. Такая анестезия проводится обычно при небольших и несложных оперативных вмешательствах у больных с выраженной психоэмоциональной лабильностью и низкими резервами сердечно-сосудистой системы. 7.5. Премедикация Перед любой анестезией, выполняемой в плановом порядке, необходимо: а) побеседовать с больным о предстоящей анестезии, получить его согласие на избранный метод, дать рекомендации о поведении в ближайшем послеоперационном периоде; б) запретить ему принимать пищу перед операцией (не менее чем за 5-6 ч); в) посоветовать больному опорожнить мочевой пузырь утром перед операцией и снять съемные зубные протезы; г) назначить премедикацию. Кроме того, при необходимости назначают очистительные клизмы вечером, накануне операции, и утром. Премедикация (непосредственная медикаментозная подготовка) - заключительный этап предоперационной подготовки. Выбор препаратов для нее, их дозировка и способ введения зависят от исходного состояния больного, возраста, массы тела, характера оперативного вмешательства и избранного метода анестезии. Премедикация проводится в целях снятия психического напряжения, обеспечения больному нормального сна перед операцией, облегчения введения в анестезию, предупреждения нежелательных нейровегетативных реакций, побочных эффектов применяемых для анестезии средств, гиперсаливации.
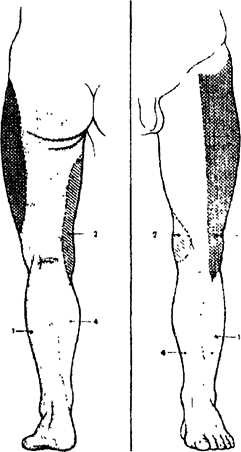
Рис 1 5 Зоны кожной иннервации нижней конечности (ПащукАЮ, 1987)- 1- седалищного нерва, 2- запирательного нерва. 3- нару/к-ного кожного нерва, 4- бедренного нерва Премедикация чаще всего состоит из двух этапов вечернею (накануне операции) и утреннего (в день операции) Как правило, используют 2-3 стандартные схемы премедикации {mci6i I 5). что ко нечно же, не исключает индивидуального подхода к каждому ботьно mv Снотворное, например, назначают дифференцирование в зависимости от характера засыпания больною и с учетом анамнестических данных об эффективности действия на него тех или иных средств Анальгетики, как правило, назначают лишь при наличии болевого синдрома Повышенная осторожность нужна при выборе дозы атропина у больных с пороками сердца (особенно при стенозе митрального клапана), при тахисистолической форме мерцательной аритмии Для ослабленных больных, людей пожилого, старческого и преклонного возрастов дозы должны быть уменьшены как минимум на одну треть Минимальная Премедикация (схема 1) предназначается для спо конных и уравновешенных людей, которым предстоят непродолжи тельные оперативные вмешательства Умеренная Премедикация (с\ема 2) предпочтительна для больных с устойчивой психикой, которым предстоят операции средней и повышенной трудности Максимальная по объему Премедикация (схема 3) чаще всего показана больным с выраженной эмоционально-вегетативной лабильностью, с неврастенической и психастенической отягощенностью Дозы препаратов мог\т быть изменены с учетом конкретного состояния больного Таблица / ^ ______ _____ Схемы премеднкации
При работе с детьми следуег очень кцательно пот.бпрать лом с учетом возраста. Малышам лучше вообще не назначать премедика-ции, обюворив вседеюли подютовки к операции с и\ родителями. Премедикация при неогложных операциях сводился, как прави ло, к использованию холинолитика (атропин в дозе 0.01 мг/кл, если частота сердечных сокращений не превышает 90-100. или в половин ной дозе - при выраженной тахикардии), По показаниям применяю! любой обезболивающий npenapal в обычных дозировках При высо кой вероятности рвоты и регургигации целесообразно применять ан-1ацид в виде смеси жженой магнезии (150 г). карбоната ма[ ния (25 i ) 11 гидрокарбоната натрия (25 г). Назначаю г 1 2 чайные ножки в 1/4 с ui-кана воды за 15-20 мин до начала анестезии ~)\о не исключае! необходимости опорожнения желудка) Можно использовать альмагеть ^ ложки ia 30 мин до анестезии). След\е1помнить, что после премедикации надо запрещать do ib-яь1м вс1авать с постели. В операционную их дос[авляю1 на кагалке 1.6. Подготовка рабочего места анестезиологической бригады Рабочее место анестезиоло! ической 6pni алы обор\т\ют в операционных. перевязочных, диагносгических кабине1с1\. где прово1Я1 операгивные вмешательсгва и исследования пот общей анесгезпеп fcro оснащение в обязательном порядке должно включшь: - аппарат ИН1аляционною парко?а (наркозный блок) с \ic\o\; и мешком для проведения ИВЛ ручным способом. - аппарат ИВЛ автоматический: - аппаратИВЛ с ручным приводом типа мешка Лмб\ (один па операционную), - столик анестезиоло[ический подвижный с набором фармаколо гичсских среде г в, антисептиков (спир1. йод) п принадлежностей -ия анесгезии (ларингоскоп, прямые и пю1ну1ые клинки, маски п воздуховоды различных размеров, набор «здотрахеальных трубок и проводников для них, распылитель месжого анестегпка. рогорасшири тель, языкодержатель, прибор манометрический мембранный, фонен доскоп, устройсгва (сисгемы) для переливания крови и крове ?аменте лей; корнцанг или щипцы Мэджилла, зажим гипа Кохера. nnnuei. ножницы, почкообразный тазик, липкий пластырь, желудочный зонт) - электроотсасывагель, - стойку для инфузионной сисгемы: - )лекгродефибриллятор и порташвныи иемрокартио! раф ( ю пускаекя оснащение одним аппара'юм сраз\ нескольких рабочих мест. оборудованных в одной операционной) Кроме того, рекомендуется иметь: - пульсоксиметр; каппограф; - кардио-респира горный монитор: инф\ юмат или шприцевый дозатор лекарственных веществ: - весы стрелочные для определения величины кровопотери При подготовке аппаратуры к работе следует: А - в нлчлле рабочего дня: - осмотреть баллоны с газами, проверить их наполнение: - при централизованном снабжении медицинскими газами про верить давление в системах подводки кислорода и закиси азота, убеди гься в дос га точности кислорода и закиси азога в резервных балло пах: - проверигь наличие заземления аппаратов специальным проводом: - заполнить адсорбер свежим химическим поглотителем: 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|