
|
|
ПРИЖИГАНИЯ (КАУТЕРИЗАЦИЯ)Прижигания показаны при: хроническом воспалении сухожилий, связок, сухожильных влагалищ, слизистых сумок и нижних этажей скакательного и запястного суставов, при экзостозах—с целью обострения воспалительного процесса, при влажном некрозе мягких тканей—для усиления отделения пораженных участков. К ним прибегают для бескровного удаления некоторых новообразований, а также с целью разрушения патологических грануляций в ране или язве (особенно при эпизоотическом лимфангоите) и как к средству остановки кровотечения при гемофилии. Каутеризация противопоказана при острых асептических и гнойных воспалительных процессах, необратимых хронических патологических процессах (например, больших экзостозах). При хронических воспалениях важных в функциональном отношении суставов, сухожильных влагалищ и сумок не рекомендуются лишь отдельные виды прижигания (проникающие и подкожные). Различают следующие виды прижиганий: а) на расстоянии; б) поверхностное; в) проникающее и г) подкожное (после предварительного рассечения кожи). Последние два способа в настоящее время применяются редко. Прижигание ответственных в анатомическом отношении областей (суставов, сухожильных влагалищ) производят на лежачем животном под сочетан-ным наркозом. В других случаях лошадь укрепляют в стоячем положении, а в оперируемой области осуществляют местное обезболивание. Кожу тщательно выбривают и протирают спиртом или настойкой иода. Прижигание
Инструментарий. Для прижиганий употребляют термокаутер, ауто-каутер, а за неимением их—железные прижигатели, предварительно накаливаемые на пламени бензиновой горелки (рис. 91). Термокаутер состоит из стеклянного резервуара, куда наливают бензин, и пробки с приспособлением для нагнетания воздуха и платиновым
/—термокаутер; 2—аутокаутер; 3, За, 36—простые железные прингагатели. наконечником. В трубку наконечника, нагретого на спиртовом пламени, накачивают пары бензина, смешанные с воздухом. Бензино-воздушная смесь сгорает без пламени. Чем больше воздуха в смеси, тем быстрее накаливается наконечник. С этой целью к бензину, тщательно взбалтывая, добавляют несколько капель скипидара. В аутокаутере сжигают эфир. Резервуаром для последнего служит ручка аппарата. Чтобы пары эфира проникли в форсунку на конце рукоятки, повертывают влево гайку регулятора; до этого форсунку нагревают на спиртовом пламени. В дальнейшем пары эфира начинают поступать автоматически и быстро накаливают наконечник. Наконечники аутокаутера делают из меди; они могут быть шаровидные, пластинчатые (в виде топорика) и игольчатые. Техника прижигания. Употребляя разнообразные формы наконечников, в разных случаях применяют: а) поверхностное точечное или пятнистое
Различают три степени прижигания: а) при первой степени образуется сухой струп; цвет его буро-коричневый; б) при второй—цвет прижженного места становится коричневым, на его поверхности появляются капельки выпота; в) при третьей—прижженные участки принимают соломенный цвет и покрываются обильным выпотом. Каутеризацпю большей частью доводят до второй, реже до третьей степени; при остановке кровотечения или прижигании ран и язв ограничиваются первой степенью, в общем же руководствуются правилом: не стремиться вызвать бурную реакцию. Для получения прижигания первой степени наконечник прикладывают к одному и тому же месту 5—6 раз, второй—8—10 раз, третьей— 12—15 раз. Однако эти рекомендации имеют весьма относительное значение, так как количество повторных прижиганий для получения той или иной степени зависит от температуры наконечника, толщины кожи, характера патологического процесса, индивидуальной реакции животного и скорости операции. Нужно помнить, что третью степень получить трудно в тех местах, где кожа сильно изменилась под влиянием ранее втертых медикаментов, особенно йодных препаратов. Таким образом, основным критерием является не количество прижиганий, а признаки, характеризующие его степень. Наконечник должен быть раскален от вишневого до яркокрасного цвета (при проникающих прижиганиях до белого каления) (от 600 до 1 000°); его прикладывают на мгновение к коже без всякого нажима. При проникающем прижигании раскаленную иглу быстро вводят, перфорируя в перпендикулярном направлении кожу и глубжележащие ткани, и тотчас же извлекают обратно. Уколы делают не более трех раз в одно и то же место в определенной последовательности, чтобы повторное прикосновение к данному месту происходило после некоторого его остывания и через одинаковые промежутки времени. Между полосами или точками оставляют не менее 1,5—2 см расстояния. Полосы не должны пересекаться, их проводят параллельно друг другу. Чтобы предупредить неправильный рост волос полосы прижигания проводят вдоль линий прилегания волос, а не поперек; например, на конечностях параллельные полосы проводят в вертикальном или косом направлении, с учетом анатомотопографических особенностей области прижигания. После поверхностного прижигания в кожу втирают 5—10,0 красной ртутной мази или смазывают ее настойкой иода и, по возможности, накладывают повязку. Оперированному животному предоставляют покой продолжительностью и 3—5 недель, принимая меры к предупреждению травмирования прижженной области. Образующиеся корки не следует удалять насильно. ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ Пластические операции имеют целью восстановление непрерывности тканей или замещение разрушенной части какого-либо органа или, наконец, пересадку целого органа. В огромную по объему и разнообразию группу пластических операций входят: 1. Пересадка (трансплантация), когда ткань для закрытия изъяна переносится со смежных или отдаленных областей путем полного отделения от данного места или от другого животного. К разновидностям пересадок относятся: пересадка ткани, консервированной на холоде по Филатову, пересадка свежей ткани (сразу после ее отделения), пересадка м;ртвой ткани (аллопластика). Пересадка может быть произведена на одном и тем же животном (аутопластика), от одного животного к другому того же иида
2. Собственно пластика, когда ткань для замещения изъяна выкраивается рядом с последним и перемещается на изъян без полного отделения-от данного места и когда она получает питание через ножку или мостик. Особым видом пластики является закрытие изъяна при помощи круглого стебля по Филатову. Благодаря исследованиям Филатова, а также Бого-раза, Лимберга и др., пластические операции у человека разработаны в совершенстве. Большей частью к пластическим операциям у животных прибегают с целью восстановления непрерывности кожи. Если изъян (дефект) кожв закрывают путем частичного отделения и перемещения лоскута из смежных.
2/ \
а—дугообразных, б—при помощи перемещенных треугольных лоскутов, в—угловых (объяснения в тексте). участков, сохраняя его кровоснабжение, то операция носит название кожной пластики; когда изъян закрывают куском или лоскутом кожи, полностью отделенным от подлежащих слоев (часто вдали от изъяна), речь идет о пересадке кожи (кожной трансплантации). Кожная пластика может быть осуществлена: Сближением краев изъяна при помощи ослабляющих разрезов. По обеим сторонам или только с одной стороны изъяна на расстоянии 4—6 см от его краев проводят дугообразные разрезы, уменьшающие натяжение тканей и допускающие наложение швов на изъян. Свежие раны, образующиеся на месте ослабляющих разрезов, оставляют открытыми; впоследствии они самопроизвольно заживают вторичным натяжением (рис. 92, а). Нет необходимости доказывать, что это обстоятельство снижает ценность такого-приема, поэтому к нему прибегают лишь в случаях крайней необходимости— при отсутствии поперечной подвижности (растяжимости) кожи. Чаще применяют угловые ослабляющие разрезы (рис. 92, в). При перемещении полученного в углу разреза лоскута удается сблизить края изъяна, а вторичный дефект закрывают сначала угловым швом, а затем швом« на боковые края перемещенного лоскута. Сближением краев изъяна при помощи перемещенных треугольных лоскутов {по Лимбергу). На расстоянии 4—6 см от краев изъяна, с одной или обеих его сторон, делают кожные разрезы (средний и два боковых) в форме буквы z, как показано на рис. 92, б, с целью получения с каждой стороны двух треугольных лоскутов. Средний разрез должен равняться по длине боковым и располагаться перпендикулярно к продольной оси изъяна. Полученные треугольные лоскуты кожи, после отделения их от подлежащего слоя, перемещают навстречу друг другу так, чтобы лоскут 1 занял место лоскута 2,'
Длину разрезов 'определяют следующим образом. Отношение длинной диагонали ромба d к короткой а—коэфициент продольного удлинения---- вычисляют по теореме Пифагора; он равен 1,73. Исходя из этого, можно составить следующую формулу: _ d-2 где а обозначает искомую длину среднего (и боковых) разрезов. Пример: ширина изъяна—6 см, расстояние, на которое сближаются края изъяна с каждой стороны (d), равно 3 см. Таким образом, длина разреза в выкраиваемых треугольных лоскутах, вычисленная по формуле, составит приблизительно 3,5 см
Соответственно форме изъяна чаще применяют: а) закрытие изъяна овальным лоскутом на ножке, как показано на б) закрытие изъяна двумя треугольными лоскутами; эти лоскуты в) закрытие треугольных изъянов треугольными лоскутами, выкроен г) закрытие четырехугольного изъяна рядом выкроенным треугольным Операции кожной пластики выполняются с соблюдением строгой асептики. Гранулирующие поверхности изъяна срезают острым скальпелем или выскабливают. Кровотечение останавливают компрессами, смоченными горячим физиологическим раствором (не выше 50°), плотно прижимая их ОБЩАЯ ЧАСТЬ
Ослабляющие разрезы (и разрезы для выкраивания лоскутов) углубляют до подкожной клетчатки включительно. При выкраивании лоскутов
учитывают топографию кожных сосудов и принимают меры, чтобы регионарные для лоскута сосуды оставались неповрежденными и проходили через его ножку (основание). Ножка лоскута не должна быть уже половины его ширины, форма должна соответствовать таковой изъяна, а величина может несколько превышать размеры изъяна, так как выкроенный кусок кожи вследствие своей эластичности уменьшается. Перед нанесением фигуры встречных треугольных лоскутов вычисляют необходимую длину разрезов и устанавливают место их, исходя из степени натяжения тканей в различных участках вокруг изъяна.
Пересадка кожи. П ересадка больших лоскутов кожи. У животных этот способ впервые применил профессор Казанского ветеринарного института Мамадьтшский. У лошади удавалась пересадка лоскута кожи размером от 15 до 50 см2, а у собак—от 10 до 21 см2. Лоскут, размером па Уз больше площади изъяна, отделяют вместе с тонким слоем подкожной клетчатки (слой жировой ткани срезают) и тотчас же, без всяких манипуляций на нем, переносят на предварительно освеженный (как и при лоскутной пластике) изъян, накладывают узловатый шов с валиками. На пересаженном и подшитом лоскуте многие авторы рекомендуют делать при помощи остроконечного скальпеля многочисленные насечки-уколы в шахматном порядке, долженствующие улучшить питание трансплантата в первые дни и обеспечить надежный дренаж раны.
Пересадка кожи по Ваганову заключается в трансплантации узких лоскутов кожи, накладываемых на изъян в шахматном порядке и укрепляемых в нишах (мешочках) грануляций. Накануне операции в области, где предполагают взять кусочки для пересадки (область крупа, шеи и др.), выбривают операционное поле. На нем выкраивают путем срезов—вертикального под уголом в 15° и горизонтального— общий лоскут, напоминающий широкий клин (рис. 94). Этот лоскут рассекают и поперечном направлении бритвой на нужное количество мелких отрезков с площадью эпителия в 1 см2. Образующийся свежий изъян закрывают к концу операции (после пересадки) при помощи ослабляющих разрезов.
Для пересадки нарезанных мелких лоскутов в грануляциях изъяна делают путем ввода под углом в 15° двустороннего остроконечного скальпеля мешочек (нишу). Затем лоскуток, удерживаемый анатомическим пинцетом эпителием кверху, частью, срезанной под острым углом, вкладывают под край ниши, приподнятый хирургическим пинцетом. Лоскутки пересаживаемой кожи располагают в мешочках грануляций в шахматном порядке на расстоянии 1—2 см один от другого. Кровотечение из мешочков грануляций по окончании операции останавливают компрессом, смоченным в горячем растворе поваренной соли. Промежутки между лоскутками обильно припудривают белым стрептоцидом. По краям изъяна приклеивают ватно-марлевые валики; на них кладут пластинки целлофана или парафинированную бумагу и фиксируют повязкой. Б а 4—6-й день трещины между корочками дополнительно припудривают стрептоцидом. Как правило, на 9—10-й день почти все лоскуты приживаются. Промежутки между ними постепенно выполняются грануляциями, а частично за счет эпителизации от пересаженных кусочков кожи. УДАЛЕНИЕ НОВООБРАЗОВАНИЙ Техника удаления (экстирпации) новообразований крайне разнообразна. По окружности новообразования проводят эллипсовидный разрез, сделав предварительно по ходу его внутрикожную инфильтрационную анестезию. При наличии свищей или язв последние прижигают или прикрывают марлей. Край кожного разреза надвигают на язвенную поверхность " R. К. ЧуЗпрь
Препаровку доброкачественного новообразования выполняют тупым путем вокруг опухоли. Все сосуды, встречающиеся на пути, захватывают кровоостанавливающими пинцетами и перевязывают (или скручивают). Злокачественные новообразования отделяют только в пределах непораженных тканей, стараясь не повреждать самую опухоль. Некоторые авторы рекомендуют, во избежание метастазирования опухоли, вводить в регионарные для данной области лимфатические узлы алкоголь (с целью блокады последних). При саркоме, если это возможно по анатомическим особенностям, перевязывают регионарные венозные сосуды. На рану накладывают частичный шов с валиками. Новообразования в полостях (сообщающихся с внешней средой) иссекают, применяя в последующем пластику слизистой оболочки; опухоли на ножках прошивают лигатурой либо отжимают сосудистым жомом или экразером. ВСКРЫТИЕ АБСЦЕССОВ Если абсцесс лежит поверхностно, его рассекают одномоментным разрезом, вонзая острие скальпеля на такую глубину, чтобы вскрыть полость гнойного очага и не повредить противоположную стенку. С этой целью удерживаемое пальцами острие скальпеля оставляют свободным на такую длину, на какую глубину оно должно проникнуть в ткани, и прокалывают им стенку гнойника в центре зоны наибольшего зыбления (флюктуации). При правильном проколе сразу Hie начинает выделяться гной. Его собирают в сосуд, не допуская разбрызгивания на пол. В больших абсцессах с сильным давлением гноя в полости лучше сначала проколоть стенку кровопускательной иглой, соединенной с резиновой трубкой, и выпустить гной в сосуд с антисептической жидкостью (можно использовать и специальный аппарат для отсасывания гноя). После выхода части гноя отверстие прокола расширяют вниз скальпелем с таким расчетом, чтобы в полости гнойника не оставались карманы, в которых мог бы задерживаться гной. Если невозможно широко раскрыть карман, делают противо- (~ отверстие (контрапертуру). Абсцесс вскрывают достаточно широко, чтобы полость его выполнилась грануляциями до того, как закроется разрез. Когда широкий разрез невозможен по анатомическим соображениям, полость абсцесса дренируют (вводят марлевую полоску или резиновую трубку). Дренажи меняют по мере необходимости. При глубоких абсцессах необходимы послойные разрезы с учетом анатомотопографичес.ких особенностей области их нахождения. Такие абсцессы, после их обнажения по ходу оперативного доступа, вскрывают троакаром или скальпелем под контролем пальца, продвигаемого по направлению к стенке гнойного фокуса. Полученное отверстие расширяют затем пуговчатым скальпелем. Поверхностные абсцессы пссле их вскрытия исследуют путем осмотра, раскрывая рану крючками, а глубокие—пальцем, манипулируя крайне осторожно, чтобы не повредить демаркационный барьер и сосуды, проходящие через полость гнойника. Остатки гноя отсасывают тампонами, но ни в коем случае не выдавливают. Полость рыхло тампонируют или дренируют; ее орошают (под слабым давлением) лишь в случае крайней необходимости.
ДЕСМУРГИЯ Десмургией называют учение о повязках. Предметом ее является рассмотрение методов наложения повязок и форм применения перевязочных материалов. Повязкой называют механический прием, осуществляемый при помощи перевязочного материала с целью: а) остановки кровотечения из ран (давящая повязка); б) лечения ран и защиты их от внешних вредных воздействий (раненая повязка); в) укрепления области тела при переломах, вывихах и других процессах (неподвижная, или иммобялизирующая, повязка); г) лечения закрытых повреждений и различных воспалительных процессов мягких тканей (повязки-компрессы). В большинстве повязок различают внутренний слой, накладываемый непосредственно на больную часть (перевязка), и наружный, удерживающий первый слой (собственно повязка). ПЕРЕВЯЗОЧНЫЙ МАТЕРИАЛ К основным перевязочным материалам относятся: марля, вата, лигнин, а к вспомогательным—пакля и джут, торфяной мох, целлофан, древесная шерсть, гранулеза, клеенка, байка, фланель и др. М а р л я—хлопчатобумажная редкая ткань, изготовляемая из слабо скрученных ниток. Марлю выпускают беленую (химически обезжиренную) и серую (необезжиренную). Ват а—получается из хлопка и бывает как обезжиренная (беленая), так и необезжиренная (серая или белая). Лигнин—имеет вид тончайшей пористой бумаги. Его изготовляют из древесины путем химической обработки (кипячения в кислотах). Лигнин обладает очень большой всасывающей способностью. Под влиянием света он становится хрупким и приобретает желтоватую окраску. Торфяной мо х—готовят из стеблей мха в виде ваты или спрессованных пластинок; он обладает огромной всасывающей способностью, а также дезодорирующим и дезинфицирующим свойствами. Ц е л л о ф а н—в виде тонких прозрачных листов получают из побочных продуктов при производстве искусственного шелка. Обладая прочностью, мягкостью и непроницаемостью, он с успехом применяется для компрессов и как покрывающий материал для раневых повязок. Гранулез а—представляет собой фабричные очесы, остающиеся после обработки сырого хлопка, в виде волокнистого материала черного цвета, бархатисто-эластичной консистенции. П а к л я—очищенное от твердых частиц стеблей льняное или конопляное волокно. 9*
Древесная шерсть (вата)—напоминает мелкие пушистые опилки. В хирургии используется редко.
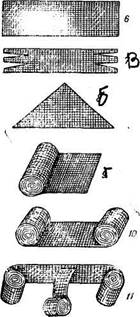
Тампоны ват и о-м а р л е в ы е готовят различной величины. Наиболее часто при операциях пользуются тампонами размером 4x6 см,
изготовляя их из куска марли размером 10 X 14 см. Края марли подвертывают внутрь во избежание попадания отдельных ниток в рану. Затем в подготовленный таким образом кусок марли вкладывают пласт ваты 4x6 см, толщиной 0,5—0,7 см и завертывают его в марлю со всех сторон. Тампоны готовят также фабричным способом размером 6x6 см и расфасовывают в пакетиках по 5 штук. Эти тампоны состоят из двух (или одного) слоя марли и ваты, прошитых нитками. Вместо ваты нередко пользуются лигнином. Наконец, тампоны делают только из марли (рис. 95,1).
Шарики в а т н о-м арлевые готовят из куска марли размером 10x12 см, вкладывая внутрь его комок гигроскопической ваты и завязывая ниткой (или закручивая концы марли) (рис. 95, 2). Шарики в а т н ы е—комочки ваты шарообразной формы, используемые для обработки рук и операционного поля. Компресс —кусок марли или другой ткани произвольной формы и величины, сложенной в несколько слоев (рис. 95. 3). Дрена ж—длинная узкая полоска марли, сложенная по длине вдвое-вчетверо (рис. 95,4) и служащая для дренирования ран. Дренажи наматывают на палочку и в таком виде стерилизуют в автоклаве. Конец дренажа захватывают пинцетом и вводят в рану, постепенно разматывая валик. Салфетка — небольшой кусок марли квадратной формы размером 25—35x25—35 ом (рис. 95, 5) (квадратный кусок ткани большего размера называют платком).
Лонге т—кусок марли в форме длинного четырехугольника размером 10—15x30—50 см (рис. 95,6). К о с ы н к а—кусок ткани треугольной формы (рис. 95, 8). II р а щ а—тот же лонгет, концы которого надрезаны в продольном направлении, а середина оставлена целой (рис. 95,7). Б и и т ы—ленты из марли, плотного холста или фланели длиною от 3 до 7 м и шириной от 7 до 15 см. Бинты могут быть одноглавыми, двуглавыми а Т-образными (рис. 95, 9, 10, И). В каждом бинте различают скатанную часть,
ОБЩАЯ ХАРАКТЕРИСТИКА РАЗЛИЧНЫХ ВИДОВ ПОВЯЗОК Давящие повязки показаны при кровотечении из ран, кровоизлияниях в суставы, слизистые сумки и между слоями мягких тканей; при острых асептических воспалениях суставов, слизистых сумок, сухожильных влагалищ, сухожилий и других процессах. На пораженную область кладут слой ваты (более толстый в углублениях) и после этого туго бинтуют ее холще-вым бинтом. Если нужно усилить давление и лучше фиксировать повязку, наружный слой ее (бинт) смачивают холодной водой (после бинтования) или сверху добавляют резиновый бинт. Бинтование начинают от периферии к центру (кроме области копыта, уха, хвоста, рога, где туры бинта ведут в обратном направлении). Давящая повязка не должна вызывать расстройства кровообращения. При соблюдении этого условия срок выдерживания ее может длиться до суток. Каждые сутки после 2—3-часовой паузы повязку накладывают снова в течение всего периода лечения. При кровотечении из раны последнюю сначала покрывают стерильным марлевым компрессом и затем уже применяют повязку. Раневые повязки. Повязка на раны одновременно с выполнением защитной роли должна являться средством, способствующим непрерывному освобождению полости раны от накапливающегося секрета. С этой целью для повязок используют материал, который обладает большой всасывающей способностью, будучи в то же время мягким и эластичным. Среди раневых повязок известны следующие формы. а) Непроницаемая (окклюзионная) повязка показана б) Сухая всасывающая повязка состоит из трех ос в) В л а ж н о-в ысы хающая всасывающая повязка г) Влажная отсасывающая повязка характеризуется Процесс наложения раневой повязки, осуществляемый после снятия всех ее слоев при каждой очередной обработке раны, следует рассматривать
д) Кровяные раневые повязки по О. Б. Лепешин-с к о й. Исследованиями О. Б. Лепешинской доказано, что организм— сложная система, состоящая не только из клеток, но и из живого вещества, не оформленного в клетки. В организме в процессе его жизни происходит как распад клеток на живое вещество, так и развитие и образование новых клеток из живого вещества, находящегося вне клеток или возникающего вследствие распада клеток. Установлено, что во всякой ране, вследствие распада клеточных элементов излившейся в нее крови, выделяется живое вещество в виде мельчайшей зернистости, которое служит источником образования лимфоцитов, а также фиброцитов, а из них—грануляционной ткани. Такой же процесс распада на живое вещество и последующего возникновения клеток грануляционной ткани протекает и в поврежденных при ранении клетках тканей, но большее значение для регенерации ран имеет излившаяся в рану кровь. Таким образом, кровь ускоряет процесс заживления ран, в связи с чем лечение ран кровью имеет огромное практическое значение. Техника наложения кровяной повязки следующая. Теплой, еще не свернувшейся кровью, взятой или у раненого животного или у другого животного того же вида, обильно пропитывается стерильная марля, сложенная в 4—5 слоев. Марлю быстро накладывают на рану, покрывают слоем ваты, а затем фиксируют бинтовой или типовой повязкой. Гемопе-ревязки меняются ежедневно. Повязки-компрессы.В холодном компрессе 'внутренний слой из полотна (но не из марли!) пропитывают ледяной водой,и, не выжимая, обертывают им пораженную область. Каждые 10—15 минут смачивание холодной водой повторяют. Иногда для охлаждения пользуются мешочками со снегом или кусочками льда. В согревающем компрессе первый слой (также полотняный) смачивают водой комнатной температуры или раствором спирта и покрывают снаружи непроницаемым материалом—клеенкой, целлофаном, промасленной бумагой. Непроницаемый слой должен по краям выходить за пределы компресса не менее чем на 2—3 см. Затем следует третий согревающий слой из материала, не обладающего свор1ствами смачиваемости,—серой ваты, сукна, меха, байки и др. Согревающий слой должен полностью прикрыть предыдущий, чтобы края клеенки не были видны из-под ваты. Согревающий компресс меняют через 6—8 часов, с двухчасовым интервалом. На протяжении интервалов находившуюся под компрессом область, после протирания ее досуха, защищают от охлаждения теплой повязкой из толстого слоя ваты. Горячий компресс накладывают так же, как холодный, с тойтолько разницей, что вместо холодной воды берут горячую. Теплое укутывание заключается в длительном согревании больной области мягким, хорошо сохраняющим тепло материалом (серой ватой, мехом, одеялом, сукном и др.). Согревание можно усилить предварительным втиранием слабо раздражающих мазей, скипидара или спирта. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|


 начинают лишь после того, как обработанный таким образом участок подсохнет.
начинают лишь после того, как обработанный таким образом участок подсохнет.
 Рис. 91. Аппараты для прижиганий".
Рис. 91. Аппараты для прижиганий".



 прижигание—при экзостозах, деформирующих артритах и периартритах, а также на язвах, ранах и т. д.; б) поверхностное полосчатое прижигание— при поражении сухожилий и сухожильных влагалищ.
прижигание—при экзостозах, деформирующих артритах и периартритах, а также на язвах, ранах и т. д.; б) поверхностное полосчатое прижигание— при поражении сухожилий и сухожильных влагалищ.
 (гомопластика), от животного одного вида животному другого вида (гетеропластика).
(гомопластика), от животного одного вида животному другого вида (гетеропластика).
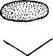

 Рис. 92. Способы кожной пластики при помощи ослабляющих разрезов:
Рис. 92. Способы кожной пластики при помощи ослабляющих разрезов:




 ГЛ. VIII. ОБЩИЕ ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В РАЗЛИЧНЫХ ОБЛАСТЯХ ТЕЛА 127
ГЛ. VIII. ОБЩИЕ ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В РАЗЛИЧНЫХ ОБЛАСТЯХ ТЕЛА 127 и наоборот, и соединяют узловатыми швами (рис. 92, б). При таком взаимном перемещении, т. е. обмене местами (по автору способа: «встречном обмене») лоскутов, кожа натягивается сверху и снизу от изъяна, тогда как в промежутке между изъяном и лоскутами ее натяжение значительно уменьшается, и здесь достигается прирост ширины кожного мостика за счет натяжения смежных участков снизу и сверху. Это и дает возможность полностью сблизить края изъяна швами. Необходимо только в каждом случае точно устанавливать длину среднего и боковых разрезов для образования треугольных лоскутов, чтобы получить нужный прирост ширины кожных мостиков с боков изъяна и закрыть последшш швами без значительного натяжения кожи.
и наоборот, и соединяют узловатыми швами (рис. 92, б). При таком взаимном перемещении, т. е. обмене местами (по автору способа: «встречном обмене») лоскутов, кожа натягивается сверху и снизу от изъяна, тогда как в промежутке между изъяном и лоскутами ее натяжение значительно уменьшается, и здесь достигается прирост ширины кожного мостика за счет натяжения смежных участков снизу и сверху. Это и дает возможность полностью сблизить края изъяна швами. Необходимо только в каждом случае точно устанавливать длину среднего и боковых разрезов для образования треугольных лоскутов, чтобы получить нужный прирост ширины кожных мостиков с боков изъяна и закрыть последшш швами без значительного натяжения кожи. Закрытием изъяна лоскутами на ножке. К этой группе кожнопластиче-ских операций относятся многочисленные способы выкраивания рядом с изъяном лоскутов различной формы—овальных, треугольных, четырехугольных и др. Лоскут на широкой ножке вырезают непосредственно рядом с изъяном; затем его отделяют от подлежащего слоя и путем поворота вокруг основания (ножки) накладывают на изъян, фиксируя узловатым швом. Угол поворота ножки лоскута может быть различный, но он не должен превышать 180°.
Закрытием изъяна лоскутами на ножке. К этой группе кожнопластиче-ских операций относятся многочисленные способы выкраивания рядом с изъяном лоскутов различной формы—овальных, треугольных, четырехугольных и др. Лоскут на широкой ножке вырезают непосредственно рядом с изъяном; затем его отделяют от подлежащего слоя и путем поворота вокруг основания (ножки) накладывают на изъян, фиксируя узловатым швом. Угол поворота ножки лоскута может быть различный, но он не должен превышать 180°.


 к освеженной поверхности при помощи тугой повязки до полного прекра щения кровотечения. Крупные сосуды скручивают, избегая при этом их перевязки.
к освеженной поверхности при помощи тугой повязки до полного прекра щения кровотечения. Крупные сосуды скручивают, избегая при этом их перевязки.



 При поворачивании лоскутов избегают натягивать их ножки (основания). Прилаженный лоскут прижимают к изъяну компрессом и сразу же фиксируют по краям швом. Чтобы лоскут не отстал в центральной его части, накладывают повязку, а иногда его пришивают к подлежащим тканям одним-двумя стежками. В случае нагноения и частичного отставания лоскута снимают часть швов. Если швы не расходятся, а отставание лоскута имеет место лишь в центральных его зонах, делают насечки для удаления гноя.
При поворачивании лоскутов избегают натягивать их ножки (основания). Прилаженный лоскут прижимают к изъяну компрессом и сразу же фиксируют по краям швом. Чтобы лоскут не отстал в центральной его части, накладывают повязку, а иногда его пришивают к подлежащим тканям одним-двумя стежками. В случае нагноения и частичного отставания лоскута снимают часть швов. Если швы не расходятся, а отставание лоскута имеет место лишь в центральных его зонах, делают насечки для удаления гноя.





 ГЛ. VIII. ОБЩИЕ ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В РАЗЛИЧНЫХ ОБЛАСТЯХ ТЕЛА 129
ГЛ. VIII. ОБЩИЕ ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В РАЗЛИЧНЫХ ОБЛАСТЯХ ТЕЛА 129 Первую перевязку назначают на 12—14-е сутки, когда лоскут обычно уже приживает. Чувствительность в лоскуте восстанавливается на 17— ЗО-й день. К этому времени происходит отторжение эпидермиса. Волосы вырастают через 4—5 месяцев и сохраняют свою прежнюю окраску (какая была на лоскуте до пересадки).
Первую перевязку назначают на 12—14-е сутки, когда лоскут обычно уже приживает. Чувствительность в лоскуте восстанавливается на 17— ЗО-й день. К этому времени происходит отторжение эпидермиса. Волосы вырастают через 4—5 месяцев и сохраняют свою прежнюю окраску (какая была на лоскуте до пересадки).


 и соединяют над марлей швом. Этим приемом стараются предупредить инфицирование раны во время отделения новообразования. Для облегчения препаровки и безболезненного оперирования после разреза кожи необходима обильная циркулярная инфильтрационная анестезия.
и соединяют над марлей швом. Этим приемом стараются предупредить инфицирование раны во время отделения новообразования. Для облегчения препаровки и безболезненного оперирования после разреза кожи необходима обильная циркулярная инфильтрационная анестезия.


 ГЛАВА ДЕВЯТАЯ
ГЛАВА ДЕВЯТАЯ
 Д ж у т—по виду напоминает паклю, изготовляется из молодых побегов индийской конопли.
Д ж у т—по виду напоминает паклю, изготовляется из молодых побегов индийской конопли. ФОРМЫ ПРИМЕНЕНИЯ ПЕРЕВЯЗОЧНЫХ МАТЕРИАЛОВ
ФОРМЫ ПРИМЕНЕНИЯ ПЕРЕВЯЗОЧНЫХ МАТЕРИАЛОВ



 или головку, свободный копец, внутреннюю и наружную поверхности (спинг ку). Стандартный марлевый бинт имеет в ширину 10 см, а в длину 7 м. При оказании первой помощи (перевязка ран) часто употребляют roi-товые антисептические материалы, получаемые путем пропитывания (импре-гнирования) различными антисептическими смесями, например: 1) карболовой кислоты—55,0; спирта—150,0; глицерина—25,0; дестиллированной воды—75,0; 2) йодоформа—10,0; спирта—100,0; эфира—100,0; глицерина — 8,0; 3) сулемы—0,6; спирта—5,0; глицерина—5,0; дестиллированной воды—■ 145,0 и др.
или головку, свободный копец, внутреннюю и наружную поверхности (спинг ку). Стандартный марлевый бинт имеет в ширину 10 см, а в длину 7 м. При оказании первой помощи (перевязка ран) часто употребляют roi-товые антисептические материалы, получаемые путем пропитывания (импре-гнирования) различными антисептическими смесями, например: 1) карболовой кислоты—55,0; спирта—150,0; глицерина—25,0; дестиллированной воды—75,0; 2) йодоформа—10,0; спирта—100,0; эфира—100,0; глицерина — 8,0; 3) сулемы—0,6; спирта—5,0; глицерина—5,0; дестиллированной воды—■ 145,0 и др.
 как перевязку, замену наружного слоя повязки при оставлении внутреннего—сменой повязки, а замену внутреннего слоя при оставлении наружного—сменой перевязки.
как перевязку, замену наружного слоя повязки при оставлении внутреннего—сменой повязки, а замену внутреннего слоя при оставлении наружного—сменой перевязки.