|
|
Искусственная вентиляция (ИВЛ)ИВЛ замещает или дополняет газообмен в легких. В большинстве случаев ИВЛ проводят в связи с невозможностью элиминации CO2 (гиперкап-ническая форма дыхательной недостаточности). Реже ИВЛ в сочетании с другими методами (обычно с положительным давлением в дыхательных путях) применяют при гипоксемии (гипоксемическая форма дыхательной недостаточности). Решение о переводе на ИВЛ принимают на основании клинической картины, учитывая при этом результаты некоторых лабораторных и инструментальных исследований (таблица 50-2). Выделяют две принципиально отличающиеся методики: ИВЛ под положительным давлением (аппарат ИВЛ обеспечивает доставку дыхательной смеси в дыхательные пути посредством периодически генерируемого положительного давления через эндотрахеальную или трахеостомическую трубку) и ИВЛ с отрицательным давлением (аппарат ИВЛ создает отрицательное давление вокруг тела больного, которое передается на плевральную полость, благодаря чему дыхательная смесь поступает в дыхательные пути). Наибольшее распространение получила ИВЛ под положительным давлением, в то время как вторая методика практически не используется. Хотя для ИВЛ с отрицательным давлением не требуется интубировать трахею, она не позволяет доставить адекватный дыхательный объем при высоком сопротивлении в дыхательных путях или низкой растяжимости легких, а также затрудняет доступ к больному. ИВЛ под положительным давлением позволяет преодолеть повышенное сопротивление в дыхательных путях и сниженную растяжимость легких, манипулируя инспираторным потоком и давлением в дыхательных путях. Основные недостатки ИВЛ под положительным давлением: нарушение вентиляционно -перфузионных отношений, неблаго-приятное влияние на гемодинамику; баротравма ТАБЛИЦА 50-2.Показания к ИВЛ
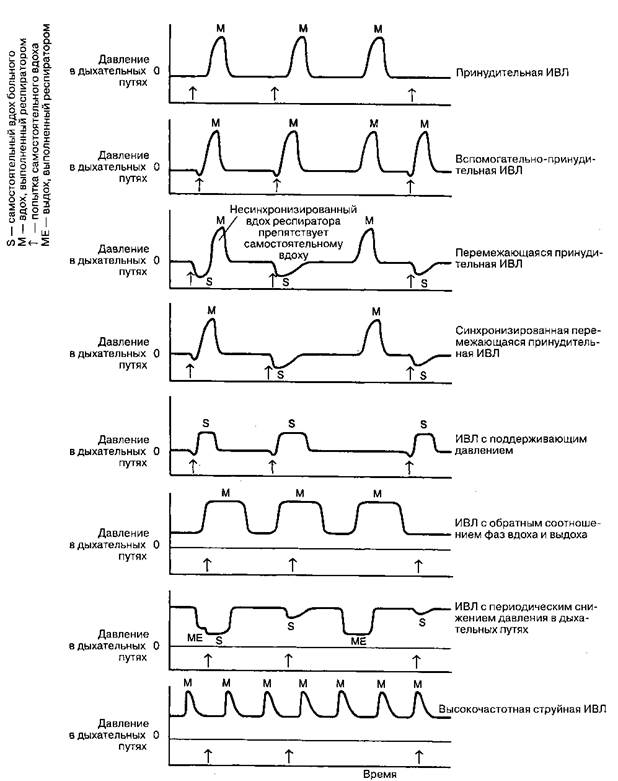
легких. При ИВЛ под положительным давлением увеличивается физиологическое мертвое пространство, потому что поток дыхательной смеси поступает в первую очередь в наиболее растяжимые, вышерасположенные участки легких, тогда как кровь под действием силы тяжести направляется преимущественно в нижерасположенные участки легких. Снижение сердечного выброса обусловлено, в основном, уменьшением венозного возврата. Риск баро-травмы легких определяется величиной пикового инспираторного давления и наличием сопутствующих заболеваний легких. Аппараты ИВЛ, обеспечивающие положительное давление в дыхательных путях Аппараты ИВЛ, обеспечивающие положительное давление в дыхательных путях, периодически создают градиент давления между своим дыхательным контуром и альвеолами, в результате чего происходит активный принудительный вдох. Выдох осуществляется пассивно. Аппараты ИВЛ работают от пневматического или электрического привода; иногда в одном аппарате сочетаются оба привода. Поток дыхательной смеси поступает либо непосредственно от источника газа, находящегося под давлением, либо генерируется с помощью вращающегося или линейного поршня. Этот поток или поступает прямо к больному (одноконтурная система), или, что более распространено, периодически сжимает резервуарный мешок или меха, которые являются частью дыхательного контура больного (двухконтурная система). Цикл работы любого аппарата ИВЛ можно подразделить на 4 фазы: вдох, переключение со вдоха на выдох, выдох, переключение с выдоха на вдох (глава 4). Манипулирование этими фазами опреде- ляет дыхательный объем, частоту дыхания, продолжительность вдоха, инспираторный поток газа и продолжительность выдоха. Классификация Современные аппараты ИВЛ очень сложно устроены, что затрудняет их классификацию. Оснащение аппаратов ИВЛ последнего поколения микропроцессорами еще более усложняет эту задачу. Тем не менее аппараты ИВЛ чаще всего классифицируют на основании характеристик фазы вдоха и способа переключения со вдоха на выдох. А. Характеристики вдоха:Большинство современных аппаратов ИВЛ представляют собой генераторы потока газа. Генераторы постоянного потокаобеспечивают постоянный инспираторный поток газа независимо от давления в дыхательном контуре. Постоянный поток газа создается либо с помощью соленоидного релейного клапана и источника газа высокого давления (0,4-4 атм.), либо с помощью газового инжектора (Вентури) и источника газа низкого давления. Аппараты, работающие от источника газа высокого давления, обеспечивают постоянный инспираторный поток газа даже при значительных колебаниях сопротивления дыхательных путей и растяжимости легких. Инспираторный поток, генерируемый аппаратами, работающими от источника газа низкого давления, может зависеть от давления в дыхательных путях. В генераторах непостоянного потокаинспираторный поток газа меняется с каждым дыхательным циклом; чаще всего поток имеет синусоидальную форму. Генераторы постоянного давленияподдерживают постоянное давление в дыхательных путях в течение всей фазы вдоха независимо от потока газа. Поток газа продолжается до тех пор, пока давление в дыхательных путях не сравнивается с заданным давлением вдоха. Генераторы давления обычно работают при низком давлении (несколько выше пикового инспираторного давления). Б. Переключение со вдоха на выдох: Аппараты ИВЛ с переключением по временипереключаются со вдоха на выдох через заданный промежуток времени после начала вдоха. Дыхательный объем зависит от установленной продолжительности вдоха и объемной скорости инспираторного потока газа. Аппараты ИВЛ с переключением по времени чаще всего применяют у новорожденных и в операционной. Аппараты ИВЛ с переключением по объемупереключаются со вдоха на выдох после вдувания в дыхательные пути заданного дыхательного объема. Большинство предназначенных для взрослых аппаратов ИВЛ переключаются по объему, но во избежание баротравмы они также снабжены ограничителями инспираторного давления. Если ин-спираторное давление превысит определенный уровень, то аппарат ИВЛ переключается на выдох, даже если в дыхательные пути еще не поступил весь заданный дыхательный объем. В действительности аппараты ИВЛ с переключением по объему не вдувают в дыхательные пути весь заданный дыхательный объем, потому что некоторая часть его всегда теряется из-за растяжимости дыхательного контура. Растяжимость дыхательного контура обычно составляет 4-5 мл/см вод. ст.; если инспираторное давление равняется 30 см вод. ст., то в дыхательные пути не поступает 120-150 мл заданного дыхательного объема. Потери дыхательного объема в дыхательном контуре прямо пропорциональны пиковому давлению в дыхательных путях и обратно пропорциональны растяжимости дыхательного контура. Для точного измерения выдыхаемого дыхательного объема спирометр целесообразно устанавливать на эн-дотрахеальной трубке, а не на клапане выдоха. Аппараты ИВЛ с переключением по давлениюпереключаются со вдоха на выдох, когда давление в дыхательных путях достигнет заданного уровня. Дыхательный объем и продолжительность вдоха непостоянны, зависят от сопротивления дыхательных путей, растяжимости легких и дыхательного контура. Значительные утечки дыхательной смеси в контуре могут препятствовать достижению заданного давления и переключению со вдоха на выдох. Напротив, внезапное увеличение сопротивления в дыхательных путях, уменьшение растяжимости легких и дыхательного контура (например, при перегибе шлангов или эндотрахеальной трубки) приводит к преждевременному переключению со вдоха на выдох и уменьшению дыхательного объема. Аппараты с переключением по давлению обычно применяют только для кратковременной ИВЛ (например, при транспортировке). Аппараты ИВЛ с переключением по потокуснабжены датчиками давления и потока, что позволяет проводить мониторинг инспираторного потока при фиксированном заданном давлении. Когда инспираторный поток достигает заданного уровня (обычно 25% от начальной максимальной объемной скорости), аппарат переключается со вдоха на выдох (см. Поддержка давлением). В. Аппараты ИВЛ с микропроцессорным управлением:Аппарат ИВЛ этого типа способен обеспечить разнообразные профили инспираторного потока и различные способы переключения со вдоха на выдох. Микропроцессоры управляют ключевыми параметрами ИВЛ по механизму отрицательной обратной связи. Примеры аппаратов ИВЛ с микропроцессорным управлением включают Puritan Bennet 7200, Siemens Servo 300, Bird 6400. Режимы ИВЛ Режимы ИВЛ определяются по способу переключения с выдоха на вдох, а также по возможности сочетания респираторной поддержки с самостоятельным дыханием (таблица 50-3 и рис. 50-1). Большинство современных аппаратов ИВЛ позволяют проводить ИВЛ в нескольких режимах, а в аппаратах с микропроцессорным управлением эти режимы можно комбинировать. А. Принудительная ИВЛ (Controlled Mechanical Ventilation):B этом режиме аппарат переключается с выдоха на вдох по истечении заданного промежутка времени. Этот промежуток времени определяет частоту аппаратных вдохов. Дыхательный объем, частота аппаратных вдохов и минутный объем дыхания постоянны вне зависимости от попыток самостоятельного вдоха. Самостоятельное дыхание не предусмотрено. Установка ограничения инспираторного давления предотвращает ба-ротравму легких. Принудительную ИВЛ целесообразно проводить в отсутствие попыток самостоятельного дыхания. Если больной бодрствует и пытается дышать, то необходимо ввести седатив-ные препараты и миорелаксанты. Б. Вспомогательно-принудительная ИВЛ (Assist-Control Ventilation):Установка датчика давления в дыхательный контур позволяет использовать попытку самостоятельного вдоха для запуска аппаратного вдоха. Регулируя чувствительность датчика, можно подобрать необходимую для запуска глубину самостоятельного вдоха (чаще устанавливают величину разрежения в дыхательном контуре). Аппарат настраивают на минимальную фиксированную ТАБЛИЦА 50-3.Режимы ИВЛ
частоту дыхания, но каждая попытка самостоятельного вдоха (создаваемое больным разрежение должно быть не меньше заданного) запускает аппаратный вдох. В отсутствие попыток самостоятельного вдоха аппарат работает в принудительном режиме. В. Перемежающаяся принудительная ИВЛ (Intermittent Mandatory Ventilation):Этот режим предусматривает возможность самостоятельного дыхания. Основным физиологическим преимуществом является снижение среднего давления в дыхательных путях (табл. 50-4). Вдобавок к возможности самостоятельно дышать через аппарат ИВЛ устанавливается определенное количество аппаратных вдохов (т.е. задается минимально гарантированный дыхательный объем). Если заданная частота аппаратных вдохов высока (10-12/мин), то аппарат ИВЛ обеспечивает практически весь минутный объем дыхания. Напротив, если заданная частота аппаратных вдохов невысока (1-2/мин), то аппарат ИВЛ осуществляется лишь минимум респираторной поддержки, и большая часть минутного объема дыхания обеспечивается самостоятельным дыханием больного. Частоту аппаратных вдохов подбирают таким образом, чтобы обеспечить нормальное РаСO2. Этот режим получил широкое распространение при переводе больного с ИВЛ на самостоятельное дыхание. При синхронизированной перемежающейся принудительной ИВЛ аппаратный вдох по возможности совпадает с началом самостоятельного вдоха. Правильная синхронизация предупреждает наложение аппаратного вдоха на середину самостоятельного, которое приводит к значительному увеличению дыхательного объема. Ограничение ин-
Рис. 50-1.Кривые давления в дыхательных путях при разных режимах ИВЛ ТАБЛИЦА 50-4.Преимущества синхронизированной перемежающейся принудительной ИВЛ
спираторного давления защищает легкие от баротравмы. Контур аппарата, осуществляющего перемежающуюся принудительную ИВЛ, обеспечивает непрерывную подачу дыхательной смеси, что необходимо для самостоятельного дыхания в промежутках между аппаратными вдохами. Современные аппараты позволяют проводить синхронизированную перемежающуюся принудительную ИВЛ, в то время как старые модели для этого нужно оборудовать параллельным контуром, системой постоянного потока дыхательной смеси, или же работающим "по требованию" клапаном вдоха. Независимо от системы, правильное функционирование направляющих клапанов и достаточная объемная скорость потока дыхательной смеси являются условиями, необходимыми для предотвращения повышенной работы дыхания, особенно при применении положительного давления в конце выдоха (ПДКВ). Г. ИВЛ с гарантированным минутным объемом дыхания (Mandatory Minute Ventilation):Больной дышит самостоятельно и получает аппаратные вдохи тоже; непрерывно проводится мониторинг выдыхаемого минутного объема дыхания. Аппарат работает таким образом, что спонтанные и аппаратные вдохи в сумме составляют заданный минутный объем дыхания. Эффективность этого режима для перевода с ИВЛ на самостоятельное дыхание еще предстоит выяснить. Д. ИВЛ с поддерживающим давлением; синоним: поддержка давлением (Pressure Support Ventilation):ИВЛ с поддерживающим давлением применяется при сохраненном самостоятельном дыхании, она предназначена для увеличения дыхательного объема, а также преодоления повышенного сопротивления, обусловленного эндотрахеальной трубкой, дыхательным контуром (шланги, коннекторы, увлажнитель) и аппаратом (пневматический контур, клапаны). При каждой попытке самостоятельного вдоха аппарат вдувает в дыхательные пути поток дыхательной смеси, объемная скорость которого достаточна для достижения заданного давления на вдохе. Когда инспираторный поток снижается до определенного уровня, аппарат ИВЛ по механизму отрицательной обратной связи переключается со вдоха на выдох, и давление в дыхательных путях снижается до исходного. Единственным задаваемым параметром является давление на вдохе. Частота дыхания определяется больным, тогда как дыхательный объем может значительно колебаться в зависимости от инспираторного потока, механических свойств легких и силы самостоятельного вдоха (т.е. создаваемого разрежения). Низкий уровень задаваемого давления на вдохе (5-15 см вод. ст.) обычно достаточен для преодоления любого сопротивления, обусловленного дыхательной аппаратурой. Более высокий уровень задаваемого давления на вдохе (20-40 см вод. ст.) представляет собой полноценный режим ИВЛ, требующий ненарушенной центральной регуляции дыхания и стабильности механических свойств легких. Основным преимуществом ИВЛ с поддерживающим давлением является свойство увеличивать спонтанный дыхательный объем и снижать работу дыхания для больного. Этот режим используют при переводе с ИВЛ на самостоятельное дыхание. E. ИВЛ с управлением по давлению (Pressure Control Ventilation):B этом режиме, как и при ИВЛ с переключением по объему, инспираторный поток снижается по мере повышения давления в дыхательных путях и прекращается по достижении заданного максимума. Основной недостаток ИВЛ с управлением по давлению: дыхательный объем непостоянен, он зависит от растяжимости грудной клетки и легких, заданной частоты дыхания и исходного давления в дыхательных путях. Более того, при повышенном сопротивлении в дыхательных путях инспираторный поток прекращается еще до того, как давление в альвеолах повысится до давления в дыхательных путях. Ж. ИВЛ с обратным соотношением вдох/выдох (Inverse I:E Ratio Ventilation):B этом режиме ИВЛ соотношение продолжительности вдох/выдох превышает 1:1, чаще всего составляя 2:1. Это достигается различными способами: установка паузы в конце вдоха; снижение максимального инспираторного потока при ИВЛ с переключением по объему; наиболее распространенный способ — ограничение инспираторного давления в сочетании с такой настройкой частоты аппаратных вдохов и продолжительности вдоха, чтобы продолжительность вдоха превышала продолжительность выдоха (ИВЛ с управлением по давлению и обратным соотношением вдох/выдох). При ИВЛ с обратным соотношением вдох/выдох возникает спонтанное ПДКВ,поскольку каждый новый вдох начинается до полного завершения предшествующего выдоха; задерживаемый в легких воздух увеличивает ФОЕ, до тех пор пока не наступает новое равновесное состояние. Этот режим не позволяет больному дышать самостоятельно и требует введения высоких доз седативных препаратов и миорелаксантов. Эффективность ИВЛ с обратным соотношением вдох/выдох в улучшении оксигенации у больных со сниженной ФОЕ такая же, как у ПДКВ. Как и при ПДКВ, оксигенация обычно прямо пропорциональна среднему давлению в дыхательных путях. Основным преимуществом ИВЛ с обратным соотношением вдох/выдох является более низкое пиковое давление на вдохе. Сторонники ИВЛ с обратным соотношением вдох/выдох считают, что по сравнению с ПДКВ она эффективнее вовлекает альвеолы в газообмен и обеспечивает более равномерное распределение дыхательной смеси в легких. 3. ИВЛ с периодическим снижением давления в дыхательных путях (Airway Pressure Release Ventilation):Этот режим облегчает самостоятельное дыхание под постоянным положительным давлением в дыхательных путях. Периодическое снижение давления в дыхательных путях облегчает выдох, что стимулирует самостоятельное дыхание. Таким образом, давление в дыхательных путях снижается при самостоятельном вдохе и аппаратном выдохе. Параметры, определяющие минутный объем дыхания: продолжительность вдоха, выдоха, а также периода снижения давления в дыхательных путях; глубина и частота самостоятельных вдохов. Начальные установки: положительное давление в дыхательных путях 10-12 см вод. ст.; продолжительность вдоха 3-5 с; продолжительность выдоха 1,5-2 с. Продолжительность вдоха определяет частоту аппаратных вдохов. Основное преимущество ИВЛ с периодическим снижением давления в дыхательных путях: значительное снижение риска депрессии кровообращения и баротравмы легких. Этот режим является хорошей альтернативой ИВЛ с управлением по давлению и обратным соотношением вдох/выдох в решении проблем, обусловленных высоким пиковым давлением вдоха у больных со сниженной растяжимостью легких. И. Высокочастотная ИВЛ (ВЧ ИВЛ) (High-FrequencyVentilation):Выделяют три вида ВЧ ИВЛ. При ВЧ ИВЛ с положительным давлением аппарат подает в дыхательные пути небольшой дыхательный объем с частотой 60-120/мин. ВЧ инжек-ционная ИВЛ (ВЧИ ИВЛ) проводится с помощью небольшой канюли, через которую с частотой 80-300/мин подается дыхательная смесь; поток воздуха, подсасываемый газовой струей (эффект Бер-нулли), может увеличивать дыхательный объем. При ВЧ осцилляционной ИВЛ специальный поршень создает в дыхательных путях колебательные движения газовой смеси с частотой 600-3000/мин. Дыхательный объем при ВЧ ИВЛ ниже анатомического мертвого пространства, и механизм газообмена при этом точно неизвестен; считают, что он может происходить в результате усиленной диффузии. ВЧИ ИВЛ чаще всего применяют в операционной при вмешательствах на гортани, трахее и бронхах; кроме того, она может спасти жизнь в экстренных ситуациях при невозможности интубации трахеи и проведения стандартной ИВЛ (глава 5). При то-ракотомии и литотрпсии ВЧИ ИВЛ не имеет преимуществ перед стандартными режимами ИВЛ. В отделении интенсивной терапии ВЧИ ИВЛ показана при бронхоплевральных и трахеопищеводных свищах, если другие режимы ИВЛ неэффективны. Невозможность подогревания и увлажнения дыхательной смеси при ВЧ ИВЛ сопряжена с риском определенных осложнений. Начальные установки при ВЧИ ИВЛ: частота аппаратных вдохов: 100-200/мин, фаза вдоха 33%, рабочее давление 1-2 атм. Во избежание ошибок среднее давление в дыхательных путях следует измерять в трахее в точке, расположенной не менее чем в 5 см дистальнее инжектора. Элиминация CO2 прямо пропорциональна рабочему давлению, тогда как оксигенация — среднему давлению в дыхательных путях. При ВЧИ ИВЛ с высоким рабочим давлением и фазой вдоха >40% может возникнуть спонтанное ПДКВ. К. Раздельная ИВЛ (Differential Lung Ventilation):Этот режим применяют при тяжелом поражении одного легкого, резистентном к ПДКВ. В этом случае стандартные режимы ИВЛ с ПДКВ могут утяжелить нарушения вентиляционно/перфузи-онных отношений. Неравномерная вентиляция и перерастяжение здорового легкого усугубляют гипоксемию и баротравму. После установки двух-просветной эндобронхиальной трубки проводят раздельную ИВЛ каждого легкого с помощью одного или двух аппаратов ИВЛ. При использовании двух аппаратов осуществляют временную синхронизацию аппаратных вдохов. Некоторые аспекты ИВЛ Интубация трахеи Интубацию трахеи для перевода на ИВЛ чаще всего выполняют в отделении интенсивной терапии у больных с дыхательной недостаточностью. Пока срок пребывания интубационной трубки в трахее не превышает 2-3 недель, относительно безопасны как оро- так и назотрахеальная трубка. По сравнению с оротрахеальной, назотрахеалъная трубка комфортнее для больного, более надежно фиксирована (значительно реже происходит непреднамеренная экстубация), реже вызывает повреждения гортани. С другой стороны, при назот-рахеальной интубации выше риск тяжелого носового кровотечения, преходящей бактериемии, подсли-зистого расслаивания носо- или ротоглотки, синусита или отита (в результате обструкции выходных слуховых труб). Если сознание отсутствует или больной находится в состоянии агонии, то трахею часто интуби-руют без применения седативных препаратов или миорелаксантов. Если сохранились живые рефлексы с дыхательных путей, то целесообразно выполнить местную анестезию верхних дыхательных путей. Обеспечение проходимости дыхательных путей у больных с ЧМТ обсуждается в главе 26. У активных неконтактных больных необходимо применять препараты седативного и гипнотического действия, миорелаксанты значительно облегчают интубацию. Применяют низкие дозы препаратов относительно короткого действия; чаще всего используют метогекситал, этомидат и мидазолам. После инъекции седативных или гипнотических препаратов вводят сукцинилхолин или недеполяризующие миорелаксанты (року-роний или векуроний). Интубация трахеи и начало ИВЛ часто сопровождаются выраженной гемодинамической нестабильностью. Может возникать артериальная гипертония и гипотония, тахикардия и брадикардия. Причины гемодинамической нестабильности: вегетативные рефлексы, обусловленные стимуляцией верхних дыхательных путей; угнетение миокарда и вазодилатация, обусловленные действием седативных и гипнотических препаратов; сопротивление больного; угнетение активности симпатической нервной системы; уменьшение венозного возврата вследствие ИВЛ под положительным давлением. Следовательно, во время интубации и непосредственно после нее необходимо проводить тщательный мониторинг. Если оро- или назотрахеальная трубка находится в трахее дольше 3-х недель, то значительно возрастает риск подглоточного стеноза. Если ИВЛ необходимо проводить более длительное время, то эндотрахеаль-ную трубку следует своевременно заменить на тра-хеостомическую трубку с манжеткой. Начальные настройки ИВЛ В зависимости от характера дыхательной недостаточности, может потребоваться либо полная, либо частичная респираторная поддержка. Для полной респираторной поддержки обычно применяют следующие режимы: принудительная ИВЛ, вспомогательно-принудительная ИВЛ, синхронизированная перемежающаяся принудительная ИВЛ. Параметры ИВЛ при полной респираторной поддержке следующие: частота аппаратных вдохов 10-12/мин, дыхательный объем 10-12 мл/кг; иногда устанавливают меньший дыхательный объем (8-10 мл/кг), с тем чтобы не допустить высокого пикового давления на вдохе (> 40-50 см вод. ст.) и баротравмы легких. В эксперименте доказано, что высокое давление в дыхательных путях, приводящее к перерастяжению альвеол (трансальвеолярное давление > 35 см вод. ст.), усугубляет повреждение легких. Для частичной респираторной поддержки обычно применяют синхронизированную перемежающуюся принудительную ИВЛ с низкой частотой аппаратных вдохов (< 8/мин). Возможность самостоятельного дыхания позволяет не допустить выраженного снижения сердечного выброса и нарушения вентиляционно-перфузионных отношений. При самостоятельном вдохе в режиме синхронизированной перемежающейся принудительной ИВЛ больной должен преодолеть дополнительное сопротивление, обусловленное эндотрахеальной трубкой, клапанами "по требованию" и дыхательным контуром. Это дополнительное сопротивление увеличивает работу дыхания более чем в два раза. Следовательно, не нужно применять эндотрахеаль-ные трубки малого диаметра (< 7,5 мм). Кроме того, сочетание этого режима с поддержкой давлением (5-15 см вод. ст.) компенсирует и устраняет все неблагоприятные эффекты дополнительного сопротивления. Подключение ПДКВ (5-8 см вод. ст.) позволяет предотвратить снижение ФОЕ и ухудшение газообмена. У некоторых больных этот "физиологический" уровень ПДКВ компенсирует утрату спонтанного ПДКВ (и снижение ФОЕ), обусловленную интубацией трахеи. При "физиологическом" уровне ПДКВ и дыхательном объеме 10-12 мл/кг периодическое раздувание легких удвоенным дыхательным объемом необязательно. Седация и миорелаксация При двигательном возбуждении и "сопротивлении" аппарату ИВЛ может потребоваться применение седативных препаратов и миорелаксантов. По-перхивание и натуживание оказывают неблагоприятное влияние на гемодинамику и газообмен, повышают риск баротравмы легких. Седация (иногда в сочетании с миорелаксацией) может быть показана при синхронизированной перемежающейся принудительной ИВЛ, когда, несмотря на большую частоту аппаратных вдохов (> 16- 18/мин), сохраняется тахипноэ; чрезмерно высокая частота самостоятельных вдохов (> 30/мин) значительно увеличивает работу дыхания. Для седации при ИВЛ применяют опиоиды (морфин или фентанил), бензодиазепины (диазе-пам, мидазолам или лоразепам), пропофол, а также их сочетания. Эти препараты наиболее эффективны при постоянной в/в инфузии. Для поддержания миорелаксации используют недеполяризующие миорелаксанты. Мониторинг При ИВЛ необходим постоянный мониторинг, позволяющий своевременно выявить нарушения кровообращения и баротравму легких, обусловленные положительным давлением в дыхательных путях. Чрезвычайно информативен непрерывный мониторинг ЭКГ, SaO2, инвазивный мониторинг АД. Артериальный катетер облегчает динамическое наблюдение за газами артериальной крови. Тщательная регистрация объема веденной и потерянной жидкости необходима для точной оценки водного баланса. Катетеризация мочевого пузыря облегчает учет диуреза. При нестабильной гемодинамике и низком диурезе показан мониторинг ЦВД и ДЗЛА. Не реже чем 1 раз в сутки проводят рентгенографию грудной клетки, с тем чтобы оценить положение эндотрахеальной трубки, исключить тяжелую баротравму легких, оценить водный баланс, проследить за динамикой состояния легких. Следует проводить тщательный мониторинг давления в дыхательных путях (пикового, плато и среднего), экспираторного дыхательного объема (аппаратного и самостоятельного), а также FiO2. Мониторинг этих параметров не только оптимизирует регулировку настроек ИВЛ, но и помогает выявить нарушения со стороны эндотрахеальной трубки, дыхательного контура и аппарата ИВЛ. Неадекватное периодическое отсасывание отделяемого из дыхательных путей и наличие крупных слизистых пробок часто проявляется повышением пикового инспира-торного давления и снижением экспираторного дыхательного объема. Резкое повышение пикового ин-спираторного давления в сочетании с внезапным снижением АД позволяет с большой вероятностью предположить пневмоторакс. 3. Перевод с ИВЛ на самостоятельное дыхание Легкость перевода с ИВЛ на самостоятельное дыхание обычно обратно пропорциональна продолжительности ИВЛ. К моменту перевода на самостоятельное дыхание патологический процесс, который послужил причиной ИВЛ, должен быть излечен или находиться под полным контролем. Кроме того, необходимо учесть все возможные осложняющие факторы: бронхоспазм, сердечную недостаточность, инфекции, нарушения питания, метаболический алкалоз, анемию, повышенное образование CO2 вследствие чрезмерной углеводной нагрузки, психические расстройства, недостаток сна. Важными факторами, часто осложняющими перевод на самостоятельное дыхание, являются сопутствующие заболевания легких и истощение дыхательных мышц, обусловленное длительным бездействием. Перевод с ИВЛ на самостоятельное дыхание возможен, когда больной уже не соответствует критериям, послужившим показаниями к ИВЛ (табл. 50-2). Имеются и отдельные критерии готовности к переводу с ИВЛ на самостоятельное дыхание, основанные на некоторых параметрах функции внешнего дыхания (табл. 50-5). Клиническое улучшение необходимо подтвердить данными лабораторных и рентгенографических исследований. Наиболее информативными показателями, на которые следует ориентироваться при решении вопроса о переводе с ИВЛ на самостоятельное дыхание, являются PaO2, PaCO2 и частота дыхания. Перед полным переводом на самостоятельное дыхание необходимо убедиться в восстановлении защитных рефлексов с дыхательных путей и возможности полноценного контакта с больным (это необязательно только в том случае, если после отключения от аппарата ИВЛ в трахее остается трахеостомиче-ская трубка с манжеткой). Кроме того, необходимым условием для экстубации является адекватная окси-генация (SaO2 > 90%) при FiO2 40-50% и ПДКВ < 5 см вод. ст. Наиболее распространенными методиками респираторной поддержки при переводе на самостоятельное дыхание являются перемежающаяся принудительная ИВЛ, ИВЛ с поддерживающим давлением, а также периодическое самостоятельное ТАБЛИЦА 50-5.Критерии готовности к переводу с ИВЛ на самостоятельное дыхание
дыхание через Т-образную трубку или под небольшим постоянным положительным давлением в дыхательных путях. Применяется и ИВЛ с гарантированным минутным объемом дыхания, но эффективность этого режима пока еще не доказана. Перевод на самостоятельное дыхание с помощью перемежающейся принудительной ИВЛ В режиме перемежающейся принудительной ИВЛ частоту аппаратных вдохов постепенно снижают на (1-2/мин), до тех пор пока PaCO2 и частота самостоятельного дыхания остаются приемлемыми (обычно < 45 мм рт. ст. и < 30/мин соответственно). Если одновременно используется поддержка давлением, то поддерживающее давление следует уменьшить до 5-8 см вод. ст. При сопутствующих нарушениях кислотно-основного равновесия или хронической гиперкапнии следует ориентироваться не PaCO2, а на рН артериальной крови (> 7,35). Анализ газов артериальной крови следует производить не раньше чем через 15 мин после каждого изменения параметров ИВЛ. Когда частота аппаратных вдохов снижается до 1-2/мин и оксигенация артериальной крови при этом адекватна, можно прекратить ИВЛ и перевести больного на самостоятельное дыхание. Перевод на самостоятельное дыхание с помощью ИВЛ с поддерживающим давлением Уровень поддерживающего давления постепенно снижают (на 2-3 см вод. ст., наблюдая за оксиге-нацией артериальной крови и частотой самостоятельного дыхания (критерии те же, что и при перемежающейся принудительной ИВЛ). Когда поддерживающее давление становится меньше 5-8 см вод. ст., больного можно экстубировать. Перевод на самостоятельное дыхание с помощью Т-образной трубки или под постоянным положительным давлением в дыхательных путях 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|