|
|
Какова наиболее вероятная причина столь выраженного снижения АД?Множественные проникающие ножевые ранения позволяют с высокой вероятностью заподозрить ги-поволемию. Следует быстро начать переливание ин-фузионных растворов, желательно подогретых. Для увеличения темпа инфузии используют роликовый насос или какой-либо другой аппарат для быстрой инфузии. Устанавливают еще один в/в катетер. Пока подготавливают препараты крови, переливают 5%-ный раствор альбумина или раствор Рингера с лактатом.
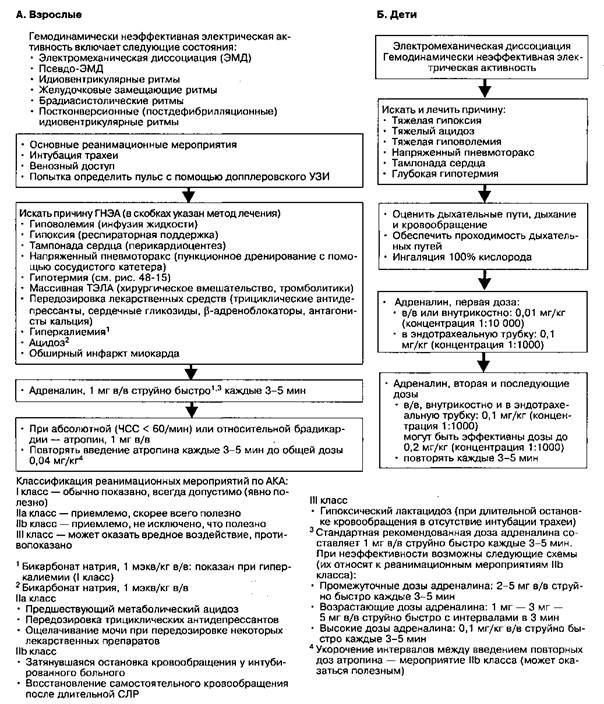
Рис. 48-13. Алгоритм лечения гемодинамически неэффективной электрической активности (ГНЭА) у взрослых и детей (включая электромеханическую диссоциацию). (С разрешения AKA)
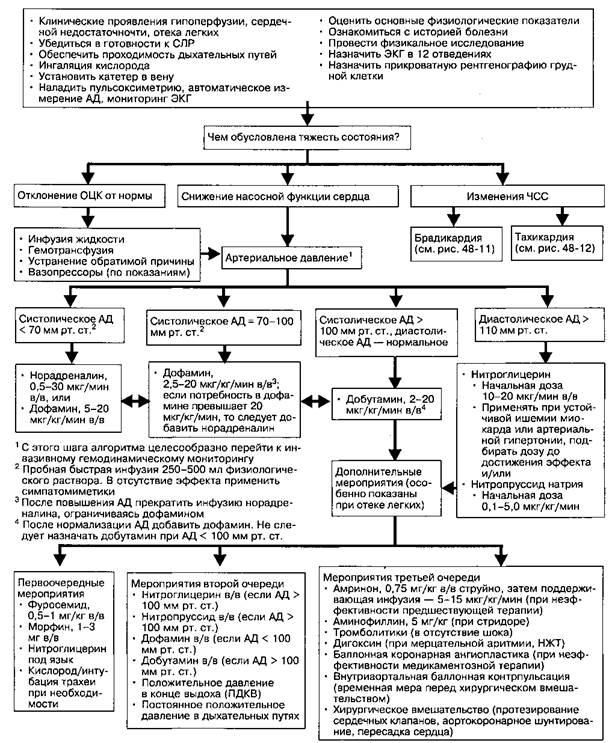
Рис. 48-14. Алгоритм лечения артериальной гипотонии, шока и отека легких у взрослых. (С разрешения AKA)
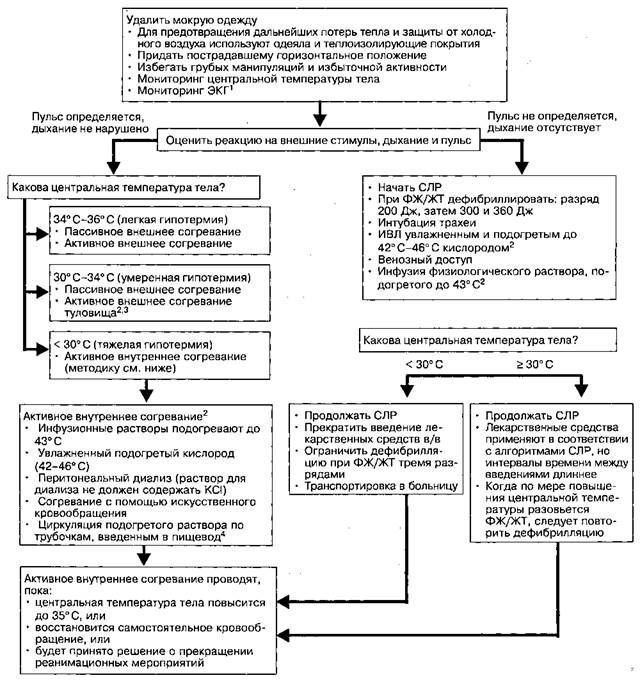
1 Для этого могут потребоваться игольчатые чрескожные электроды 2 Многие специалисты считают, что эти мероприятия следует проводить только в больнице, хотя на практике встречается и обратное 3 Применяют приспособления с электрическим или угольным подогревом, бутылки с горячей водой, нагревательные подушки, источники лучевого тепла, кровати с подогревом 4 Циркуляция подогретого раствора по введенным в пищевод трубочкам — это метод внутреннего согревания, широко используемый во многих странах. Планируется его регистрация и в США Рис. 48-15.Алгоритм лечения гипотермии у взрослых (С разрешения AKA). KCl = хлорид калия Каковы симптомы напряженного пневмоторакса и тампонады сердца? Напряженный пневмоторакс— это скопление находящегося под давлением воздуха в плевральной полости. Симптомы: повышение пикового ин-спираторного давления, тахикардия, артериальная гипотония (вследствие снижения венозного возврата), гипоксия (вследствие ателектаза), набухание вен шеи, отсутствие дыхательных шумов на стороне поражения, смещение трахеи и средостения в противоположную сторону. Тампонада сердца— это сдавление сердца содержимым полости перикарда. Симптомы: низкое пульсовое давление; парадоксальный пульс (снижение АДСИСТ на вдохе более чем на 10 мм рт. ст.); увеличение ЦВД и набухание шейных вен; уравнивание ЦВД, конечно-диастолического давления в ЛЖ и ПЖ, давления в предсердиях; глухие тоны сердца; тахикардия и артериальная гипотония. Многие из этих симптомов могут маскироваться сопутствующим гиповолемическим шоком. Несмотря на интенсивную инфузионную терапию и правильно проводимый непрямой массаж сердца, пульс на сонной и бедренной артериях не определяется. Что следует предпринять? Непрямой массаж сердца при травме часто бывает неэффективен, поэтому следует незамедлительно выполнить торакотомию, с тем чтобы наложить зажим на грудную аорту, устранить напряженный пневмоторакс или тампонаду сердца, выявить источник внутригрудного кровотечения, провести прямой массаж сердца. Пережатие грудной аорты улучшает кровоснабжение мозга и сердца, а также ослабляет кровотечение из сосудов, расположенных ниже диафрагмы. Отсутствие реакции на пережатие грудной аорты является плохим прогностическим признаком. Прямой массаж сердца эффективнее непрямого, особенно при тампонаде сердца. Для чего предназначен пневматический противошоковый костюм? Как его следует снимать? Раздувание камер противошокового костюма приводит к повышению АД в результате увеличения ОПСС. В функциональном отношении костюм оказывает такое же действие, как пережатие грудной аорты: снижает кровоток и интенсивность кровотечения из сосудов нижней половины тела. Раздувание абдоминальной камеры противошокового костюма сопряжено с рядом осложнений: дисфункция почек, снижение легочных объемов, повреждение внутренних органов во время непрямого массажа сердца. Опорожнять камеры костюма следует только после стабилизации гемодинамики и не все сразу, а по одной, потому что эта процедура может сопровождаться выраженной артериальной гипотонией и метаболическим ацидозом вследствие ре-перфузии ишемизированных тканей. Список литературы Emergency Cardiac Care Committee and Subcommittees, American Heart Association: Guidelines for cardiopulmonary resuscitation and emergency cardiac care. JAMA 1992; 268:2171. Otto CW: Current concepts in cardiopulmonary resuscitation. Semin Anesth 1990;9:169. Safar P, Bircher NG: Cardiopulmonary Cerebral Resuscitation, 3rd ed. Saunders, 1988. Schleien CL et al: Controversial issues in cardiopulmonary resuscitation. Anesthesiology 1989; 71: 133. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|