|
|
Основные принципы создания медико-информационных систем в отрасли здравоохраненияРаздел 3 «…информационные системы здравоохранения должны быть ориентированы на управление финансами и качеством медицинской помощи…» Информационные системы здравоохранения И финансовый менеджмент Основные принципы создания медико-информационных систем в отрасли здравоохранения
Сбор огромного количества информации является частью наследия бывшей советской системы. В условиях советской системы огромный штат занимался заполнением всевозможных форм, далее направляемых в вышестоящую инстанцию. К сожалению, процесс сбора информации на этом и заканчивался. Это, безусловно, относилось и к сектору здравоохранения. Министерство здравоохранения и отдел медицинской статистики располагали тысячным штатом, который занимался заполнением форм и составлением отчетов. Каждое лечебное учреждение имело собственных статистиков, заполнявших десятки и даже сотни различных форм по каждому вопросу, начиная от общей характеристики лечебного учреждения и кончая диагнозами, результатами лабораторных анализов, выпиской больничных листов и всей документацией по льготным группам. Статистики лечебных учреждений заполняли формы и отправляли их в районные или городские отделы медицинской статистики. Затем статистики вышестоящего уровня составляли свои отчеты и направляли их в областные отделы медицинской статистики, которые в свою очередь сводили все данные и отправляли отчеты на республиканский уровень. Несмотря на все усилия по сбору информации, анализа данных для обеспечения необходимых выводов по принятию обоснованных решений не существовало. Помимо проблемы неточности данных и отсутствия аналитической функции, процесс сбора данных и информационные системы были вертикальными и раздельными, что не позволяло объединить данные в одно целое для получения полной картины сектора здравоохранения. Министерство здравоохранения располагало собственной системой статистических данных, куда входила вся клиническая информация. Министерство финансов имело собственную систему финансовых данных, содержащую детальную информацию о затратах лечебных учреждений по всем статьям бюджета. Эти две системы (клиническая и финансовая) существовали раздельно, что препятствовало анализу затрат на обеспечение различных видов медицинских услуг и созданию связки между затратами и объемом потребления медицинских услуг или результатами лечения. Министерство здравоохранения не могло взвешенно оценивать приоритетные задачи и разрабатывать политику здравоохранения, поскольку нельзя было провести сравнение стоимости различных программ здравоохранения. Например, имелась информация по количеству сердечных приступов и объему заработной платы кардиологов, однако определить полную себестоимость лечения сердечного приступа было невозможно. Необходимо изменить всю медицинскую статистику и финансовую отчетность с позиций системного подхода и адаптировать её к новым экономическим отношениям. Для этого потребуются новые концептуальные подходы, которые заключаются в следующем: - определение понятия информационного сопровождения развития отрасли здравоохранения; - определение основных направлений информационного сопровождения развития отрасли здравоохранения; - создание и использование информационной базы данных. Определение понятия информационного сопровождения развития отрасли здравоохранения. Информационное сопровождение развития отрасли здравоохранения – это комплекс организационно-технических мероприятий, обеспечивающих регулярный и достоверный сбор, обработку и анализ определенных видов информации, отражающих процессы, происходящие в системе здравоохранения, и ее состояние, с целью; - обеспечения взаиморасчетов между субъектами системы здравоохранения; - обеспечения функционирования системы управления качеством предоставляемой пациентам медицинской помощи; - принятия эффективных оперативных и стратегических управленческих решений на всех уровнях системы, от ЛПО до центральных органов управления отраслью; - обеспечения мониторинга системы здравоохранения в целом. Основными компонентами информационной инфраструктуры здравоохранения являются информационные ресурсы, имеющиеся в системе здравоохранения и технические средства которые позволяют использовать эти информационные ресурсы для обеспечения успешного управления функционированием системы. Все субъекты системы здравоохранения, как правило, одновременно выступают в роли источников и потребителей информации. Основные из них следующие: - пациенты, в системе здравоохранения пациентами является все население; - лечебно профилактические организации (ЛПО) или другими словами - поставщики медицинских услуг различной специализации - стационары, поликлиники, специализированные ЛПО, а также ЛПО смешанного типа; - органы финансирования и управления здравоохранением. 3.2 Информационные потоки между источниками и потребителями информации
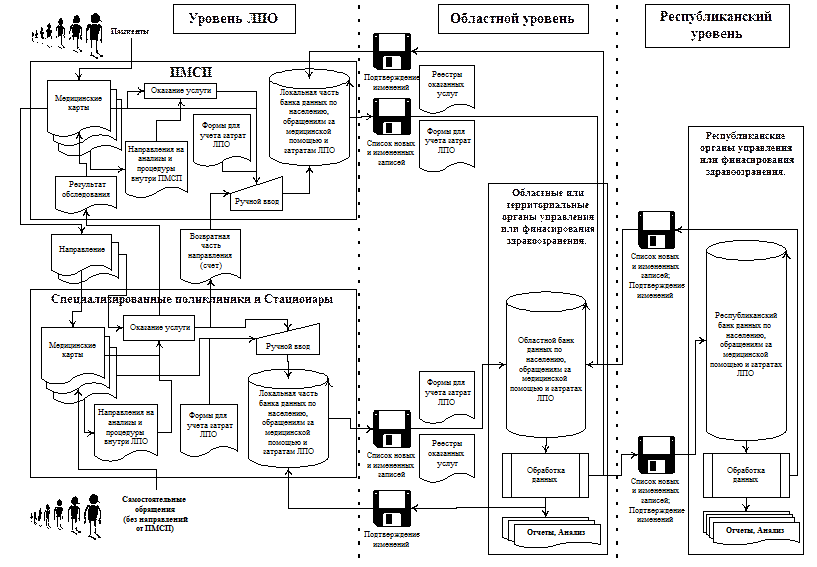
- информация о пациентах, пациенты являются источником регистрационной и статистической информации о самих себе, потребителями этой информации являются все остальные субъекты системы здравоохранения; - информация об оказанной медицинской помощи в системе. ЛПУ являются источником информации об оказанных медицинских услугах пациентам. Потребителями этой информации являются органы финансирования и управления здравоохранением; - информация о затратах ЛПО понесенных при оказании медицинской помощи, источником этой информации являются ЛПО, а потребителями - органы финансирования и управления здравоохранением; - информация об оплате различных видов медицинской - помощи, источником этой информации в системе являются - органы финансирования и управления здравоохранением, потребителем - все ЛПО системы; - управляющая информация. Это всевозможные информационные потоки, координирующие информационный обмен в системе. Источником являются органы финансирования и управления здравоохранением, потребителем - все остальные субъекты системы; - правила взаимодействия субъектов системы здравоохранения. Этот ресурс наиболее важен для успешного функционирования системы и формируется на основе всей имеющейся в системе информации органами финансирования и управления здравоохранением. Данные правила определяют внутреннюю структуру потоков информации между ее источниками и потребителями, а также технические средства и способы обработки информации, используемые для осуществления взаиморасчетов между субъектами системы, для проведения оперативной экспертизы уровня качества оказания медицинской помощи, для выработки управленческий решений на различных уровнях системы с целью трансформации самой системы здравоохранения в случае отклонения каких-либо ее параметров от желаемых. Правила взаимодействия включают в себя следующие основные компоненты: - система первичного учета оказания медицинской помощи. Данная система должна определять необходимый набор первичных данных, отражающих процессы потребления различных видов медицинской помощи в системе и медицинскую эффективность этих видов помощи, и является базовой для всех других компонентов правил взаимодействия; - система учета и анализа затрат понесенных при оказании медицинской помощи. Данная система должна определять набор первичных данных о субъектах системы, отражающих затратность оказания различных видов медицинской помощи, и также является базовой для всех других компонентов правил взаимодействия; - система контроля и управления качеством оказания медицинской помощи. Определяет медико-экономические требования к различным видам медицинской помощи и комплекс организационно-технических мероприятий по оценке выполнения этих требований поставщиками медицинской помощи и принятию управленческих решений для выполнения этих требований; - система мониторинга и оценки состояния системы здравоохранения. Определяет интегрированные медико-экономические показатели работы медицинских организаций и системы здравоохранения в целом, методики расчета и анализа этих показателей на основе имеющихся в системе данных, методики моделирования изменения этих показателей при различных воздействиях на систему здравоохранения путем изменения правил взаимодействия между субъектами системы; - системы финансирования ЛПО различного профиля. Определяют методики расчета параметров финансирования различных видов медицинской помощи, методики расчета оплаты учреждениям различного профиля. Последние три компонента полностью определяют требования к первым двум. При этом подразумевается исключение дублирования сбора каких-либо дополнительных данных о системе, не предусмотренных системой первичного учета оказания медицинской помощи или системой учета и анализа затрат медицинских организаций. Имеющиеся в системе информационные ресурсы определяют состав технических средств необходимых для манипуляции этими ресурсами. Изложенная выше структура информационных ресурсов здравоохранения предполагает наличие следующих технических средств: - технические средства для регистрации информации; - регистрационные формы для сбора данных о населении; - регистрационные формы для сбора данных об оказанной медицинской помощи; - регистрационные формы для сбора данных о затратах ЛПО; - формы счетов, реестров, претензий, различных актов и других документов, необходимых для юридического оформления взаиморасчетов между субъектами системы и осуществления мониторинга за состоянием отрасли. Технические средства для хранения и обработки информации: - распределенный банк данных по населению, которое обслуживает система здравоохранения; - распределенный банк данных по оказанию медицинской помощи в ЛПО различного профиля; - распределенный банк данных по затратам ЛПО; - программные комплексы для различных субъектов системы необходимые для организации доступа к имеющейся информации, ее обработки и формирования внутренних промежуточных отчетов, специфических для каждого субъекта системы в зависимости от его профиля, и необходимых для принятия соответствующих управленческих решений. Технические средства для обмена информацией: - программные средства для организации обмена информацией в системе; - технические средства связи и телекоммуникаций необходимые для обмена данными; Данный набор технических средств одновременно используется различными субъектами системы здравоохранения. Способы взаимодействия этих технических средств, в зависимости от конкретных потребностей субъектов системы, определяются соответствующими компонентами Правил взаимодействия, описанными выше. Примерная схема информационных потоков для описанной модели представлена в Рис. Из рассмотренной информационной инфраструктуры вытекают основные направления информационного сопровождения развития отрасли здравоохранения: - разработка и совершенствование правил взаимодействия субъектов системы здравоохранения; - организация сбора различного рода первичных данных о системе здравоохранения, отражающих процессы, происходящие в системе и ее состояние, определенных компонентами правил взаимодействия субъектов системы, перечисленными выше; - разработка технических средств для регистрации информации, сбор которой предусмотрен правилами взаимодействия; - внедрение этих технических средств для повседневного использования субъектами системы; - сопровождение процесса сбора данных (анализ проблем, доработка технических средств, оповещение субъектов об изменениях); - организация обработки собираемых данных. Это подразумевает создание корпоративной информационной системы отрасли здравоохранения функционирующей на основе правил взаимодействия между субъектами отрасли и единых стандартах на способы хранения и обработки отраслевых данных; - разработка отраслевых стандартов на хранение и обработку информации; - разработка на базе этих стандартов программно-технических комплексов для создания распределенных банков данных по населению, оказанной медицинской помощи и затратах ЛПО на ее оказание; - внедрение и сопровождение в процессе ежедневной эксплуатации разработанных программно-технических комплексов на всех уровнях системы; - разработка, внедрение и сопровождение стандартного и специализированного программного обеспечения для различных субъектов системы здравоохранения, удовлетворяющего потребности в обработке собираемой информации на различных уровнях системы; - организация обмена собираемой и обработанной информацией между субъектами системы в соответствии с правилами взаимодействия; - создание корпоративной системы электронной почты на базе уже имеющихся в отрасли технических средств с минимальными затратами на развертывание и эксплуатацию. Нужна двухуровневая медико-информационная система. Информационная система первого уровня должна оказывать поддержку функциям организаций-покупателей медицинских услуг, а система второго уровня – поддерживать функции поставщиков медицинских услуг. Во-первых, поставщики медицинских услуг должны оперировать национальными информационными системами, предоставляющими стандартизованную информацию многоцелевого использования, включая оперирование новыми системами оплаты поставщиков медицинских услуг, обеспечение данных для публикаций медицинских статистических данных и обеспечение данных для научных исследований и оценки. Поставщики медицинских услуг должны предоставлять ежегодные стандартные отчеты по затратам и другим показателям ЛПУ, содержащих информацию, необходимую для разработки и дальнейшего развития систем оплаты поставщиков медицинских услуг. Во-вторых, комплексные информационные системы необходимы для проектирования, операционной деятельности и оценки систем оплаты. Поскольку новые системы оплаты поставщиков медицинских услуг основаны на принципе оплаты медицинских услуг, предоставленных населению, а не на покрытии расходов на содержание инфраструктуры, в системе здравоохранения необходимо ввести концепцию системы предоставления счетов. В системе оплаты по пролеченному случаю клинико-информационная форма или счет направляется поставщиком медицинских услуг покупателю медицинских услуг. Этот счет направляется в электронную информационную систему, где пролеченные случаи распределяются по клиническим группам, определятся сумма оплаты и оформляется платежный счет. Эта больничная база данных выполняет и другие функции, включая обеспечение информации по качеству медицинской помощи, для медицинской статистической отчетности, науки и оценки, а также совершенствования больничных систем оплаты. Информационно-финансовые системы стационаров могут быть гибкими и варьировать по уровню технологии в зависимости от проектировки и структуры. Например, счета могут подаваться в информационный центр организации-покупателя медицинских услуг вручную или на дискете или через компьютерную сеть. И, наконец, эти системы тоже могут подключаться к другим информационным системам, как, например, к бухгалтерской системе или базам данных по населению, что позволит проводить анализ деятельности семейных врачебных практик и структуры направлений в системе обеспечения медицинской помощи в целом. База данных по населению необходима для оперирования системами подушевого финансирования лечебных учреждений первичной помощи, как, например, семейных врачебных амбулаторий. База данных по населению формируется в процессе проведения кампаний по прикреплению населения в семейные практики. Объем финансирования каждой семейной практики в дальнейшем определяется произведением подушевой ставки финансирования и количества населения, зарегистрированного каждой практикой. Информационные системы необходимы для введения тарификатора для поликлинических услуг и диагностических исследований. Поставщикам медицинских услуг информационные системы управления необходимы для адаптации к развивающимся рыночным условиям и стимулам, создаваемым новыми системами оплаты поставщиков медицинских услуг. Поставщики медицинских услуг, работающие в стационарном, и амбулаторном секторах здравоохранения, должны действовать как предприниматели. Стационары должны учитывать затратности предоставляемых услуг, планировать сокращение затрат и повышение доходности и определять оптимальный набор предоставляемых услуг. Учреждения первичной помощи должны думать не только о здоровье своих пациентов, но и о собственной дееспособности, осуществляя маркетинг и продвижение собственных услуг на рынке медицинских услуг.
Рисунок 3.1. Инвормационные потоки в корпоративной информационной системе отрасли здравоохранения На уровне поставщика медицинских услуг необходимо ввести следующие системы: клинико-информационные; финансовые системы управления, включающие системы управления бюджетными средствами, системы учета и контроля затрат, системы внутреннего контроля; системы управления кадрами и системы обеспечения качества. Необходимо повысить уровень подготовки медицинского персонала в плане использования информационных систем как инструмента улучшения управленческой деятельности по принятию решений. Помимо новых информационных систем управления необходимо внедрить и новые методы управления для более эффективной работы менеджеров здравоохранения в условиях большей самостоятельности лечебных учреждений в плане использования и распределения внутренних ресурсов. В Казахстане ведены новые профессии в сфере управления здравоохранением, которые должны обеспечивать выполнение новых технических задач. Например, новая должность менеджера семейной врачебной амбулатории (практики) дает возможность семейным амбулаториям - новым подразделениям ПМСП- эффективно управлять собственными ресурсами в условиях постоянно меняющейся внешней среды деятельности. Реорганизация традиционных учреждений поликлиник в семейные врачебные амбулатории при одновременном введении системы подушевого финансирования этих новых учреждений, обусловила необходимость введения новых медико-информационных систем. Для эффективной деятельности в качестве самостоятельных хозяйствующих единиц семейные врачебные амбулатории нуждаются в клинико-информационных системах, позволяющих проводить оценку деятельности лечебной практики. Врачи СВА должны собирать и анализировать клинические данные по количеству и типу визитов в амбулаторию, по диагнозам своих пациентов, количеству процедур, проведенных в амбулатории, количеству направлений к специалистам, диагностическим исследованиям и госпитализации. Очевидно, что семейные врачебные амбулатории нуждаются и в финансовых информационных системах. По мере поэтапного введения новых систем финансирования, СВА должны научиться разрабатывать свои бюджеты, вводить систему закупок и инвентаризации, управлять финансами, подготавливать финансовые отчеты для управленческих целей и для внешних контролирующих органов. Как и в других видах предпринимательской деятельности, финансовые управленческие системы позволяют СВА корректировать свою деятельность в соответствии с изменениями среды деятельности и поддерживать свою жизнеспособность. Новые информационные системы управления сопровождают введение новых систем оплаты поставщиков медицинских услуг, помогая лечебным организациям адаптироваться к новым рыночным условиям. Следующие шаги включают расширение информационных систем управления, как по вертикали, так и горизонтали. Большая часть этих новых систем уже введена в экспериментальных регионах, далее их необходимо расширить на территории всей страны. Кроме того, необходимо расширять и углублять функции этих систем для решения всех задач управления. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|