|
|
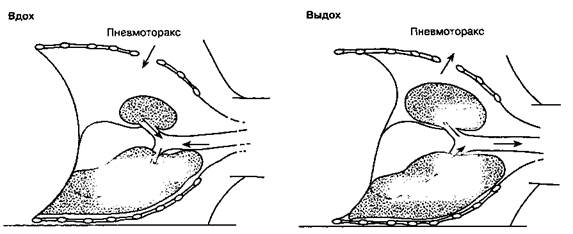
Какой специальный мониторинг показан в рассматривамом случае?PнтСО2 служит адекватным ориентиром для определения минутного объема дыхания, необходимого для поддержания нормокапнии. Подразумевается, что при лапароскопических вмешательствах у пациентов без сопутствующих заболеваний в большинстве случаев градиент между PaCO2 и PктСО2 постоянен. Если во время операции объем альвеолярного мертвого пространства изменяется, то это допущение неверно. Например, значительное уменьшение легочного кровотока увеличивает объем альвеолярного мертвого пространства, что "разбавляет" содержание выдыхаемого CO2 и таким образом понижает PIiTCO2. Подобный механизм может быть задействован при лапароскопии, если сердечный выброс падает из-за роста внутрибрюшного давления при наложении пневмоперитонеума, из-за положения пациента на операционном столе с приподнятым головным концом или вследствие газовой эмболии. Кроме того, вздутие живота уменьшает растяжимость легких. Высокий дыхательный объем увеличивает пиковое давление вдоха и сопровождается выраженным колебательным движением операционного поля, в связи с чем предпочтительнее использовать низкий дыхательный объем и высокую частоту дыхания. Последние, в свою очередь, могут нарушить поступление проб альвеолярного газа к капнографу, что чревато ошибками в измерении PIiTCO2. Установлено, что во время лапароско-пических операций при сопутствующих заболеваниях сердца или легких PIiTCO2 недостоверно отражает напряжение CO2 в артериальной крови. Таким образом, при лапароскопических вмешательствах, проводимых на фоне сопутствующих заболеваний сердца или легких, следует установить артериальный катетер. Какими осложнениями сопровождаются лапароскопические операции? Введение троакара влечет за собой риск кровотечения (при повреждении крупного кровеносного сосуда) и перитонита (при повреждении полого органа). Выраженное интраоперационное кровотечение иногда остается незамеченным из-за плохой визуализации брюшной полости. Электрокоагуляция может вызвать ожог кишки и взрыв кишечного газа. Если игла для наложения пневмоперитонеума введена неправильно, то при нагнетании углекислого газа не исключено возникновение подкожной эмфиземы, пневмомедиастинума или пневмоторакса. При таких осложнениях немедленно прекращают подачу закиси азота и насколько возможно снижают объем пневмоперитонеума (и, соответственно, сопряженное с ним внутрибрюшное давление). При данном осложнении продленная ИВЛ в ближайшем послеоперационном периоде позволяет улучшить состояние пациента. Газовая эмболия легочной артерии, возникающая при непреднамеренном нагнетании CO2 в просвет вены, способна привести к гипоксемии, легочной гипертензии, отеку легких и депрессии кровообращения. В отличие от воздушной эмболии, при эмболии легочной артерии углекислым газом нередко наблюдается преходящее увеличение Pi-TCO2. Лечение состоит в немедленном устранении пневмоперитонеума, прекращении подачи закиси азота, установке катетера в центральную вену для аспирации газа, перевода больного в положение на левом боку с опущенным головным концом. Стимуляция блуждающего нерва во время введения троакара, наложения пневмоперитонеума и при манипуляциях на органах брюшной полости влечет за собой риск возникновения брадикардии и даже асистолии. Обычно эти явления разрешаются спонтанно, но при необходимости нужно прекратить действие раздражающего фактора (устранить пневмоперитонеум) и ввести холинобло-каторы (атропин). Во время лапароскопической холецистэктомии артериальная гипотония развивается чаще, чем при открытой холецистэктомии. Для избежания этого осложнения рекомендуется инфузия жидкости в предоперационном периоде. Лапароскопические операции, в отличие от открытых вмешательств, сопряжены с меньшей травмой мышц и менее интенсивными послеоперационными болями, но все же в первые сутки после операции может сохраняться дисфункция легких. Так, объем форсированного выдоха, форсированная жизненная емкость легких и максимальная объемная скорость потока после лапароскопической холецистэктомии снижаются на 25 %, а после открытой холецистэктомии — на 50 %. Причиной подобных нарушений становится растяжение диафрагмы при наложении пневмоперитонеума. Несмотря на обязательное введение назогаст-рального зонда с целью декомпрессии желудка, после лапароскопическртх операций часто возникают тошнота и рвота. Рекомендуется фармакологическая профилактика. Избранная литература Brown D. L. (ed.). Risk and Outcome in Anesthesia, 2nd ed. Lippincott, 1992. Cheng E. Y., Kay J. Manual of Anesthesia and the Medically Compromised Patient. Lippincott, 1990. Katz J., Benumof J., Kadis L. B. Anesthesia and Uncommon Diseases, 3rd ed. Saunders, 1990. Morgan G. E. Anesthehic Considerations. Chapter 2. In: Minimally Invasive Surgery of the Foregut, Peters J. H., De-Meester T. R. (eds). Quality Medical Publishing, 1994. Nunn J. F. Applied Respiratory Physiology, 4th ed. Butterworths, 1993. Stocking R. K., Dierdorf S. F., McCammon R. L. Anesthesia and Coexisting Disease, 3rd ed. Churchill Livingstone, 1993. Анестезия В торакальной хирургии Мэгид С. Михаил, MD, Дурайя Тангатураи, MD Со времени начала проведения оперативных вмешательств на органах грудной клетки торакаль-ная хирургия претерпела колоссальное развитие. Показания к операции больше не ограничены осложненными формами туберкулеза и нагноитель-ными заболеваниями легких, а включают злокачественные новообразования (главным образом легких и пищевода), травму груди, заболевания пищевода и опухоли средостения. Получили распространение такие инвазивные диагностические вмешательства, как бронхоскопия, медиастино-скопия, открытая биопсия легкого. Раздельная вентиляция легких позволяет выполнять многие вмешательства через торакоскоп, что было невозможно ранее. Высокочастотная ИВЛ сделала доступной резекцию трахеи, а искусственное кровообращение — пересадку легких. Анестезия в кардиохирургии и при лечении аневризм грудного отдела аорты описана в гл. 21, при травме груди — в гл. 41. Физиологические аспекты торакальной хирургии При торакальных операциях возникают особые физиологические обстоятельства, которые требуют особого подхода со стороны анестезиолога. К таковым относятся: положение пациента на боку, открытый пневмоторакси частая необходимость в однолегочной вентиляции. Положение на боку Положение пациента на боку удобно для хирургического доступа при большинстве операций на легких, плевре, пищеводе, крупных сосудах, других структурах средостения и на позвоночнике. К сожалению, в таком положении значительно изменяются физиологические вентиляционно-пер- фузионные отношения в легких (гл. 22). Эти нарушения усугубляются при индукции анестезии, ИВЛ, миорелаксации, разгерметизации плевральной полости и хирургической ретракции. Перфу-зия в нижерасположенном легком лучше, чем в вышерасположенном. И наоборот, вентиляция лучше в вышерасположенном. Возникающее несоответствие повышает риск развития гипоксемии. Состояние бодрствования При самостоятельном дыхании в положении пациента на боку вентиляционно-перфузионные отношения не нарушаются. Перфузия в нижерасположенном легком увеличивается под действием силы тяжести. Вентиляция в нижерасположенном легком также повышается в результате действия следующих факторов: • нижерасположенная половина диафрагмы сокращается сильнее, потому что она больше поджата содержимым брюшной полости по сравнению с вышерасположенной; • нижерасположенное легкое находится на более крутом участке кривой "давление-объем", т. е. его растяжимость больше, чем в вышерасположенном (рис. 24-1). Индукция анестезии При индукции общей анестезии снижается функциональная остаточная емкость (гл. 22), что приводит к изменению эластических свойств легких: теперь вышерасположенное легкое находится на более крутом участке кривой "давление-объем", т. е. его растяжимость становится больше, чем таковая в нижерасположенном (рис. 24-2). В результате возникает дисбаланс: в нижерасположенном легком увеличивается перфузия (под действием силы тяжести), а в вышерасположенном — вентиляция, что вызывает нарушение вентиляционно-перфузионных отношений. ИВЛ При ИВЛ в положении пациента на боку из-за более высокой растяжимости лучше вентилируется вышерасположенное легкое. Миорелаксация приводит к тому, что нижерасположенная половина диафрагмы в большей степени поджимается органами брюшной полости, что дополнительно ухудшает вентиляцию нижерасположенного легкого. Использование жесткого валика для удержания пациента в положении на боку также препятствует дыхательным экскурсиям нижерасположенной половины !рудной клетки. Наконец, при вскрытии плевральной полости вентиляция вышерасположенного легкого возрастает еще больше. Все эти эффекты нарушают вептиляционно-перфузионные отношения и увеличивают риск развития гипоксемии. Открытый пневмоторакс Противодействующие упругие силы стремятся уменьшить объем легких и увеличить объем грудной клетки, в результате чего в плевральной полости возникает отрицательное (по отношению к атмосферному) давление. Оно поддерживает легкие в расправленном состоянии (гл. 22). При нарушении герметичности грудной клетки давление в плевральной полости выравнивается с атмосферным и легкое спадается из-за действия эластических сил. Самостоятельное дыхание в положении пациента на боку при открытом пневмотораксе вызывает смещение средостения и парадоксальные дыхательные экскурсии на стороне поражения, что приводит к прогрессирующей гипоксемии pi гиперкапнии. Принудительная ИВЛ позволяет избежать смещения средостения и парадоксального дыхания. Смещение средостения При самостоятельном дыхании в положении на боку во время вдоха давление в нижерасположенной (герметичной) плевральной полости становится меньше, чем на стороне пневмоторакса, поэтому при вдохе средостение смещается вниз, а при выдохе — вверх (рис. 24-3). В результате значительно уменьшается дыхательный объем нижерасположенного легкого. Парадоксальное дыхание.При открытом пневмотораксе во время самостоятельного вдоха атмосферный воздух через дефект поступает в плевральную полость на стороне пневмоторакса, а воздух из легкого на пораженной стороне — в противоположное легкое. При выдохе воздух из здорового легкого поступает в легкое на поражен-
Рис. 24-1.Растяжимость легких в положении пациента на боку: состояние бодрствования
Рис. 24-2.Растяжимость легких в положении пациента на боку во время анестезии: растяжимость вышерасположенного легкого больше ной стороне. Поступление воздуха в легкое на стороне пневмоторакса во время выдоха получило название парадоксального дыхания (рис. 24-4). Однолегочная вентиляция Преднамеренное коллабирование легкого облегчает хирургические манипуляции, однако весьма затрудняет анестезию. В спавшемся легком нет вентиляции, но сохраняется перфузия, что вызывает значительное шунтирование крови (шунт составляет 20-30 %). Смешивание неоксигениро-ванной крови из вышерасположенного спавшегося легкого и оксигенированноп крови из нижерасположенного вентилируемого легкого приводит к увеличению алъвеолоартериальной разницы по
Рис. 24-3.Самостоятельное дыхание в положении пациента на боку при открытом пневмотораксе: смещение средостения, (С разрешения. Из: Tarhan S., Moffitt E. A. Principles of thoracic anesthesia. Surg. Clin. North Am., 1973; 53: 813.)
Рис. 24-4. Самостоятельное дыхание при открытом пневмотораксе: парадоксальное дыхание на пораженной стороне. (С разрешения. Из: Tarhan S., Moffitt E. A. Principles of thoracic anesthesia. Surg. CHn. North Am., 1973; 53: 813.) кислороду (Рл-а) и повышает риск гипоксемии. К счастью, перфузия в невентилируемом легком уменьшается из-за гипоксической легочной вазо-констрикции (гл. 22) и, возможно, при сдавлении легкого во время хирургических манипуляций. Патологические состояния и лекарственные средства, угнетающие гипоксическую легочную вазо-констрикцию и, следовательно, увеличивающие легочный шунт, включают: (1) чрезмерно высокое или низкое давление в легочной артерии; (2) ги-покапнию; (3) высокое или чрезмерно низкое напряжение кислорода в смешанной венозной крови; (4) вазодилататоры (например, нитроглицерин и нитропруссид), (3-адреномиметики (добу-тамин и сальбутамол) и антагонисты кальция; (5) легочные инфекции; (6) ингаляционные анестетики (гл. 22). Чрезвычайно опасны факторы, которые ухудшают кровоток в вентилируемом легком, потому что при этом компенсаторно усиливается кровоток в спавшемся легком и возрастает шунтирование. Причины снижения кровотока в вентилируемом легком: (1) высокое среднее давление в дыхательных путях, обусловленное ПДКВ, гипервентиляцией или высоким пиковым давлением на вдохе; (2) низкая фракционная концентрация кислорода во вдыхаемой смеси (FiO2), что вызывает гипоксическую вазоконстрикцию в вентилируемом легком; (3) применение вазоконстрикторов, которые в большей степени сужают сосуды в зоне нормальной вентиляции, а не в участках гиповентиляции; (4) ауто-ПДКВ, которое развивается при неправильно подобранном режиме ИВЛ, когда фаза выдоха занимает слишком мало времени в структуре дыхательного цикла. Если минутный объем дыхания достаточно велик и в предоперационном периоде не было гипер-капнии, то элиминация углекислого газа при одно-легочной вентиляции не нарушается инапряжение CO2 в артериальной крови, как правило, не увеличивается. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|