|
|
ІV. Материал, обязательный для усвоения темы.Острый холангит является наиболее тяжелым осложнением доброкачественных и злокачественных заболеваний желчных путей. Сочетание механической желтухи с гнойным холангитом отмечается в 20 - 30% случаев, при этом послеоперационная летальность у больных с данной патологией составляет 15 - 45%. Основной причиной летальности является прогрессирующая печеночная недостаточность, а развитие холангиогенных гнойных осложнений усугубляет течение заболевания и увеличивает летальность. Несмотря на то, что гнойный холангит - спутник обструкции желчных протоков, в настоящее время он приобрел статус самостоятельной проблемы. В значительной степени это обусловлено увеличением числа больных с осложненными формами желчнокаменной болезни, снижением эффективности антибактериальных препаратов в лечении гнойных заболеваний, склонностью гнойного холангита к генерализации с образованием множественных абсцессов печени, развитием билиарного сепсиса. Клиническая картина острого холангита развивается вследствие токсемии, вызываемой попаданием патогенной кишечной флоры в желчь и размножением ее в замкнутом пространстве. Микроорганизмы проникают в желчные протоки тремя основными путями: гематогенным, энтеральным и лимфогенным. Кишечная микрофлора поступает в воротный кровоток через кишечную стенку. Часть из этих микроорганизмов улавливается ретикулоэндотелиальной системой и выделяется в желчь. При нарушении проходимости желчных протоков происходит размножение микроорганизмов в желчи, а при полной обтурации холедоха концентрация микроорганизмов в желчи приближается к их концентрации в толстой кишке. При бактериальном исследовании желчи, взятой из внепеченочных желчных протоков, у больных острым гнойным холангитом наиболее часто обнаруживаются кишечная палочка, протеи, клебсиеллы, энтеробактерии, цитробактерии, синегнойная палочка, реже - стафилококк и стрептококк. Важное место занимает неклостридиальная анаэробная инфекция. При тяжелом течении заболевания с наиболее выраженными признаками гнойной интоксикации в большинстве наблюдений возбудителями инфекции были ассоциации E.coli и облигатного анаэроба семейства Bacteroides, особенно В. flagitis. Патогенез, стадии развития заболевания и клиническая картина острого холангита складываются из трёх синдромов: холестаз, эндотоксикоз и полиорганная недостаточность. Главной причиной всех изменений, которые обнаруживаются в органах и системах больных, является застой желчи — холестаз в желчевыводящих путях. Холестаз приводит к нарушению функции печени и рефлюксу инфицированной желчи в кровь с развитием холемии, бактериемии и токсемии, исходом которых являются такие тяжелые, угрожающие жизни изменения, как билиарный сепсис, внутрипеченочное абсцедирование, печеночно-почечная недостаточность, бактериально-токсический шок. Под влиянием желчной гипертензии происходит расширение междольковых желчных капилляров, которые сдавливают сопровождающие их кровеносные сосуды. В этих условиях уменьшается количество крови, поступающей из воротной вены к печеночным клеткам, ухудшается их питание и возникает аноксия, что в свою очередь снижает их резистентность. Повышение давления в желчеотводящей системе приводит к разрыву желчных капилляров и выходу желчи в периваскулярное пространство. Под химическим воздействием излившейся желчи погибают печеночные клетки, резистентность которых снижена аноксией. В печени развиваются очаги некроза. В результате разрыва желчных капилляров составные части желчи начинают поступать в периваскулярные лимфатические пространства и лимфатические пути печени, а из них в кровь. В более поздних стадиях механической желтухи составные части желчи поступают непосредственно в кровеносные капилляры печени, а из них - в общий кровоток. Следствием этого является повышение концентрации билирубина в крови — гипербилирубинемия. Анализ литературных данных показал, что высокая концентрация билирубина и желчных кислот в крови оказывает токсическое действие на ферментные системы мембран гепатоцитов, вызывая угнетение мочевиносинтезирующей функции печени, степень которой пропорциональна уровню билирубина в сыворотке крови, то есть степени блокады желчных путей. Установлено, что эпителий слизистых оболочек желчевыводящих путей и желчного пузыря выделяет секрет, представляющий собой вязкую бесцветную жидкость. При механической непроходимости желчевыводящих путей, когда резко повышается давление в билиарной системе, билирубин и желчные пигменты начинают поступать в кровь, а в желчных протоках и желчном пузыре обнаруживается только секрет их слизистой оболочки, который называется белой желчью. В связи с этим водянку внепеченочных и внутрипеченочных желчных протоков следует расценивать как наиболее тяжелую форму обтурационной желтухи. Как следует из данных современных исследования, морфологические изменения в печени при механической непроходимости желчных путей проявляются в виде небольших участков некроза. Причем ряд клеток печени подвергается атрофии и аутолизу, и как реакция на эти процессы развиваются регенерация и генерализация. Подобное сочетание деструктивных и регенеративных процессов приводит к нарушениям архитектоники печеночных долек, которые в дальнейшем замещаются соединительной тканью. Развивающаяся в желчных протоках инфекция способствует образованию абсцессов и некрозов. При этом морфологические и гистологические изменения в печени и степень их обратимости при восстановлении оттокам желчи зависят от сроков обтурации желчных протоков. Наиболее тяжелое и быстрое развитие изменений в печени наблюдается при сочетании полной обтурации желчных путей с гнойно-воспалительным процессом в желчных путях, то есть холангите. Участвуя в пищеварении, желчь влияет на активность ферментов микрофлоры кишечника и оказывает антимикробное действие. Отсутствие или значительное уменьшение желчи в кишечнике приводит к развитию выраженного дисбактериоза, который характеризуется снижением количества анаэробов (бифидобатерий) и параллельным нарастанием количества аэробов (кишечной палочки), увеличением условно-патогенной флоры (протея, дрожжевых грибов). Это способствует попаданию кишечной палочки в просвет желчных путей и развитию в них инфекции. Проникнуть в желчные протоки бактерии могут ретроградно из двенадцатиперстной кишки (в частности, при дуоденостазе), а также лимфогенным и гематогенным путем. Возможность двух последних путей подтверждается наличием кишечной палочки в желчи больных с полной блокадой терминального отдела желчного протока. Развившийся кишечный дисбактериоз обусловливает частое возникновение у больных эндо- и экзогенных инфекционных осложнений, связанных с условно-патогенной флорой, снижение иммунологической защиты организма, появление токсемии. Повреждающим фактором при гнойном холангите чаще всего являются конкременты, повреждающие слизистую желчных путей и ампулу БСДК. Классификация холангитов 1. По этиологии · Бактериальный · Гельминтозный · Токсический и токсико-аллергический · Вирусный · Аутоиммунный 2. По клиническому течению · Острый гнойный · Гнойно-септический · Хронический · Хронический рецидивирующий 3. По патогенезу · Первичный (билиарный, гельминтозный, аутоиммунный) · Вторичный - на почве подпеченочного холестаза - камни гепатикохоледоха - рубцовые и воспалительные стриктуры желчных протоков и БСДК - злокачественные и доброкачественные опухоли с окклюзией гепатикохоледоха или БСДК - панкреатит со сдавлением холедоха - на почве заболеваний без подпеченочного холестаза - билиодигестивные анастомозы или свищи - недостаточность сфинктера Одди - послеоперационный холангит - холестатические гепатиты и билиарный цирроз печени - дуоденостаз 4. По характеру воспаления · Катаральный · Гнойный · Фибринозно-гнойный 5. По распространенности процесса · Ограниченное воспаление магистральных желчных путей · Восходящий холангит · Ангихолангит · Холангиогенный гепатит 6. По характеру осложнений · Абсцессы печени · Некроз и перфорация холедоха · Сепсис с внепеченочными гнойными осложнениями · Бактериально-токсический шок · Острая почечная недостаточность Клиника. Степень клинической манифестации холангита зависит от целого ряда факторов: характера основного заболевания, вирулентности микрофлоры, реактивности организма больного. Главная роль принадлежит возникающей в условиях билиарной обструкции желчной гипертензии. Пентада Рейнольдса (1959): Триада Шарко (1877): · Боль в правом подреберье, эпигастрии с иррадиацией в правую лопатку · Желтуха, сопровождающаяся кожным зудом · Лихорадка с ознобом (с одновременным развитием желтухи) · Психические расстройства (депрессия, спутанность сознания, психоз) · Шок Знание этих симптомов и симптомокомплексов в большинстве случаев позволяет правильно поставить диагноз, судить о тяжести заболевания. Однако приблизительно в 1/3 случаев отмечается латентное течение заболевания, диагностика возможна только после исследования протоковой желчи. Хотя диагноз холангита основывается в первую очередь на данных анамнеза и клинической симптоматики, лабораторные данные могут подтверждать наличие патологии билиарного тракта, связанной с обструкцией и воспалением. У большинства больных отмечаются повышение уровня билирубина сыворотки крови, преимущественно за счет прямой фракции, лейкоцитоз со сдвигом формулы влево, увеличение СОЭ, повышение активности трансаминаз и щелочной фосфотазы, а также уровня желчных кислот в крови. Стадии клинического течения холангита: 1 стадия · гипертермия · озноб · боли в животе · диспептические расстройства 2 стадия · нарушение функций печени · увеличение печени · спленомегалия · абсцесс печени 3 стадия · печеночная недостаточность · гепаторенальный синдром · изменения со стороны сердца и сосудов · коллапс · присоединение панкреатита 4 стадия · печеночно-почечная недостаточность · кома · вторичный иммунодефицит Тяжесть клинического течения, возможность быстрого прогрессирования воспалительного процесса с высоким риском развития осложнений и неблагоприятного исхода позволяет отнести обструктивный холангит к ургентной хирургической патологии. Необходима срочная госпитализация всех больных с подозрением на это заболевание в стационар. Больные с гнойным холангитом представляют группу с повышенным риском, лечение которой требует особого подхода. Определение факторов риска позволяет объективизировать тяжесть состояния больных, составить прогноз и определить тактику целенаправленного комплексного лечения. Факторы риска развития холангита · Пожилой возраст с длительным анамнезом заболевания (36,4%) · Перенесенная операция (23,6%) · Сахарный диабет (6,3%) · Ожирение (28,1%) · Гипо или ахролгидрия в желудке (15,4%) · Кишечный дисбактериоз (10,6%) · Дивертикул двенадцатиперстной кишки (2,5%) · Пузырно-ободочный свищ (1,2%) · Рубцовые стриктуры, камни и обтурированные дренажи желчных протоков (37,9%) · Длительное нарушение дренирования гепатикохоледоха (11,8%) · Механическая желтуха с длительностью более 1 месяца (39,2%) · “Отключенный” желчный пузырь при высокой температуре тела (38,60) · Предшествующее лечение иммуносупрессорами и аминогликозидами (4,1%)
Тесты факторов риска при холангите · Гипербилирубинемия (более 40 мкмоль/л) · Повышение активности АСТ и АЛТ выше 14,5 Ед · Гипопротеинемия (менее 55 г/л) · Диспротеинемия (отношение индекса альбумины/глобулины – 1,5) · ПТИ ниже 70% · Лейкоцитоз выше 10 000 в мм3 · Анемия (гемоглобин ниже 70 г/л) · Повышение содержания мочевины в крови (выше 30 ммоль/л) · Бактериохолия (свыше 1 000 000 мт/л) · Концентрация молекул средней массы выше 0,6 · Снижение уровня витамина Е при увеличении продуктов перекисного окисления липидов · Снижение уровня Т-лимфицитов на фоне снижения абсолютного числа лимфоцитов · Высокое содержание иммуноглобулина М и низкие показатели содержания иммуноглобулинов G При наличии 4 факторов риска прогноз неблагоприятный, летальность достигает 50-80%. Для уточнения диагноза применяются: · клинико-лабораторные и иммунологические исследования; · УЗИ + антеградное контрастирование; · ФГДС с осмотром БСДК + РПХГ; · Фиброхоледохоскопия; · Бактериологическое исследование желчи и крови; · При необходимости КТ и МРТ. УЗ-исследование позволяет в 97% случаев правильно поставить диагноз, определив уровень блока желчного дерева, тип желчной гипертензии, позволяющий выбрать дальнейшую хирургическую тактику. Характерными ультрасонографическими признаками острого гнойного холангита являются: неоднородность содержимого желчных путей на фоне их расширения, утолщение стенки желчных путей, иногда с появлением двойного контура. Лечение. Первостепенное значение в лечении острого холангита имеет декомпрессия желчных путей с последующей их санацией. После декомпрессии улучшается тканевая гемоперфузия печени, выделительная функция печени, увеличивается базальный кровоток по воротной вене, функциональный резерв печени, прекращается усиленное поступление эндотоксинов в кровяное русло и создаются оптимальные условия для восстановления нарушенных функций печени и других органов и систем. Несмотря на высокий уровень хирургической техники и реанимационной помощи, традиционные операции представляют серьезную травму для больных, обусловливают нарушение топографоанатомических взаимоотношений органов, что ведет к функциональным и органическим нарушениям. Кроме того, они сопровождаются большим количеством осложнений (9,3-26,5 %), особенно у больных старших возрастных групп с тяжелой сопутствующей патологией. В связи с этим все больший интерес вызывает использование малоинвазивных методов диапевтики и эндоскопии, различных методов литотрипсии и литоэкстракции.
Диагностическо-лечебный алгоритм при остром холангите
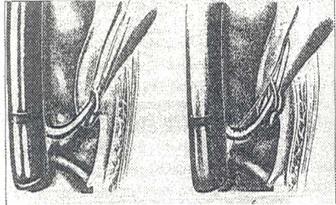
Лечебная тактика при холангите в настоящее время стала более активной в связи с разработкой различных методов папиллотомии, литотрипсии и литоэкстракции. Арсенал современных инструментов для литоэкстракции состоит из жестких и мягких корзинок Дормиа (рис.1-2), баллонных катетеров. Жесткие корзины предпочтительны в случаях, когда диаметр камня сопоставим с диаметром терминального отдела холедоха. Баллонные катетеры и мягкие корзины целесообразно применять при мелких камнях, особенно при флотирующих конкрементах. Литоэкстракция показана пациентам с отягощенным анамнезом, когда нежелательно проведение повторных контрольных исследований, при опасности вклинения камней в терминальном отделе холедоха при их спонтанном отхождении, при сочетании холедохолитиаза и холангита, при множественных мелких конкрементах.
Широкое распространение в клинической практике получили различные методы механической литотрипсии. Показаниями к механической литотрипсии являются одиночные камни диаметром более 10 мм, камни диаметром до 10 мм при узком терминальном отделе холедоха, множественные камни, заполняющие просвет гепатикохоледоха и плотно прилежащие друг к другу, лигатурные камни, множественный холедохолитиаз в сочетании с гнойным холангитом и механической желтухой, сохранение сфинктерного аппарата БДС при холедохолитиазе у пациентов молодого возраста. При сочетании холедохолитиаза с механической желтухой и холангитом возможность выполнения механической литотрипсии особенно важна для лиц пожилого и старческого возраста. Противопоказаниями к применению данного метода являются плотные неподвижные камни, тесно прилежащие к стенкам протока, особенно осложненные желтухой и гнойным холангитом, камни, расположенные во внутрипеченочных протоках, значительное расширение внепеченочных протоков, особенно у лиц молодого возраста. Механическая литотрипсия может быть выполнена одномоментно или в несколько этапов в зависимости от величины и количества камней и технических особенностей выполнения данной манипуляции. Проведенный анализ результатов лечения показал, что эффективность механической литотрипсии достигает 80 - 90%.
Рис. 1. ЭПСТ Диапевтика. Рис. 2. Литоэкстракция
Тактика при II-III типах желчной гипертензии у больных с холангитом предполагает применение ультразвука при чрескожном дренировании желчных протоков, имеет явные преимущества перед рентгеновским просвечиванием: · пункция проводится под визуальным контролем, а не вслепую; · обычно бывает достаточно одной пункции; · возможно селективное контрастирование и дренирование любого сегмента билиарного тракта; · удается избежать повреждения крупных сосудов, так как они хорошо визуализируются при УЗ; · отсутствует лучевая нагрузка на больного и медицинский персонал; · у нетранспортабельных больных, находящихся в тяжелом состоянии, манипуляция может быть выполнена непосредственно в палате; · в большинстве случаев отсутствует необходимость в проведении холангиографии перед дренированием желчных путей. Это особенно важно для больных с гнойным холангитом, у которых при холангиографии, в результате повышения давления во внутрипеченочных желчных протоках, может возникнуть эндотоксический шок. Указанные преимущества обеспечивают безопасность и высокую эффективность дренирования билиарного тракта под контролем ультрасонографии. В настоящее время считается оптимальным такое выполнение чрескожной холангиостомии, когда пункция желчных протоков осуществляется под контролем ультразвука, а введение дренажной трубки — под контролем рентгенотелевидения. В этом случае применима любая методика катетеризации билиарного дерева. Однако выполнение чрескожной холангиостомии возможно и чисто под ультразвуковым контролем. Для этого визуализируют желчный проток, наиболее удобный для дренирования. В намеченной точке делают разрез кожи, через который проводят наружную иглу. При задержке дыхания больного на вдохе, через просвет наружной иглы, под контролем УЗ осуществляют пункцию протока иглой диаметром 17 G и длиной 20 см (схема 2, А). После визуализации кончика иглы в просвете желчного протока удаляют стилет. Правильность положения иглы контролируют по вытеканию желчи или ее аспирации шприцем. Затем через просвет иглы в желчный проток заводят ангиографический проводник с J-образным концом диаметром 0,038" (схема 2, Б) или проводник с аналогичным концом и подвижной сердцевиной (диаметр 0,9 мм). Проводник под контролем УЗ заводят как можно дальше таким образом, чтобы его конец был направлен к обтурированному отделу билиарного дерева. После заведения проводника пункционную иглу извлекают. По проводнику последовательно вводят дилататоры калибром 6—8 F, которыми бужируют отверстие в передней стенке желчного протока (схема 2, В). По проводнику до уровня обструкции заводят полиэтиленовую дренажную трубку диаметром 7—8 F (схема 2, Г), после чего проводник удаляют, проводят аспирацию максимально возможного количества желчи с направлением ее для бактериологического исследования. Правильность положения катетера контролируют рентгенологически, выполняя фистулохолангиографию, при которой обнаруживают уровень блока желчного дерева. Схема 1. Схема 2.
Продолжительность дренирования желчного дерева зависит от купирования явлений холангита и составляет от 7 до 14 суток. На фоне декомпрессии возможно проведение местного лечения острого холангита путем промывания желчных путей антисептическими растворами, что дает снижение уровня бактериальной обсемененности желчи. При невозможности применения эндоскопических и малоинвазивных методик у больных с осложненными формами течения холангита применяется открытая операция, направленная на ликвидацию причины желчной гипертензии и осуществление наружного декомпрессионного дренирования.
Рис. 3. Характер оперативного пособия при осложненном течении.
Этапы операции: а) холецистэктомия б) холедохотомия в) литоэкстракция г) зондовая ревизия желчных путей д-е) холедохостомия по Керу
Консервативное лечение · Адекватное обезболивание, введение спазмолитических препаратов. · Ежедневное введение в дренаж растворов 0,01% хлоргексидина, 0,5% диоксидина (при постоянном бактериологическом контроле.) · Рациональная антибактериальная терапия после ликвидации желчной гипертензии (цефалоспорины III поколения, метрогил, эфлоран), включая эндолимфатическое введение. · Интенсивная инфузионная терапия (2,5-4 л в сутки с учетом потери желчи). · Активные методы детоксикации (лимфо- и гемосорбция, дискретный и мембранный плазмаферез, УФОК, баротерапия. · Иммунокоррекция (миелопид, ронколейкин, беталейкин, суперлимф, пентаглобин). · Внутрибрюшной электрофорез лекарственных препаратов. · Регионарная, общая и сочетанная лазеротерапия. · Профилактика печеночной недостаточности антиоксидантами (витамин Е, мефоксин). Введение гепатопротекторов.
ЗАКЛЮЧЕНИЕ. Острый гнойный холангит – тяжелое осложнение патологии желчевыводящих путей, требующее своевременной диагностики и срочного, оптимального по объему оперативного вмешательства на фоне интенсивной терапии. Комплексные мероприятия способствуют более быстрому купированию воспалительного процесса после эндоскопической или малоинвазивной коррекции имеющейся патологии и создают оптимальные условия для выполнения радикальной операции.
ТЕМА: гастродуоденальные кровотечения
I. Введение Гастродуоденальные кровотечения являются одним из грозных осложнений заболеваний желудочно-кишечного тракта, и хотя за последние 10-15 лет достигнуты определенные успехи в диагностике и лечении этих осложнений, данная проблема остается весьма актуальной. Важными вопросами этой проблемы являются: 1. Высокая частота кровотечений при язвенной болезни (12-15% больных). 2. Высокая, без заметной тенденции к снижению, летальность среди больных с профузными гастродуоденальными кровотечениями язвенной этиологии (от 4 до 29%). Трудность заключается в том, что, несмотря на применение в клинике новых методов диагностики, процент нераспознанных источников желудочно-кишечных кровотечений остается высоким (4,8%). В настоящее время в литературе описывается 116 причин желудочно-кишечных кровотечений. Поэтому своевременная диагностика, целенаправленное лечение гастродуоденальных кровотечений требуют от врача любой специальности глубоких знаний этой проблемы, умения правильно поставить диагноз и оказать квалифицированную медицинскую помощь больным. II. Общая цель занятия Приобретение знаний по общей и местной симптоматике желудочно-кишечных кровотечений, приобретение навыков объективного обследования больных с этой патологией, усвоение лабораторного и основных принципов инструментального обследования при желудочно-кишечных кровотечениях, проведение дифференциального диагноза: выбор метода лечения (консервативного или оперативного) в зависимости от причин, степени кровопотери и тяжести состояния больного.

Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|



 Противопоказана литоэкстракция в том случае, когда диаметр конкремента превышает диаметр терминального отдела холедоха и размеры папиллотомического отверстия.
Противопоказана литоэкстракция в том случае, когда диаметр конкремента превышает диаметр терминального отдела холедоха и размеры папиллотомического отверстия.