|
|
ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ РНК-СОДЕРЖАЩИМИ ВИРУСАМИ1. Реовирусы.Возбудителем американской горной клещевой (колорадской клещевой) лихорадки является вирус, относящийся к семейству реовирусов. Колорадская клещевая лихорадка встречается в горах, где распространен клещ Dermacentor andersoni (штаты Колорадо, Вайоминг, Монтана, Айдахо, Юта, Южная Дакота, Нью-Мексико, Калифорния, Орегон, Вашингтон, Альберта и Британская Колумбия). Пик заболеваемости приходится на конец мая — начало июля — период наибольшей активности взрослых клещей. Вирус обладает тропизмом к элементам костного мозга, особенно к эритробластам. Эритроциты и ретикулоциты, содержащие вирус, попадают в кровоток. Так как вирус находится внутри клеток, он защищен от распознавания иммунокомпетентными клетками. Заболевание характеризуется внезапным началом и сопровождается высокой лихорадкой, ознобами, сонливостью, головной болью, миалгией, светобоязнью и рвотой. Оно опасно развитием осложнений: менингоэнцефалита, геморрагического синдрома, перикардита, миокардита, пневмонии. Клинический диагноз заболевания основан на его эпидемиологических особенностях, а специфический диагноз можно поставить путем выявления антигена в эритроцитах. Ротавирусявляется основным возбудителем вирусного гастроэнтерита — одного из наиболее распространенных заболеваний в мире. Ежегодно в Азии, Африке и Латинской Америке наблюдается 3—5 млрд случаев гастроэнтерита. В развивающихся странах около 10—20 % смертей вследствие гастроэнтерита обусловлены ротавирусами. Кроме ротавируса, вирусный гастроэнтерит вызывают калицивирусы, аденовирусы, астровирусы и некоторые неклассифицируемые вирусы. Репликация ротавируса происходит в эпителиальных клетках, выстилающих слизистую оболочку тонкой кишки. Механизм развития диареи, вызываемой ротавирусами, не совсем ясен. Скорее всего он связан с повреждением щеточной каемки и снижением проницаемости стенки тонкой кишки для макромолекул (включая лактозу). Клинические проявления заболевания включают лихорадку, рвоту и диарею с последующей дегидратацией организма. Ротавирусная инфекция может быть причиной развития асептического менингита, некротизирующего энтероколита, острого миозита, абсцесса печени, пневмонии, синдрома внезапной детской смерти и болезни Крона. Для распознавания ротавируса производятся специальные наборы, имеющие высокую степень специфичности. 2. Флавовирусы.Семейство флавовирусов включает 67 разновидностей вирусов, 29 из которых вызывают заболевания человека. Большинство флавовирусов переносится москитами или клещами. Инфекции, вызываемые флавовирусами, включают неспецифические лихорадки, лихорадку с артралгией и сыпью, геморрагическую лихорадку и инфекцию центральной нервной системы (асептический менингит и энцефалит). Патогенез заболеваний связан с прямым повреждением вирусом зараженных клеток и последующим развитием воспаления. Желтая лихорадка встречается в тропических районах Америки и Африки. Заболеваемость желтой лихорадкой резко увеличилась в последние годы. Переносчиками вируса являются москиты и некоторые виды комаров. Вирус попадает под кожу или в мелкие сосуды со слюной москита. После репликации в лимфоидной ткани и гематогенного распространения вируса в организме печень становится основным очагом инфекции. Вслед за звездчатыми ретикулоэндотелиоцитами (клетками Купфера) поражаются гепатоциты, в которых наблюдается эозинофильная дистрофия (тельца Каунсилмена) и некроз, особенно в средней части долек с вовлечением клеток вокруг центральной вены и в портальных трактах. Развивается желтуха. Появление острой почечной недостаточности может быть обусловлено снижением почечной перфузии, а затем некрозом эпителия почечных канальцев. Кроме того, вирусный антиген обнаружен в почечных клубочках. Лихорадка денге чаще всего встречается в Юго-Восточной Азии, Индии и американских тропиках. Ежегодно в мире насчитывают до 100 млн случаев заболевания лихорадкой денге. Патогенез геморрагической лихорадки денге и наиболее тяжелой ее формы — шокового синдрома денге — иммунологически обусловлен. Репликация вируса происходит в моноцитах-макрофагах, которые имеют Fc-рецепторы. После распознавания цитотоксическими Т-лимфоцитами пораженных вирусом моноцитов начинается выброс цитокинов, обладающих вазоактивным и прокоагулянтным действием (интерлейкины, ФНО, тромбоцитактивирующий фактор, урокиназа), активация комплемента и выброс -у-интерферона, который регулирует экспрессию Fc-pe-цепторов и усиливает антителозависимую репликацию вируса. Вазоактивные медиаторы вызывают нарушения кровообращения и диссеминированную внутрисосудистую коагулопатию. Клинически лихорадка денге проявляется лихорадкой с ознобами, головной болью, ретроорбитальными и пояснично-крест-цовыми болями, миалгиями, болями в суставах и костях, генерализованной лимфаденопатией. При лабораторных исследованиях обнаруживаются лейкопения (нейтропения) и тромбоцитопения. Флавовирусные энцефалиты делятся на японский (комариный) энцефалит, русский весенне-летний клещевой (дальневосточный, русский весенне-летний таежный) энцефалит и энцефалит Сент-Луи (американский энцефалит). В основе развития энцефалита лежит проникновение вируса в центральную нервную систему после периода его экстраневраль-ной репликации. Инфицирование мозга ведет к деструкции нейронов, некрозу, нейрофагии, периваскулярной аккумуляции макрофагов и лимфоцитов. Поражение затрагивает кору большого мозга, ствол, мозжечок, спинной мозг и мягкие мозговые оболочки. Энцефалитом Сент-Луи страдают люди старческого возраста, а японским энцефалитом — дети и люди пожилого возраста. Экстраневральное поражение возникает вслед за попаданием вируса в организм со слюной москита или клеща. Начальная репликация вируса происходит в регионарных лимфатических узлах. Затем в процесс вовлекаются лимфоидная ткань, скелетные мышцы, соединительная ткань, миокард, эндокринные и экзокринные железы. Вирус гепатита Сявляется одним из возбудителей хронического вирусного гепатита, в том числе посттрансфузионного. О гепатите С см. лекцию 12 "Болезни печени". 3. Парамиксовирусы. Вирусы парагриппаобнаружены во всем мире и вызывают распространенные инфекции у людей любого возраста. Вирус проникает в организм через слизистые оболочки носа и глотки и может поражать также гортань, трахею и бронхи, вызывать ателектазы в легких и пневмонию. Помимо острых респираторных заболеваний (см. лекцию 23 "Воздушно-капельные инфекции"), парамиксовирусы вызывают воспаление среднего уха, фарингит, конъюнктивит. Вирус эпидемического паротитавызывает эпидемический паротит — острую генерализованную вирусную инфекцию, которая поражает детей школьного возраста и подростков. Основным симптомом заболевания является негнойное воспаление околоушных слюнных желез. Заражение происходит воздушно-капельным путем при попадании возбудителя на слизистую оболочку носа или рта. При исследовании слюнной железы, пораженной вирусом, в ней обнаруживают диффузный интерстициальный отек, серозно-фибринозный экссудат, пронизанный мононуклеарными лейкоцитами. Нейтрофилы и тканевый детрит аккумулируются в протоках слюнной железы. Протоковый эпителий слущен. Многоядерные синцитиальные структуры и внутрицитоплазматические эозинофильные включения можно выявить в культуре ткани инфицированной слюнной железы. Наиболее опасными осложнениями эпидемического паротита являются энцефалит и менингоэнцефалит. Кроме того, описаны эпидидимоорхит, оофорит и панкреатит. Респираторно-синцитиальный вирус— главная причина заболеваний нижних дыхательных путей у детей младшего возраста. Эти заболевания могут проявляться в виде пневмонии, бронхиолита и трахеобронхита (см. лекцию 23 "Воздушно-капельные инфекции"). Они часто сопровождаются воспалением среднего уха. При бронхиолите обнаруживаются лимфоцитарная перибронхиальная инфильтрация, отек стенок бронхиол и окружающих тканей, а также некроз эпителия бронхиол. Просвет бронхиол закрыт спущенным эпителием и секретом, содержащим слизь. Одновременно развиваются ателектазы. Нередко признаки бронхиолита и пневмонии сочетаются. Вирус коривызывает корь — весьма контагиозное вирусное заболевание, которое характеризуется кашлем, насморком, лихорадкой и макулопапулезной сыпью. Вирус кори способен проникать через респираторный эпителий в слизистую оболочку дыхательных путей, где и происходит его репликация. Во время первичной виремии вирус с помощью лейкоцитов проникает в систему моноцитарных макрофагов (СМФ). После гибели инфицированных макрофагов происходят выброс вируса в кровь и его вторичный захват лейкоцитами (вторичная виремия). После вторичной виремии вся слизистая оболочка респираторного тракта оказывается вовлеченной в процесс. Вирус кори может быть непосредственной причиной крупа, бронхиолита и пневмонии. Наиболее важными осложнениями кори являются поражения дыхательного аппарата и центральной нервной системы, причем пневмония, сопровождающая корь, может быть обусловлена как прямым действием вируса кори на легкие, так и бактериальной суперинфекций. Энцефалит после кори может быть острым и хроническим. 4. Рабдовирусы.Бешенство — заболевание, вызываемое рядом тесно связанных рабдовирусов. Заражение человека происходит чаще через слюну больной собаки при укусе. Вирус бешенства является выражение нейротропным. После инокуляции он, видимо, прилипает к поверхности мышечных клеток в том месте, где находятся никотиновые ацетилхолиновые рецепторы. Вирус способен проникать в периферические нервы. Во время инкубационного периода в ацетилхолиновых рецепторах возле нервно-мышечных контактов происходит амплификация вируса до концентрации, достаточной для того, чтобы пересечь нервно-мышечное соединение и войти в нервную систему по немиелиновым чувствительным и двигательным терминалям. Вирусы проникают в центральную нервную систему по аксонам благодаря ретроградному аксоплазматическому току. Размножение вирусов происходит в телах нервных клеток спинного мозга. Распространение вируса по нервной системе осуществляется через синаптические связи с помощью аксонального транспорта и по межклеточным пространствам. Развивается быстропрогрес-сирующий энцефалит. В клиническом течении заболевания выделяют инкубационный период, продромальный период, период острых неврологических расстройств и кому. Большинство осложнений бешенства возникает в коматозный период и включает повышение внутримозгового давления, гипертензию, гипотензию, аритмии сердца, гипотермию. В подавляющем большинстве случаев заболевание заканчивается смертельным исходом. 5. Филовирусы (марбургский вирус и вирусЭбола). Геморрагическая лихорадка, вызываемая филовирусами, начинается остро и сопровождается головной болью и миалгией. Затем появляются тошнота, рвота, боли в животе, понос, боли в груди, кашель и фарингит. Заболевание проявляется также светобоязнью, лимфаденопатией, желтухой и панкреатитом. Позже развиваются делирий и кома. При прогрессировании заболевания появляются петехии, кровоизлияния под кожей и в слизистых оболочках. Смерть больных наступает при явлениях диссеминированного внутрисосудистого свертывания крови и печеночной недостаточности. Смерть при заражении марбургским вирусом наступает у 25 % больных, а вирусом Эбола (суданский тип) — у 50 % больных, вирусом Эбола (заирский тип) — у 90 % больных. Филовирусы обладают тропностью к эндотелиальным клеткам, макрофагам и клеткам паренхиматозных органов, чем и объясняется тяжесть заболевания. 6. Ортомиксовирусы.Грипп — острое, обычно ограниченное во времени, заболевание. О гриппе см. лекцию 23 "Воздушно-капельные инфекции". 7. Ретровирусы.Важнейшим представителем этой группы вирусов является вирус иммунодефицита человека (ВИЧ), заражение которым может привести к развитию синдрома приобретенного иммунодефицита (СПИД). О ВИЧ-инфекции см. лекцию 19 "ВИЧ-инфекция". 8. Пикорнавирусы.Пикорнавирусы делятся на четыре основные группы: афтовирусы, кардиовирусы, энтеровирусы и риновирусы. Энтеровирусы в свою очередь делятся на несколько подгрупп: полиовирусы, Коксаки-вирусы (группа А и В) и экховирусы. Полиовирусывызывают полиомиелит — системное инфекционное заболевание, которое избирательно поражает центральную нервную систему и осложняется развитием паралича. Заражение полиомиелитом происходит фекально-оральным путем. Репликация вируса происходит в чувствительных к нему тканях глотки и дистальной части пищеварительного тракта. Через 1—3 дня после попадания в организм вирус обнаруживают в лимфоидной ткани подвздошной кишки. После мультипликации в подслизистой лимфоидной ткани полиовирус проникает в регионарные лимфатические узлы (шейные, мезентериальные), возникает виремия. Вирус может гематогенным путем попадать в СМФ (печень, селезенка, костный мозг, лимфатические узлы). Репликация вируса в СМФ сопровождается еще более значительной виремией. Массивная виремия приводит к распространению вируса по организму и проникновению в органы-мишени (мозговые оболочки, сердце и кожу). В этих тканях возникают некротические и воспалительные изменения. Механизм проникновения вируса в центральную нервную систему остается невыясненным. Считают, что полиовирус может проникать из мышц в центральную нервную систему по периферическим нервам. Полиовирус поражает двигательные и автономные нейроны. Разрушение нейронов сопровождается появлением воспалительного инфильтрата (полиморфно-ядерные лейкоциты, лимфоциты и макрофаги). Сильнее всего повреждаются серое вещество передних рогов спинного мозга и двигательные ядра моста и мозжечка. Клинические симптомы заболевания зависят от тяжести повреждений центральной нервной системы. Наиболее частым осложнением полиомиелита является дыхательная недостаточность, которая возникает в связи с развитием паралича дыхательных мышц и обструкцией верхних дыхательных путей вследствие вовлечения ядер черепных нервов и повреждения дыхательного центра. Среди осложнений выделяют также миокардит и нарушения желудочно-кишечного тракта (кровоизлияния, паралич подвздошной кишки, расширение желудка). Вирус гепатита Аявляется возбудителем острого инфекционного заболевания печени, которое чаще всего поражает детей. О гепатите А см. лекцию 12 "Болезни печени". Риновирусыраспространены по всему миру и являются возбудителями острого сезонного простудного заболевания, которое проявляется в виде насморка. Полагают, что легкое повреждение эпителия, выстилающего слизистую оболочку носа, является пусковым механизмом для выброса медиаторов, что и является истинной причиной заболевания. Видимо, главную роль в развитии симптомов заболевания играют медиаторы брадикинин, лизилбрадикинин, простагландин, гистамин и интерлейкин-1, а также парасимпатические и а-адренергические нервы. Как правило, заболевание поражает молодых людей, а его продолжительность не превышает 7 дней. Среди осложнений заболевания выделяют синуситы, воспаление среднего уха, острый бронхит. Лекция 19 ВИЧ-ИНФЕКЦИЯ • ВИЧ-инфекция— это длительно текущее инфекционное заболевание, вызываемое вирусом иммунодефицита человека (ВИЧ), имеющее полиморфную клиническую картину с развитием в финале синдрома приобретенного иммунодефицита (СПИД) с тотальным угнетением иммунной системы, сопровождающимся развитием оппортунистических инфекций и опухолей (саркома Капоши, лимфомы). Заболевание всегда заканчивается летально. Эпидемиология.Ведущие специалисты мира определяют ВИЧ-инфекцию как глобальную эпидемию — пандемию, масштабы которой пока еще трудно оценить. ВИЧ-инфекция — новое заболевание. Первые случаи его стали появляться в США с 1979 г.: это были молодые гомосексуалисты с диагнозом пневмоцистной пневмонии и саркомы Капоши. Массовое возникновение данных оппортунистических болезней у молодых здоровых людей заставило предположить возможность нового заболевания, основным проявлением которого является состояние иммунодефицита. В 1981 г. официально заболевание было зарегистрировано как СПИД — синдром приобретенного иммунодефицита. В дальнейшем оно было переименовано в ВИЧ-инфекцию, а название "СПИД" оставлено только за финальной стадией болезни. В последующие годы распространение ВИЧ-инфекции получило характер пандемии, которая, несмотря на все усилия медиков и правительств, продолжает развиваться, охватывая все новые и новые страны. К 1991 г. ВИЧ-инфекция зарегистрирована во всех странах мира, кроме Албании. По данным ВОЗ, к началу 1992 г. во всем мире было инфицировано 12,9 млн человек, из них 4,7 млн женщин и 1,1 млн детей. Одна пятая часть этих инфицированных людей (2,6 млн) имели к началу 1992 г. СПИД (последняя стадия болезни). Более 90 % из этих заболевших уже умерли. Большая часть больных выявлена в США, странах Западной Европы, Африке. В самой развитой стране мира — США уже в настоящее время инфицирован один из каждых 100—200 человек. Катастрофическое положение создалось в Центральной Африке, где в отдельных районах инфицировано 5—20 % взрослого населения. Примерно через каждые 8—10 мес число больных удваивается, из них половина умирают в течение 5 лет. По данным ВОЗ, к 2000 г. общее количество инфицированных составит 30—40 млн человек. Среди заболевших преобладают лица в возрасте 20—50 лет (пик заболевания приходится на возраст 30—40 лет). Нередко болеют дети. Источником зараженияявляются больной человек и вирусоноситель. Наибольшая концентрация вируса обнаруживается в крови, сперме, цереброспинальной жидкости, в меньших количествах вирус обнаруживается в слезах, слюне, цервикальном и вагинальном секретах больных. В настоящее время доказаны три пути передачи вируса: а половой (при гомосексуальных и гетеросексуальных контактах); ▲ посредством парентерального введения вируса с препаратами крови или инфицированными инструментами; ▲ от матери ребенку (трансплацентарный, с молоком). Другие теоретически допустимые пути, такие как воздушно-капельный, контактно-бытовой, фекально-оральный, трансмиссивный (через укус кровососущих насекомых), убедительных доказательств не получили. Так, из 420 000 обследованных, имевших бытовой контакт с ВИЧ-инфицированными людьми, за 6 лет выявлен один зараженный, который, как оказалось, имел половой контакт с вирусоносителем. Группы риска ВИЧ-инфекции.Среди населения США, Канады, а также европейских стран четко определяются контингента населения, в которых заболеваемость ВИЧ-инфекцией особенно велика. Это так называемые группы риска: 1) гомосексуалисты; 2) наркоманы, пользующиеся внутривенным введением наркотиков; 3) больные гемофилией; 4) реципиенты крови; 5) гетеросексуальные партнеры больных ВИЧ-инфекцией и вирусоносителей, а также входящих в группы риска; 5) дети, родители которых принадлежат к одной из групп риска. Для пандемии ВИЧ-инфекции первой декады (80-е годы) была характерна неравномерность географического, расового и полового распределения случаев заболевания. В глобальном масштабе были выделены 3 модели (варианта). В США и других промышленно развитых странах с большим числом заболевших основными путями распространения вируса были гомосексуализм и внутривенное применение наркотиков, причем среди больных примерно в 10—15 раз было больше мужчин. В Центральной, Восточной и Южной Африке, а также некоторых странах бассейна Карибского моря ВИЧ-инфекция распространялась преимущественно гетеросексуальным путем, при этом соотношение заболевших мужчин и женщин было равно единице. В этих районах была высока роль перинатальной (от матери ребенку) передачи вируса (15—22 % среди зараженных составляли дети; в США — только 1—4 %), а также заражение с донорской кровью. В Восточной Европе, на Ближнем Востоке, в Азии отмечались лишь единичные случаи заражения при половых контактах ивнутривенных инъекциях, в некоторых случаях заболевание было вызвано импортированной донорской кровью и кровепродуктами. В 1991 г. началась вторая декада пандемии ВИЧ-инфекции, по прогнозам, более тяжелая, чем первая. В ВОЗ накопился материал, свидетельствующий о том, что ВИЧ-инфекция во всех странах вышла за пределы перечисленных выше групп риска. В 1991 г. более 80 % новых случаев заражения во всем мире отмечается в основной популяции населения. При этом отмечается изменение структуры поражаемых контингентов в сторону увеличения абсолютного и относительного числа зараженных ВИЧ женщин и детей. Пандемия продолжает развиваться, распространяясь на все новые территории. Индия и Таиланд, в которых еще в середине 80-х годов не было случаев ВИЧ-инфекции, к началу 90-х годов превратились в один из наиболее пораженных районов. Тем не менее Россия пока еще мало затронута ВИЧ-инфекцией. К концу 1995 г. зарегистрировано 1100 ВИЧ-инфицированных, из них только у 180 диагностирован СПИД, в то время как в США число больных СПИДом превысило 500 000. Распространению ВИЧ-инфекции в России препятствовали два обстоятельства: политическая изоляция страны в 70—80-е годы (что в значительной мере ограничивало половые контакты с иностранцами, являющиеся одной из главных причин проникновения ВИЧ на новые территории) и ряд своевременных мероприятий, проведенных противоэпидемической службой страны. С 1987 г. введено обязательное тестирование доноров: случаев заражения при переливании крови с этого времени не отмечалось. В России с 1987 г., раньше, чем в других странах, была введена регистрация всех инфицированных ВИЧ, а не только больных СПИДом, что сыграло роль в своевременной организации противоэпидемических мероприятий. В России осуществляется массовое обследование населения на антитела к ВИЧ, охватывающее до 24 000 000 человек в год. При выявлении зараженных проводится обязательное эпидемиологическое расследование, позволяющее обнаружить как причины заражения, так и других зараженных. Особенно большую роль эти меры сыграли при обнаружении и локализации внутрибольничных вспышек ВИЧ-инфекции среди детей в Элисте, Ростове-на-Дону, в Волгограде в 1989—1990 гг. Уже несколько лет внутрибольничного распространения ВИЧ в стране не отмечается. Таким образом, пока развитие эпидемии в России идет замедленными темпами. Однако ситуация по ВИЧ-инфекции в целом продолжает ухудшаться. Этому способствует, во-первых, все увеличивающиеся в последние годы контакты с зарубежными странами, что неизбежно увеличит завоз ВИЧ в страну, и, во-вторых, происходящая в России "сексуальная революция", не сопровождающаяся повышением сексуальной культуры населения. Неизбежно проникновение ВИЧ в среду наркоманов, проституток, число которых растет. Статистические данные свидетельствуют, что эпидемия среди мужчин-гомосексуалистов уже началась. Не прекратится и гетеросексуальная передача ВИЧ. Современная эпидемиологическая ситуация в России не позволяет строить оптимистический прогноз на будущее. Этиология.Вирус заболевания впервые выделили в 1983 г. независимо друг от друга Р.Галло (США) и Л.Монтанье (Франция). Им оказался вирус из семейства Т-лимфотропных ретровирусов, которому в 1986 г. было присвоено название ВИЧ. В последнее время его стали обозначать ВИЧ-1, поскольку обнаружен второй вирус (вирус "африканского СПИДа") — ВИЧ-2, который часто обнаруживается у коренных жителей Западной Африки. Кроме того, обнаружено огромное количество различных штаммов вируса благодаря его феноменальной склонности к мутациям.
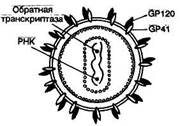
Рис. 8. Строение вируса иммунодефицита человека (схема).
Доказано, что в каждом первом геноме ВИЧ при каждой репликации есть хотя бы одна генетическая ошибка, т.е. ни один дочерний вирион не воспроизводит родительский клон в точности. ВИЧ существует не иначе как только в качестве множества квази-видов. Происхождение вируса спорно. Наиболее популярной является теория африканского происхождения, согласно которой ВИЧ уже в течение длительного времени существовал в Центральной Африке, где ВИЧ-инфекция носила характер эндемического заболевания. В середине 70-х годов в связи с усиленной миграцией населения из Центральной Африки, обусловленной засухой и голодом, ВИЧ был завезен в США и Западную Европе, где он долго циркулировал в среде гомосексуалистов, а далее стал распространяться на другие слои населения. Диаметр зрелых вирусных частиц составляет 100—120 нм (рис.8). Нуклеоид содержит 2 молекулы РНК (геном вируса) и обратную транскриптазу. Капсид содержит 2 вирусных гликопроте-ида (оболочечные белки) — gp41 и gpl20, которые связаны между собой нековалентной связью и формируют отростки на поверхности вириона. Связь gpl20 и gp41 лабильна. Значительное количество молекул gpl20 (до 50 % синтезируемых клеткой) отрывается от вирусных частиц и попадает в кровь, что вносит существенный вклад в патогенез ВИЧ-инфекции (см. далее). Оболочечный белок gpl20 обеспечивает специфическое связывание вируса с клетками, несущими на своей поверхности антиген CD4. ВИЧ нестоек во внешней среде и гибнет при температуре 56 °С в течение 30 мин, при 70—80 °С через 10 мин, быстро инактивируется этиловым спиртом, ацетоном, эфиром, 1 % раствором глютаральдегида и др., но относительно устойчив к действию ионизирующей радиации и ультрафиолетовому облучению. Биологические свойства ВИЧ-2 принципиально подобны свойствам ВИЧ-1, но есть и различия. Например, прочность связывания с рецептором CD4 у оболочечного белка ВИЧ-1 gpl20 на порядок выше, чем у гомологичного белка оболочки ВИЧ-2. Заболевание у людей, инфицированных ВИЧ-2, имеет замедленную динамику, т.е. протекает более медленно. Патогенез.При заражении ВИЧ попадает в кровь (либо непосредственно при инъекциях, либо через поврежденные слизистые оболочки половых путей) и связывается с клетками, к которым он обладает тропизмом, т.е. несущими на своей мембране антиген CD4, — это прежде всего Т4-лимфоциты (хелперы), моноциты, макрофаги, дендритные клетки, внутриэпидермальные макрофаги (клетки Лангерганса), микроглия, нейроны. Обнаруженная недавно способность вируса инфицировать тимоциты, эо-зинофилы, мегакариоциты, В-лимфоциты, клетки трофобласта плаценты, сперматозоиды объясняется также наличием на поверхности этих клеток СБ4-рецепторов. Кроме того, ВИЧ способен инфицировать клетки, не имеющие рецептора CD4 (особенно это относится к ВИЧ-2): клетки астроглии, олигодендроглии, эндотелий сосудов, кишечный эпителий и др. По-видимому, приведенный список инфицируемых клеток неполный. Но уже и так ясно, что ВИЧ-инфекцию нельзя считать локализованной в иммунной системе человека, как казалось вначале после первых работ по выделению вируса и по установлению его тропизма к субпопуляции Т4-лимфоцитов-хелперов. ВИЧ является генерализованной инфекцией с вовлечением большей части клеток организма. Возможно, что столь широким тропизмом к различным клеточным популяциям вирус обладает не изначально при инфицировании, а приобретает его в организме постепенно, благодаря своей феноменальной изменчивости. Следует отметить также способность ВИЧ рекомбинировать с другими вирусами с образованием псевдовирионов, в том числе несущих геном ВИЧ, заключенный в оболочку другого вируса. Это дает возможность ВИЧ инфицировать "чужие" клетки-мишени, которые специфичны для оболочки другого вируса. При взаимодействии вируса с клеткой-мишенью его оболочка сливается с клеточной мембраной и содержимое вирусной частицы, включая генетический материал, оказывается внутри клетки (пенетрация). Далее происходит высвобождение нуклеотида и геномной РНК вируса. С РНК вируса при помощи обратной транскриптазы снимается ДНК-копия, называемая провирусом, которая встраивается в хромосомную ДНК клетки-мишени (интеграция генома вируса в геном клетки). Вирусный генетический материал остается в клетке пожизненно, а при делении клетки передается потомству. ВИЧ ведет себя по-разному в зависимости от типа зараженной клетки, уровня ее активности, а также состояния иммунной системы. В Т4-хелперах он может находиться в латентном состоянии неопределенно долго, скрытый от иммунной системы организма (этим объясняется возможность длительного латентного вирусоносительства при ВИЧ-инфекции). Латентная стадия инфекции — это период, в течение которого ДНК провируса интегрирована в геном, но транскрипции и трансляции с геном вируса нет. Соответственно нет и экспрессии антигенов вируса. Следовательно, иммунологическими методами эта стадия инфекции не распознается. Активация Т4-лимфоцитов, например, при инфицировании другим агентом может спровоцировать бурную репликацию вируса, в результате которой образуется множество вирионов, отпочковывающихся от клеточной мембраны: при этом происходит массовая гибель клеток — цитопатический эффект вируса (рис.9).
Рис. 9. Взаимодействие ВИЧ и основных клеток-мишеней — Т-лимфоцитов (хелперов) и макрофагов — в различные стадии ВИЧ-инфекции (схема) [Robins L.S., Cotran R.S., 1995]. В моноцитах и макрофагах репликация происходит постоянно, но очень медленно, вирионы формируются в цитоплазме (используются обычно элементы мембран ультраструктур), не оказывая выраженного цитопатического действия, но изменяя функциональное состояние клетки. Этот тип клеток выполняет роль "троянского коня", переносящего ВИЧ в различные ткани, и прежде всего — в ЦНС, где ВИЧ обнаруживается у 90 % инфицированных, причем в ранние сроки от начала инфекции. Как выяснилось, ВИЧ непосредственно (при отсутствии оппортунистических инфекций и новообразований) приводит к гибели 33—30 % нейронов. Разнообразное поведение вируса в различных клетках определяется сложной организацией его генома, в состав которого входят не только структурные гены (определяющие синтез ви-русспецифических белков), но и регуляторные гены (обнаружено 7 регуляторных генов), взаимодействие которых определяет начало и интенсивность репликации вируса. Сложные механизмы регуляции репликации вируса на уровне генома самого ВИЧ находятся в тесном взаимодействии с регуляторными механизмами на уровне клетки-носителя и на уровне организма. В процессе эволюции ВИЧ приобрел способность использовать для своей активации механизмы активации иммунных клеток. Так, экспрессия вируса в Т-лимфоцитах вызывается следующими факторами: 1) специфической антигенной стимуляцией (при попадании какого-либо антигена в организм активация ВИЧ происходит прежде всего в антигенспецифичных клонах Т-лимфоцитов); 2) митогенами Т-лимфоцитов; 3) цитокинами (ИЛ-1; ИД-2; ИЛ-6; ФНО-а и др.); 4) одновременной инфекцией другими вирусами (цитомегаловирусом, вирусами герпеса, аденовирусами и др.). В моноцитах латентная инфекция ВИЧ может быть активирована такими факторами, как ФНО, ИЛ-6, а также бактериальными иммуностимуляторами (микобактериальными, сальмонеллезными и др.). Таким образом, сопутствующие инфекции, вызванные другими вирусами и бактериями, могут быть сильнодействующими кофакторами в клинической манифестации и про-грессировании ВИЧ-инфекции. Напротив, интерферон-а подавляет продукцию ВИЧ, повреждая процессы отпочковывания дочерних вирионов от клеток-носителей. Имеются данные, что на уровне организма репродукция вируса регулируется кортикосте-роидными гормонами: показано, что дексаметазон и гидрокортизон действуют синергично с ФНО-а и ИЛ-6, повышая биосинтез вирусных белков и усиливая репродукцию вируса. Повышение температуры тела свыше 40 °С приводит к усилению репродукции ВИЧ в отличие от многих других вирусов. Хотя ВИЧ-инфекция многолика, первичным, основным и постоянным проявлением ее является нарастающий иммунодефицит, который объясняется вовлечением в процесс всех звеньев иммунной системы. Ведущим звеном в развитии иммунодефицита считают поражение Т4-лимфоцитов (хелперов), которое подтверждается у больных ВИЧ-инфекцией прогрессирующей лимфопенией (в основном за счет Т-хелперов) и снижением соотношения Т4/Т8 (хелперно-супрессорного), которое у больных всегда меньше 1. Снижение хелперно-супрессорного индекса является одной из главных особенностей иммунологического дефекта у больных ВИЧ-инфекцией и определяется при всех ее клинических вариантах. Механизм лимфопении нельзя сводить только к цитопатическому действию вируса, проявляющемуся при его интенсивной репликации, поскольку только одна из 1000 клеток содержит вирус. Большое значение имеет образование нежизнеспособных многоядерных симпластов при взаимодействии обол очечного gpl20 вируса, обычно экс-прессируемого на поверхности зараженной клетки с CD4-penen-торами на нормальных Т4-клетках. Причем одна зараженная клетка может связать до 500 нормальных. Часто экспрессируемые на поверхности инфицированных клеток вирусные антигены стимулируют иммунный ответ в виде продукции анти-ВИЧ-антител и цитотоксических лимфоцитов, которые обусловливают цитолиз поврежденных клеток. Под удар иммунной системы попадают и непораженные Т4-клетки, которые в ряде случаев связывают свободные молекулы вирусного gpl20. Установлено, что ВИЧ приводит не только к лимфопении, но и к потере сохранившимися клетками способности осуществлять узнавание антигена — решающую стадию иммунного ответа. Основным механизмом, ответственным за это, также является связывание свободно циркулирующего капсидного белка gpl20 с СО4-рецепторами нормальных Т4-лимфоцитов, что является для клетки "отрицательным сигналом", приводящим к быстрой и существенной элиминации молекул CD4 с поверхности клетки. Как известно, функция молекулы CD4 заключается в обеспечении взаимодействия рецептора Т-лимфоцита для антигена с антигенами II класса главного комплекса гистосовместимости 2-ГКГС на антигенпредставляющих клетках. В результате исчезновения СБ4-рецепторов клетка утрачивает способность к нормальному взаимодействию с молекулой 2-ГКГС и рецептором для антигена, т.е. к нормальному иммунному ответу. Таким образом не только цельные вирусы ВИЧ, непосредственно инфицирующие Т-лимфоциты-хелперы, но и отдельный растворимый белок gpl20 вызывают сильную иммуносупрессию путем инактивации нормальной функции молекулы CD4. Особенно сильный иммуносупрессорный эффект оказывает агрегированный специфическими антителами gpl20. Кроме того, по-видимому, аналогичным иммуносупрессорным механизмом обладает и вирусный белок р67. В развитии иммуносупрессии при ВИЧ-инфекции играют роль и аутоиммунные механизмы, обусловленные перекрестной реактивностью собственных антигенов клеток и вирусных антигенов. Так, обнаружены противовирусные антитела, способные реагировать с антигенами 2-ГКГС и способные эффективно угнетать функцию антигенпредставляющих клеток, а следовательно, и иммунный ответ. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|