|
|
Противовоспалительная терапия12 Именно воспаление лежит в основе развития клинических симптомов и жалоб пациента с отитом. Противовоспалительная терапия делится на топическую, описанную ранее, и системную. В настоящее время различают два основных направления системной противовоспалительной терапии в целом - это глюкокортикостероиды и нестероидные противовоспалительные средства. Не отрицая большое значение глюкокортикостероидов в системной противовоспалительной терапии, следует указать на их полную непригодность в терапии ОСО. Наоборот, НПВС являются обязательным компонентом в комплексном лечении острого воспаления среднего уха (уровень доказательности – I). Для клинического применения удобна классификация, согласно которой НПВС подразделяют на лекарственные средства (ЛС): ЛС с сильным анальгетическим и слабо выраженным противовоспалительным действием (метамизол натрия, парацетамол, ацетилсалициловая кислота в дозе до 4 г/сут); ЛС с анальгетическим и умеренно выраженным противовоспалительным эффектом (производные пропионовой и фенамовой кислот); ЛС с сильным анальгетическим и выраженным противовоспалительным свойством (пиразолоны, производные уксусной кислоты, оксикамы, ацетилсалициловая кислота в суточной дозе 4 г и более и др.). При лечении болевого синдрома более широко используются ЛС с преобладающим анальгетическим эффектом.
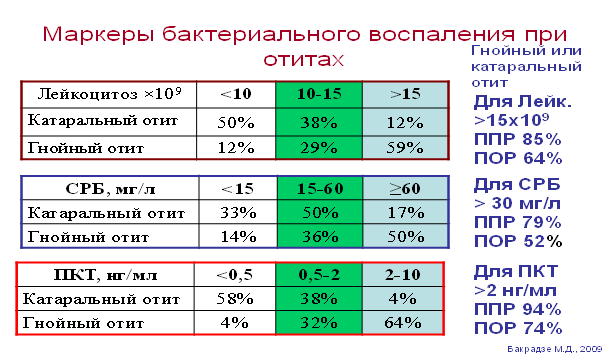
Системная антибиотикотерапия Основным методом лечения ОСО является системная антибактериальная терапия (уровень доказательности - I). Хотя не все формы ОСО требуют назначения антибиотиков, учитывая, что острое воспаление среднего уха, чаще является осложнением респираторно вирусной инфекции, особенно в детском возрасте. Однако лечение антибиотиками снижает риск развития мастоидита и других осложнений. Отечественные и зарубежные рекомендательные документы указывают на обязательное назначение антибиотиков во всех случаях ОСО у детей младше двух лет,при ЗОСО и РОСО, а также пациентам с иммунодефицитными состояниями. ОСО является патологией, при которой наиболее часто необоснованно назначаются антибиотики, из-за боязни развития внутричерепных осложнений. Поэтому, в ситуации, когда есть возможность провести исследование крови у пациента с ОСО, увеличение показателей «тройки» маркёров воспаления (С-реактивный белок, прокальцитонин и лейкоциты), достоверно определит показания к назначению антибиотиков. Дифференциировать форму острого воспаления среднего уха и определить медикаментозную тактику, позволяет схема М.Д.Бакрадзе (2009), таблиц 1. Таблица 1.
. Первоначальный выбор антибиотика, как правило, бывает эмпирическим. Эмпирический выбор антибиотика должен учитывать спектр типичных возбудителей ОСО, каковыми являются пневмококк, гемофильная палочка, а в некоторых регионах – еще и моракселла. Оптимальным был бы выбор с учетом данных о региональной чувствительности предполагаемых возбудителей к антибиотикам, но в России эти данные не всегда достоверны и доступны лишь в отдельных регионах. С учетом типичных возбудителей и российских данных об антибиотикорезистентности препаратом первого выбора при ОСО является амоксициллин. При отсутствии достаточного клинического эффекта по прошествии трех дней следует сменить амоксициллин на амоксициллин/клавулановая кислота или заменить на антибиотик, активный против b–лактамазопродуцирующих штаммов гемофильной палочки и моракселлы. Возможно пероральное применение антибиотиков цефалоспоринового ряда (цефуроксим аксетил, цефтибутен). Если предпочтительным является внутримышечный путь введения, назначается цефтриаксона. Необходимо помнить, что у пациентов, которые получали недавно курсы ампициллина, амоксициллина или пенициллина, высока вероятность выделения микрофлоры, продуцирующей бета-лактамазы. Поэтому при ЗОСО и РОСО лечение лучше начинать с перорального приема амоксициллина/клавуланата. Маленьким детям препарат назначают в виде суспензии. Макролиды рассматриваются, как препараты второго ряда, в основном их назначают при аллергии к b–лактамным антибиотикам. Суточные дозы и режим введения антибиотиков при остром среднем отите представлены в таблице 2.
Таблица 2. Суточные дозы и режим введения антибиотиков при ОСО
*при отсутствии факторов риска резистентности, стартовая терапия ** при наличии факторов риска наличия резистентных штаммов гемофильной палочки и моракселлы, при неэффективности стартовой терапии амоксициллином *** в случае выделения, высокой вероятности или высокой региональной распространенности пенициллин-резистентных штаммов пневмококка **** в случае необходимости парентерального введения (низкая комплаентность, нарушение энтеральной абсорбции, тяжелое состояние) *****в случае выделения или высокой вероятности этиологической роли гемофильной палочки или моракселлы (ограниченная активность в отношении пенициллин-резистентных штаммов пневмококка) ******отмечается рост резистентности всех основных возбудителей ОСО к макролидам
Препараты выбора для лечения ОСО в амбулаторных условиях представлены в таблице 3. Таблица 3. Препараты выбора для лечения острого среднего отита в амбулаторных условиях
Существует условная схема, используя которую, по характеру течения отита или наличию отдельных симптомов можно предположить вид возбудителя и подобрать оптимальный антибиотик (рис. 1): Рис. 1. Алгоритм лечения ОСО, ЗОСО и РОСО антибиотиками[21] · S. pneumoniae, если имеется нарастающая оталгия и температура, появилась спонтанная перфорация. · Пенициллинорезистентный S. pneumoniaе, если предшествующее лечение проводилось ампициллином, азитромицином, эритромицином, ко–тримоксазолом, если проводилась антибиотикопрофилактика или имеется анамнез РОСО. · Менее вероятно присутствие S. pneumoniaе, если симптомы слабо выражены, а предшествующее лечение было проведено адекватными дозами амоксициллина. · H. influenzae, если имеется сочетание симптомов отита и конъюнктивита. · b–лактамазообразующий H. influenzae или M. catarrhalis: если проводилась антибактериальная терапия в течение предшествующего месяца; при неэффективности 3-дневного курса лечения амоксициллином; у ребенка часто болеющего или посещающего детский сад. · Менее вероятно присутствие H. influenzae, если предшествующая терапия была проведена цефалоспоринами третьего поколения. Сроки антибактериальной терапии и причины ее неэффективности. Стандартная длительность курса антибиотикотерапии при ОСО при впервые возникшем заболевании составляет 5-10 дней. Более длительные курсы терапии показаны детям младше 2 лет, детям с отореей и сопутствующими заболеваниями. Сроки антибиотикотерапии при ЗОСО и РОСО определяются индивидуально, обычно они более длительные (при пероральном приеме – не менее 14 дней). Считается, что курс системной антибактериальной терапии не должен завершаться до купирования отореи. Причинами неэффективности антибиотикотерапии при ОСО, ЗОСО и РОСО могут быть следующие факторы: · неадекватная дозировка антибиотика · недостаточная всасываемость · плохая комплаентность · низкая концентрация препарата в очаге воспаления. Нужно особо сказать об антимикробных препаратах, которые не следует назначать для лечения ОСО. К ним, в первую очередь, относятся тетрациклин, линкомицин, гентамицин и ко–тримоксазол. Эти препараты малоактивны в отношении S. pneumoniaе и/или H. influenzae и не лишены опасных побочных эффектов (риск развития синдромов Лайелла и Стивенса–Джонсона у ко–тримоксазола и ототоксичность у гентамицина). Парацентез (уровень доказательности III) показан при выраженной клинической симптоматике (боль в ухе, повышение температуры тела) и отоскопической картине (гиперемия, инфильтрация, выбухание барабанной перепонки). Парацентез также показан при «стёртой» клинической картине, но при ухудшении состояния пациента (несмотря на проводимую антибиотикотерапию) и нарастание показателей маркёров воспаления. Медикаментозная тактика в постперфоративной стадии ОСО. Перфорация барабанной перепонки и появление гноетечения значительно меняет картину клинического течения острого среднего остита и требует соответствующей перестройки лечебной тактики. Так как боль в ухе стихает, общее состояние больного нормализуется, то следует полностью отказаться от симптоматической анальгезирующей терапии. Появление перфорации барабанной перепонки резко ограничивает нас в выборе средств эндауральной терапии. Осмотически активные препараты следует полностью исключить. Также следует исключить все ушные капли, содержащие аминогликозидные анитиботики из-за возможного ототоксического эффекта. С другой стороны, появление перфорации барабанной перепонки дает нам дополнительный путь введения лекарственных средств - транстимпанальный. Исключив ушные капли, имеющие в составе аминогликозидные антибиотики и спиртовую основу, возможно применение: ушных капель на основе группы рифамицина, фторхинолона и ацетилцистеин + тиамфинекол, о котором упоминалось ранее. В постперфоративной стадии проводимая терапия во многом аналогична терапии, применяемой на предыдущих стадиях: сохраняется разгрузочная терапия, направленная на восстановление функции слуховой трубы, антибактериальная, противовоспалительная и секретолитическая терапия.
На последней стадии ОСО, стадии репарации, врачу следует попытаться добиться наиболее полного восстановления слуха и аэрации полостей среднего уха, так как на этой стадии велика опасность перехода острого состояния в хроническое. В этой связи необходимо проводить отомикроскопию в динамике (контроль рубцевания перфорации барабанной перепонки). Необходимо проведение мероприятий, направленных на восстановление функции слуховой трубы, противовоспалительной и секретолитической терапии. Восстановление аэрации полостей среднего уха должно быть подтверждено объективными методами исследования (тимпанометрия), особенно у детей с рецидивирующим средним отитом.
Список литературы
1. Бакрадзе М.Д. Новые лечебно-диагностические и организационные технологии ведения детей с острыми лихорадочными заболеваниями. Автореф. Дис.док.мед.наук. – Москва, 2009. 2. Беликов А.С. Фармакоэпидемиология антибактериальной терапии острых отоларингологических инфекций. Автореф. дис. канд. мед. наук. – Смоленск, 2001. 3. Богомильский М.Р., Самсыгина Г.А., Минасян В.С. Острый средний отит у новорожденных и грудных детей. – М., 2007. – 190 с. 4. Дроздова Н.В. Реабилитация детей с начальными формами кондуктивной тугоухости // Автореф. дисс. канд. мед. наук. – СПб., 1996. – 17 с. 5. Загорянская М.Е., Румянцева М.Е., Каменецкая С.Б. Роль эпидемиологического исследования слуха в ранней диагностике сенсоневральной тугоухости у взрослых // Тез. конференции “Современные методы диагностики и реабилитации больных с патологией внутреннего уха”. М.,1997: 23–24. 6. Зайцев А.А., Карпов О.И., Игнатов Ю.Д. Левофлоксацин - новый “респираторный фторхинолон” - Новые Санкт-Петербургские врачебные ведомости - 2002 - № 3 - с.70-72 7. Каманин Е.И., Егорова О.А. Острый средний отит у детей: клиническое значение и антибактериальная терапия. Клиническая антимикробная химиотерапия 2000; 2, №2: 57–62. 8. Каманин Е.И., Стецюк О.У. Инфекции верхних дыхательных путей и ЛОР–органов. Практическое руководство по антиинфекционной химиотерапии, под. ред. Л.С.Страчунского и др. М., 2002: 211–9. 9. Карнеева О.В., Гаращенко Т.И., Якушенкова А.П. Состояние слуховой трубы у детей с экссудативными и рецидивирующими средними отитами // Новости оториноларингологии и логопатии. – 1995. – №3–4. – С. 35–39. 10. Кобрак Г. Среднее ухо -Гос.изд.мед.лит., М -1963 - с. 32-34 11. Козлов М.Я. Острые отиты у детей и их осложенения - Л, Медицина - 1986 - 232 с. 12. Косяков С.Я., Лопатин А.С. Современные принципы лечения острого среднего, затянувшегося и рецидивирующего острого среднего отита - Русский медицинский журнал - 2002 - том 10, № 20 - с.1-11 13. Крюков А.И., Туровский А.В. Острый средний отит, основные принципы лечения в современных условиях - Consilium medicum - 2002 - том 2 №5 - с.11-17 14. Пальчун В.Т., Крюков А.И., Кунельская Н.Л. и др. Острое воспаление среднего уха - Вестник оторинолар. - 1997 - №6 - с. 7-11 15. Ситников В.П., Рязанцев С.В., Халимбеков Б.Х. Ушные капли ципромед в лечении острых и хронических отитов - Российская оториноларингология - 2003 - № 1 - с.244-246 16. Стратиева О.В., Арефьева Н.А. Архитектоника среднего уха в патогенезе экссудативного отита - Уфа, 2000 - 62 с. 17. Страчунский Л.С., Богомильский М.Р. Антибактериальная терапия острого среднего отита у детей - Детский доктор - 2000 - № 2 - с. 32-33 18. Тарасов Д.И., Федорова У.К., Быкова В.П. Заболевания среднего уха - М, Медицина - 1988 - 287 с. 19. Туровский А.Б., Крюков А.И. Острое воспаление наружного и среднего уха. Consilium Medicum 2000; 2, №8: 323–5. 20. Ярославский Е.И. Возрастная морфология височной кости и заболевание среднего уха в раннем детстве. – Омск, 1947. – 126 с. 21. Bergeron M.G., Ahroheim C., Richard J.E. et al. Comparative efficacies of erythromycin–sulfisoxazole and cefaclor in acute otitis media: a double blind randomized trial. Pediatr Infect Dis J 1987; 6: 654–60. 22. Daly K.A., Brown J.E., Lindgren B.R. et al. Epidemiology of otitis media onset by six months of age. Pediatrics 1999; 103: 1158–66. 23. Froom J., Culpepper L., Grob P. et al. Diagnosis and antibiotic treatment of acute otitis media; report from international primary care network. Br Med J. 1990; 300: 582–586. 24. Green S.M., Rothrock S.G. Treatment of acute otitis media in children with single injection of Ceftriaxone. Pediatrics 1993; 91: 23–30. 25. Healy G.B. Otitis media and middle ear effusions. In: Ballenger JJ, Snow JB, Ed. Otorhinolaryngology: Head and Neck Surgery. 15th edition. Baltimore: Williams & Wilkins, 1996: 1003–9. 26. Kligman E.W. Earache. In: Weiss B.D., Ed. Twenty common problems in primary care. 1st edition. New York: McGrow Yill, 1999: 123–44. 27. Kozyrskyi A.L., Hildes–Ripstein G.E., Longstaffe S. et al. Short course antibiotics for acute otitis media. Cochrane Library 2001; Issue 1. 28. Laphear B.P., Byrd R.S., Auringer P., Hall P.A. Increasing prevalence of recurrent otitis media among children in the United States. Pediatrics 1997; 99:1–7. 29. Mandell L.A., Peterson L.R., Wise R. et al. The battle against emerging antibiotic resistance: Should fluoroqionololes be used to treat children? - Clin Infect Dis 2002 - vol.35 - № 15 - pp.721-727 30. Pichichero M.E., Pichichero C.L. Persistent acute otitis media: Causative pathogens. Pediatr Infect Dis J 1995; 14: 178–83. 31. Pichichero M.E., Reiner S.A., Jenkins S.G. et al. Controversies in the medical management of persistent and recurrent acute otitis media. Ann Otol Laryngol 2000; 109: 2–12. 32. Teele D.N., Klein J.O., Rosner B. et al. Epidemiology of otitis media during the first seven years of life in children in Greater Boston. J Infect Dis 1989; 160:83–94. 33. Uhari M., Mantyssaari K., Niemela M.. Meta–analitic review of the risk factors for acute otitis media. Clin Infect Dis 1996; 22: 1079–83.

12 Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|