|
|
Перегревание, переохлаждение организма, обморожение и общее замерзаниеДлительное воздействие высокой температуры особенно в сочетании с повышенной влажностью может привести к значительному накоплению теплоты в организме и развитию перегревания организма выше допустимого уровня — гипертермии т.е. состоянию, при котором температура тела поднимается до 38–39°С. При гипертермии и как следствие тепловом ударе наблюдаются головная боль, головокружение, общая слабость, искажение цветового восприятия, сухость во рту, тошнота, рвота, обильное потовыделение. Пульс и дыхание учащены, в крови увеличивается содержание азота и молочной кислоты. Наблюдается бледность, синюшность, зрачки расширены, временами возникают судороги, потеря сознания. При появлении признаков перегревания необходимо перейти в прохладное хорошо проветриваемое помещение (место), тень. Затем следует обтереться водой комнатной температуры и выпить воды или охлажденного чая. При обмороке необходимо в первую очередь освободить пострадавшего от стесняющей одежды, уложить, несколько приподняв голову и обеспечить свободное дыхание, обрызгать лицо и грудь холодной водой, на затылок и на область сердца положить холодный компресс. Для возбуждения дыхания хорошо дать понюхать нашатырный спирт. По показаниям могут производиться искусственное дыхание, непрямой массаж сердца и госпитализация. Пониженная температура, большая подвижность и влажность воздуха могут быть причиной охлаждения и даже переохлаждения организма — гипотермии. В начальный период воздействия умеренного холода наблюдается уменьшение частоты дыхания, увеличение объема вдоха. При продолжительном действии холода дыхание становится неритмичным, частота и объем вдоха увеличивается, изменяется углеводный обмен. Прирост обменных процессов при понижении температуры на 1°С составляет около 10%, а при интенсивном охлаждении он может возрасти в три раза по сравнению с уровнем основного обмена. Появление мышечной дрожи, при которой внешняя работа не совершается, а вся энергия превращается в теплоту, может в течение некоторого времени задерживать снижение температуры внутренних органов. Результатом действия низких температур являются холодовые травмы. Поэтому при появлении признаков переохлаждения (озноб, мышечная дрожь, синюшность кожных покровов, окоченение мышц) необходимо проделать интенсивные физические упражнения. Целесообразно растереть тело до покраснения шерстяной, смоченной спиртом или водкой тканью, выпить сладкого горячего чая и надеть теплую одежду. При более сильном переохлаждении необходимы душ или ванна с постепенным повышением температуры от комнатной до +37°С. Во время оказания помощи необходимо, прежде всего, обратить внимание на согревание области сердца, печени, а также головы, особенно затылочной части, и шеи. Для предупреждения воспаления легких по назначению врача следует принять антибиотики. Обморожение — местное воздействие холода на организм. Если воздействие холода сопровождается понижением общей температуры тела, может наступить замерзание организма. При обморожении в пораженном участке тела наблюдается легкая болезненность, покалывание и жжение. Затем эти ощущения исчезают, и появляется ощущение онемения. Кожа бледнеет или приобретает синюшную окраску. В зависимости от глубины поражений тканей различают четыре степени обморожений (рис. 8.21): легкую (I), средней тяжести (II), тяжелую (III) и крайне тяжелую (IV).
Рис. 8.21. Обморожение стопы: При начальных признаках обморожения следует хорошо растереть обмороженные участки тела рукой или мягкой тканью, одновременно делая активные движения пальцами, кистью, стопой. Если есть возможность, то обмороженные части конечностей следует поместить в теплую воду комнатной температуры (+18–20°С) и постепенно подогревать ее до +37°С, добавляя горячую воду и одновременно очень осторожно растирая конечность. Нормальный цвет кожи является признаком того, что в обмороженном месте возобновилось кровообращение. После отогревания следует обтереть кожу спиртом и наложить стерильную повязку. В случаях когда у пострадавшего имеются изменения в тканях (пузыри на коже, участки омертвения), поврежденные участки протирают спиртом и накладывают на них стерильную повязку. Не рекомендуется при обморожениях любой степени растирать поврежденные участки кожи снегом. Общее замерзание сопровождается значительным понижением температуры тела. Появляется вялость, замедляются речь и движения. В таком состоянии человек, как правило, засыпает и теряет сознание. Из-за продолжающегося снижения температуры тела дыхание и сердечная деятельность вначале ослабевают, а потом прекращаются. Для спасения пострадавшего следует немедленно доставить его в теплое помещение и принять меры для его согревания, осторожно массируя тело. Дают сладкое горячее питье. При возможности полезна теплая ванна с температурой воды 36–37°С. Не давайте пить спиртное — это может быть губительно для пострадавшего. При потере сознания, редком дыхании, отсутствии пульса необходимы меры реанимации. Вопросы и задания
Отравления Отравление — патологический процесс, возникающий в результате воздействия на организм поступающих из внешней среды (через рот, дыхательные пути, кожные покровы, различные полости организма — прямая кишка, наружный слуховой проход и др.) ядовитых веществ различного происхождения (химические вещества, применяемые в промышленности и быту, токсины растительного и животного происхождения, боевые отравляющие вещества и др.). В зависимости от количества яда, проникающего в организм в единицу времени, могут быть отравления острые и хронические. Чаще всего отравление наступает внезапно и протекает в виде общего острого заболевания, нередко с серьезными и опасными для жизни нарушениями. Рассмотрим вопросы самопомощи и первой помощи при пищевом отравлении и отравлении вредными газами. От того насколько быстро и эффективно будет оказана эта помощь, обычно зависит исход отравления. Своевременные квалифицированные мероприятия в большинстве случаев гарантируют жизнь человеку, получившему отравление даже несколькими смертельными дозами. Запоздалая и (или) нерациональная помощь оказывается неэффективной, и даже при отравлении малыми дозами могут развиться серьезные осложнения. Пищевое отравление — это болезненное состояние, вызванное попаданием в организм вредных и ядовитых веществ. Тяжесть отравления зависит от количества проникшего яда, силы его действия, быстроты всасывания и других причин. При тяжелом пищевом отравлении (сильные боли в животе, рвота, понос) следует промыть желудок. Для этого нужно выпить слабый теплый раствор марганцовки или питьевой соды. Пить его надо до тех пор, пока не будет вызвана рвота. Всего может потребоваться 5–6 л раствора. При отсутствии марганцовки добавьте в теплую воду немного мыла. После опорожнения желудка примите активированный уголь, обеспечьте себе покой и согревание тела (грелки к конечностям). Продолжайте обильное питье (крепкий чай). Если состояние ухудшилось, обратитесь к врачу. При оказании первой помощи при пищевом отравлении кислотами и щелочами нельзя промывать желудок и вызывать рвоту — обратный ток жидкости из желудка по пищеводу может усугубить ожог пищевода и дыхательных путей. Если пострадавший в состоянии пить, то до приезда врача следует дать ему два-три стакана холодного молока, два сырых яйца. Уложить больного в постель, приподняв с помощью подушек голову и верхнюю часть туловища. При боли в животе положить на него пузырь со льдом. Общими признаками отравления вредными газами являются головная боль, одышка, учащенное сердцебиение, звон в ушах, головокружение, стук в висках. В тяжелых случаях наблюдается мышечная слабость, рвота и общие судороги с потерей сознания. При появлении этих признаков необходимо сразу же выйти или вынести пострадавшего на свежий воздух. Если этого сделать нельзя, то открыть люки, двери, окна, надеть изолирующий или фильтрующий противогаз (в случае отравления угарным газом надевать фильтрующий противогаз следует обязательно с гепколитовым патроном). Для надевания противогаза на пораженного необходимо опуститься на колени и положить на них его голову, вынуть из сумки шлем-маску и, взяв ее обеими руками у нижней части, подвести под подбородок пораженного, слегка растягивая края, надеть ее на голову. Существует следующий норматив по надеванию противогаза на пораженного (в положении лежа, противогаз в походном положении):
Ошибки, снижающие оценку на один балл:
При раздражении слизистых оболочек глаз следует промыть их чистой водой или 2%-ным раствором соды. При остановке дыхания производится искусственное дыхание. Для возбуждения дыхания необходимо давать пострадавшему вдыхать нашатырный спирт. По мере возвращения сознания рекомендуется крепкий горячий кофе и согревание. После оказания первой помощи немедленно доставить пострадавшего в лечебное учреждение. Вопросы и задания
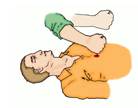
Клиническая смерть Клиническая смерть наступает с остановкой кровообращения. Это может случиться при поражении электрическим током, утоплении и в ряде других случаев при сдавливании или закупорке дыхательных путей. Ранними признаками остановки кровообращения, которые появляются в первые 10–15 с, являются: исчезновение пульса на сонной артерии, отсутствие сознания, судороги. Поздними признаками остановки кровообращения, которые появляются в первые 20–60 с, являются: расширение зрачков при отсутствии реакции их на свет, исчезновение дыхания или судорожное дыхание (два–шесть вдохов и выдохов в минуту), появление землисто-серой окраски кожи (в первую очередь носогубного треугольника). Это состояние обратимо, при нем возможно полное восстановление всех функций организма, если в клетках головного мозга не наступили необратимые изменения. Организм больного остается жизнеспособным в течение 4–6 мин. Своевременно принятые реанимационные меры могут вывести больного из этого состояния или предотвратить его. Сразу же после того как появились признаки клинической смерти, необходимо повернуть пострадавшего на спину и нанести прекардиальный удар. Цель такого удара — как можно сильнее сотрясти грудную клетку, что должно послужить толчком к запуску остановившегося сердца. Удар наносят ребром сжатой в кулак кисти в точку, расположенную на нижней средней трети грудины, на 2–3 см выше мечевидного отростка, которым заканчивается грудная кость (рис. 8.22). Делают это коротким резким движением. При этом локоть наносящей удар руки должен быть направлен вдоль тела пострадавшего. Правильно и вовремя нанесенный удар может в считанные секунды вернуть человека к жизни: у него восстанавливается сердцебиение, возвращается сознание. Однако если этого не произошло, то приступают к проведению непрямого массажа сердца и искусственному дыханию, которые проводятся до появления признаков оживления пострадавшего: на сонной артерии ощущается хорошая пульсация, зрачки постепенно сужаются, кожа верхней губы розовеет.
Рис. 8.22. Нанесение прекардиального удара Непрямой массаж сердца проводится в следующей последовательности (рис. 8.23):
Рис. 8.23. Искусственное дыхание и непрямой массаж сердца: В табл. 8.1 приведены требования к проведению непрямого массажа сердца в зависимости от возраста пострадавшего. Таблица 8.1 Непрямой массаж сердца
Возможное осложнение в виде перелома ребер при проведении непрямого массажа сердца, который определяют по характерному хрусту во время сдавливания грудины, не должно останавливать процесса массажа. Искусственное дыханиеспособом «рот в рот» проводится в следующей последовательности (см. рис. 8.23):
При попадании большого количества воздуха в желудок происходит его вздутие, что затрудняет оживление. Поэтому целесообразно периодически освобождать желудок от воздуха, надавливая на подложечную область пострадавшего. Искусственное дыхание «рот в нос» почти ничем не отличается от изложенного. Для герметизации пальцами рук нужно прижать нижнюю губу пострадавшего к верхней. При оживлении детей вдувание производят одновременно через нос и рот. Если оказывают помощь два человека, то один из них делает непрямой массаж сердца, а другой — искусственное дыхание. При этом их действия должны быть согласованными. Во время вдувания воздуха надавливать на грудную клетку нельзя. Эти мероприятия проводят попеременно: четыре-пять надавливаний на грудную клетку (на выдохе), затем одно вдувание воздуха в легкие (вдох). В случае если помощь оказывает один человек, что чрезвычайно утомительно, то очередность манипуляций несколько изменяется — через каждые два быстрых нагнетания воздуха в легкие производят 15 надавливаний на грудную клетку. В любом случае необходимо, чтобы искусственное дыхание и непрямой массаж сердца осуществлялись непрерывно в течение нужного времени. Вопросы и задания
Приложение 1 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|