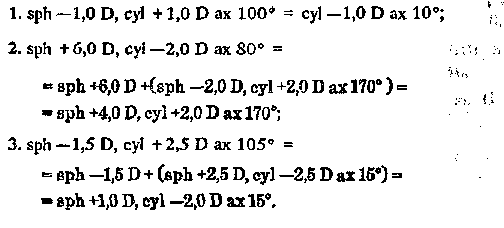|
|
ПОРЯДОК ОБСЛЕДОВАНИЯ ПАЦИЕНТА ПРИ ПОДБОРЕ ОЧКОВОбследование пациента для назначения ему средств оптической коррекции включает четыре этапа, на каждом из которых решается определенная задача. I этап — первое обследование в естественных условиях. II этап — обследование в условиях циклоплегии. Цель III этап — второе (окончательное) обследование в IV этап — обследование пациента в готовых очках. Разумеется, далеко не во всех случаях пациенту надо проходить через все указанные этапы. У большинства пациентов зрелого возраста удается обходиться без цикло-плегии, т. е. без второго этапа. При этом первый этап совмещается с третьим. Как правило, если пациент удовлетворен очками, нет необходимости в повторном обследовании, т. е. в четвертом этапе. Наконец, если пациент иногородний и повторная его явка затруднена, а циклонле-гия все же необходима, то первый этап совмещается с третьим, а циклоплегию проводят в конце обследования. Однако как бы ни менялся порядок обследования, исследующий всегда должен помнить о тех четырех задачах, которые он должен решить. Эффективность и качество оптометрического обследования во многом определяются наличием диагностической аппаратуры (приборов и устройств). Ниже приведен перечень как крайне необходимого оборудования оптометрического кабинета, так и весьма желательного, особенно с учетом перспектив развития данного направления. Перечень оборудования для кабинетов оптометрнн. Необходимое: 1) таблицы для исследования остроты зрения с осветителем для их освещения; 2) лампа для офтальмоскопии и скиаскопии; 3) офтальмоскоп зеркальный с вогнутым и плоским зеркалом; 4) линейки скиаскопические; 5) набор пробных очковых линз; 6) диоптрйметр; 7) таблицы для определения остроты зрения вблизи; 8) цветотест для исследования бинокулярного зрения; 9) тонометр для измерения внутриглазного давления. Крайне желательное:
1) рефрактометр визуальный или автоматический; 2) офтальмометр; 3) щелевая лампа; 4) проектор знаков для исследования остроты зрения; 13?
5) офтальмоскоп электрический; 6) скиаскоп электрический; 7) призменный компенсатор; 8) синоптофор; 9) прибор для исследования остроты зрения вблизи; 10) астигмокорректор (астигмометр). ПЕРВОЕ ОБСЛЕДОВАНИЕ В ЕСТЕСТВЕННЫХ УСЛОВИЯХ Первый этап обследования начинают со сбора анамнеза. Уточняют жалобы пациента: зрение нарушено вдаль или на близком расстоянии, характер этого нарушения — затуманивание, расплывчатость очертаний предметов, их двоение, выпадение какой-то части поля зрения, быстрое утомление при зрительной работе, стремление удалить или приблизить читаемый текст к глазам. Затем выясняют, когда впервые появились указанные явления и обращался ли пациент по этому поводу к врачу. Если у него имеются очки, то необходимо узнать, когда они были назначены впервые и когда выписаны те очки, которыми он пользуется сейчас, а также удовлетворяют ли они пациента. Силу линз в этих очках необходимо проверить и, если у пациента сохранился рецепт, сопоставить их с назначенными. После этого проводят обычное офтальмологическое обследование: осматривают передние отделы глазных яблок, преломляющие среды в проходящем свете и глазное дно. Особое внимание обращают на прозрачность глазных сред: роговицы, хрусталика и стекловидного тела,— проверяют относительное положение двух глаз в орбите. С помощью пробы с прикрыванием определяют наличие или отсутствие косоглазия. Измеряют расстояние между центрами зрачков. После этого приступают к скиаскопии. Вначале производят ориентировочную скиаскопию (без линеек) — определение характера движения светового пятна в зрачке в двух меридианах — горизонтальном и вертикальном. При этом возможны следующие результаты: 1) пятно движется в обоих меридианах в ту же сторону, что и зеркало (гиперметропия); 2) пятно сразу появляется и исчезает (эмметропия или слабая миопия); 3) пятно движется в обоих меридианах в сторону, противоположную движению зеркала (миопия); 4) пятно движется в одном меридиане в ту же сторону, что и зеркало, а в другом — в противоположную сторону (смешанный астигматизм). После этого определяют величину аметропии, нейтрализуя движение рефлекса приставлением линз из скиаскопических линеек. У молодых людей в силу постоянной игры аккомодации это удается плохо, переход направления движения пятна получается размытым, на нескольких линзах. Особенно трудно определить рефракцию при гиперметропии, а также при астигматизме любого вида. В этих случаях не следует пытаться точно измерить рефракцию данным методом. Уточнение следует проводить с помощью рефрактометров, а также путем субъективного подбора линз. Следующая процедура — исследование остроты зрения. Ее определяют вначале без коррекции, затем в имеющихся у пациента очках для дали. Исследовать остроту зрения нужно особенно тщательно. При этом нужно следить за тем, чтобы пациент не прищуривался, не искал особого положения головы. Прищуривание обычно указывает на некорригированную близорукость, наклон головы вперед—на наличие астигматизма, поворот головы в сторону—на судорожное подергивание глаз в стороны — нистагм. Исследуют остроту зрения каждого глаза в отдельности. Используют либо таблицы, либо проекторы знаков (ПЗ-01, ПЗ-МД или зарубежные модели). Для назначения очков лучше пользоваться оптотипами (кольцами Ландольта или знаками «Е»), чем буквами или цифрами. Показ начинают со строки, соответствующей остроте зрения 1,0. Если пациент называет все знаки строки правильно, то показывают более мелкие знаки до тех пор, пока он не начнет ошибаться. Если он не видит знаков или ошибается в их названии, то следует показывать более крупные знаки до тех пор, пока он не назовет правильно все знаки строки. Именно это строка укажет остроту зрения обследуемого. Процедура требует выдержки и беспристрастности от исследующего. Нельзя показывать несколько раз один и тот же знак, добиваясь верного ответа, нельзя также сообщать обследуемому, какой знак он назвал верно, а какой ошибочно. Можно лишь сказать ему окончательный результат измерения остроты зрения. Иногда по характеру ответов можно судить не только об остроте зрения, но и о дефекте, вызвавшем ее снижение. Так, при миопии распознаваемость знаков стремительно падает: в одной из строк могут правильно называться все знаки, а в соседней —ни один. При гиперметропии, напротив, между строкой, с которой начинается узнавание, и строкой, которая полностью узнается, может быть большое расстояние. Неравномерное узнавание знаков с вертикальным и горизонтальным направлением разрыва или полосок указывает на наличие астигматизма. После определения остроты зрения приступают к пробной коррекции. Надевают на пациента npo6iryio очковую оправу, в одно гнездо вводят непрозрачную заслонку, а в другое —линзы в соответствии с данными скиаскопии. Вместо пробной оправы и линз можно использовать фороптер. Пробный подбор без дополнительного объективного уточнения рефракции у молодых людей удается хорошо только при миопии. При гиперметропии определить линзу, обеспечивающую наилучшее зрение, трудно вследствие постоянного напряжения аккомодации. При астигматизме это сложно ввиду неточности данных скиаскопии и множества комбинаций линз, обеспечивающих наивысшее зрение. У пациентов старше 35—40 лет иногда возможен подбор положительных линз, но и этих случаях лучше предварительно уточнить рефракцию. Подбор ведут следующим образом. В пробную оправу вставляют линзы и одновременно проверяют остроту зрения. Отрицательные линзы начинают пробовать с линзы несколько слабее установленной объективно рефракции, и постепенно усиливают их, положительные, наоборот, начинают определять с линзы сильнее установленной и постепенно ослабляют их силу. Смену линз продолжают до получения наивысшей остроты зрения. Степень аметропии определяют по наименьшей отрицательной и наибольшей положительной линзе, при которой достигается такая острота. Это правило особенно необходимо соблюдать у молодых пациентов, так как у них постоянно происходит аккомодация и максимальная острота зрения может достигаться с помощью нескольких различных линз. Наиболее четкие результаты получаются при миопии. При этом максимальная острота зрения не меньше п\СНИЖеНИе силы линзы на 0,5 дптр уменьшает ее до 0,5—0,6 и ниже (т. е. на одну октаву). Если острота зрения с коррекцией ниже 1,0 или уменьшение силы При нечетких результатах, особенно при гипермет-ропии у лиц молодого возраста, можно применять метод «затуманивания», предложенный Шердом в 1922 г. Ориентировочно определяют линзы, дающие максимальную остроту зрения каждого глаза, и вставляют их в гнезда пробной оправы. Затем к этим линзам добавляют одинаковые для каждого глаза положительные линзы, снижающие бинокулярную остроту зрения до 0,1. Обычно это линзы силой от 3,0 до 4,0 дптр. После этого на одном глазу ступенчато по 0,5 дптр уменьшают силу линз до получения максимальной остроты зрения. Затем на этом глазу ставят прежнюю затуманивающую линзу и аналогич1гую процедуру проводят на втором глазу. Та линза (комбинация линз), с которой впервые достигается максимальная острота зрения на исследуемом глазу, укажет его рефракцию. Если есть достаточная уверенность в полученных результатах, то переходят сразу к третьему этапу обследования, в противном случае проводят циклоплегию. Если циклоплегия нежелательна, а выявлен астигматизм, то необходимо провести дополнительное объективное исследование при узком зрачке. Проводят рефрактометрию или автоматическую рефрактометрию. При отсутствии приборов применяют уточняющие методы скиаскопии — полосчатую скиаскопию или ци-линдроскиаскопию; для характеристики астигматизма используют также офтальмометр. Помещают в пробную оправу цилиндрическую линзу, определенную этими методами, а сферическую линзу подбирают по правилам, изложенным выше. ОБСЛЕДОВАНИЕ В УСЛОВИЯХ ЦИКЛОПЛЕГИИ Циклоплегия — медикаментозный паралич аккомодации, достигаемый закапыванием в глаз средств, выключающих парасимпатическую иннервацию. Наиболее полный паралич достигается при многократной инстилляции раствора атропина сульфата (детям до 1 года —0,1% раствор, от 1 года до 2 лет вкгаочительно — 03%, 3—7 лет — 0,5%, 8 лет и старше — 1% раствор) по одной капле в оба глаза 2 раза в день —утром и вечером на протяжении трех дней и утром четвертого дня. Через 1—2 ч после последнего закапывания проводят скиаскопию. При нечетких результатах, а также при подозрении на спазм аккомодации можно продлить инсталляции до 7—10 дней. В подавляющем большинстве случаев трехдневная атропинизация дает вполне надежное выключение аккомодации. Такую «стандартную» циклоплегию применяют при первом исследовании рефракции у детей и подростков, а также во всех сложных и неясных случаях: при слишком быстром прогрессировании близорукости и подозрении на наличие псевдомиопии, при плохо удающейся коррекции, в экспертных случаях, когда необходимо точное измерение величины аметропии в стандартных условиях. Недостатком такой циклоплегии является длительное (иногда 2 недели после последней инстилляции) затруднение, которое может испытывать пациент при зрительной работе на близком расстоянии. Первые 2—3 дня чтение обычно совсем невозможно. Если при закапывании атропина появляются признаки отравления (резкое покраснение кожи, возбужденное состояние, сухость во рту), то инстилляции атропина следует прекратить и исследовать рефракцию в условиях неполного его циклоплегического действия. Значительно чаще для того чтобы вызвать паралич аккомодации, используют средства более мягкого и кратковременного действия: 1% раствор гоматропина, 1% раствор амизила или 0,25% раствор скополамина, а также импортные готовые препараты цикложил, мидриацил, тропикамид. Эти растворы инсталлируют по одной капле в оба глаза 2 раза с интервалом в 10 мин. Рефракцию определяют через 45 мин после последнего закапывания. Эти средства применяют при повторных исследованиях рефракции у детей и при необходимости циклоплегии у взрослых. Лицам старше 35 лет медикаментозную циклоплегию проводят лишь в тех случаях, когда без нее нельзя обойтись, причем после предварительного измерения внутриглазного давления. Циклоплегические средства расширяют зрачок и у предрасположенных к глаукоме людей могут спровоцировать ее приступ. Исследование в условиях циклоплегии включает объективное определение рефракции и субъективное уточнение полученных данных. Основным методом объективного исследования в этом случае является скиаскопия. Для уточнения рефракции при астигматизме можно использовать полосчатую скиаскопию или цилиндроскиаскопию. При отсутствии четкого светового пятна или изменении этого движения в разных частях зрачка можно думать о неправильном астигматизме роговицы вследствие ее помутнений или кератокоиуса, помутнениях или смещении хрусталика. Для объективного определения рефракции можно использовать также рефрактометр Хартиигера. Нужно, однако, помнить о том, что определяемая на этом приборе рефракция смещается в сторону миопии и что на нем трудно центрировать пучок на широком зрачке. Положение главных сечений и степень астигматизма определяют достаточно точно. Более совершенными приборами являются автоматические электронные рефрактометры фирм «Хэмфри» (США), «Нидек», «Кэнон» и «Хойя» (Япония), «Роден-шток» (ФРГ). Проходит клиническую проверку и первый российский авторефрактометр ПКЗ-2 (АО «ЗОМЗ»). При отсутствии рефрактометров в качестве вспомогательного прибора для определения астигматизма может быть использован офтальмометр. Хотя с его помощью можно измерять только роговичную рефракцию и роговичиый астигматизм, эти данные могут быть использованы при подборе очков. Рекомендации вытекают из данных табл. 5. При выявлении прямого роговичного астигматизма от 0,5 до 1,25 дптр общего астигматизма, требующего коррекции, обычно не бывает. При прямом роговичном астигматизме выше 1,25 дптр можно ожидать общего прямого астигматизма несколько меньшей степени. При отсутствии роговичного астигматизма или при наличии его обратного типа почти всегда имеется общий обратный астигматизм, степень которого несколько выше степени роговичного астигматизма. Положение осей роговичного астигматизма при небольших его значениях может сильно отличаться от положения осей общего астигматизма, при силе цилиндрической линзы 2,5—3,0 дптр и более это различие незначительно и цилиндрическую линзу можно ставить по данным офтальмометрии. Офтальмометр является ценным прибором при диагностике такого заболевания, как кератокоиус. При этом отмечаются искажения и разная величина видимых фигур, расположение главных сечений не под прямым углом, высокая (более 48 дптр) и непостоянная преломляющая сила роговицы, высокий астигматизм и разные его значения на двух глазах. После объективного исследования рефракции, каким бы методом оно ни проводилось, необходимо субъективное уточнение коррекции. В пробную оправу вставляют линзы, точно соответствующие данным рефрактометрии. Закрывая то один, то другой глаз непрозрачным щитком, уточняют коррекцию каждого глаза. Уточнение силы сферической линзы проводят попеременным приставлением линз ±0,5 дптр, а потом ±0,25 дптр. Пациент при этом все время наблюдает самые мелкие знаки, которые он может читать. В зависимости от того, какая из равных линз (положительная или отрицательная) улучшает зрение, усиливают или ослабляют корригирующую сферическую линзу. Пробу повторяют до тех пор, пока обе линзы не начнут одинаково ухудшать зрение. Недостатком данной пробы является вероятная ошибка в сторону миопии: даже при полной циклоплегии вследствие остаточной аккомодации зрение идеально корригированного глаза ухудшается меньше при приставлении отрицательной, чем положительной линзы. Поэтому желательно применять уточняющие пробы, связанные не с последовательным, а с одновременным различением знаков либо вообще не связанные с их различением. Исследование первого рода представляет собой дуохромный тест. Подбирают линзы, дающие одинаковую четкость знаков на красном и зеленом фоне. Может быть использован также лазерный анализатор рефракции. Уточняют положения оси цилиндра посредством осевой пробы со скрещенным цилиндром. При величине астигматизма до 1,0 дптр применяют скрещенный цилиндр силой ±0,25 дптр, при астигматизме выше 1,0 дптр —силой ±0,5 дптр. Уточнение силы корригирующего цилиндра —силовую пробу — также производят с помощью скрещенного цилиндра. Лучше для этого использовать цилиндр силой ±0,25 дптр, а если пациенту трудно выбирать лучшее из двух положений, то силой ±0,5 дптр. Следует иметь в виду, что силовая проба со скрещенным цилиндром менее чувствительна, чем осевая. В неясных случаях прибегают к пробе с фигурой креста. Если в результате силовой пробы сила цилиндра была изменена более чем на 0,5 дптр, то рекомендуется провести вновь уточнение величины сферы. Уточненные (в результате проведения проб) направление оси и сила цилиндра не должны сильно отличаться от характеристик астигматизма, установленных при объективном исследовании. Это особенно относится к тем случаям, когда была применена рефрактометрия. С развитием автоматической рефрактометрии надобность в уточняющих астигматических пробах, по-видимому, вообще отпадет. Уточнять силу сферической линзы будет необходимо всегда, так как эта характеристика связана с привычным тонусом аккомодации — величиной непостоянной и зависящей от условий исследования. Окончательный результат — сфероцилиндрическую комбинацию, полученную в результате всех проб, регистрируют как статическую рефракцию. Пациента отпускают домой и просят явиться повторно по окончании действия циклоплегии: после стандартной атропинизации — через 2 недели, после кратковременной циклоплегии — через 2 дня. ОКОНЧАТЕЛЬНОЕ ОБСЛЕДОВАНИЕ В ЕСТЕСТВЕННЫХ УСЛОВИЯХ Данный этап является основным и не может быть пропущен: именно на нем принимают решение о назначении очков. Повторное обследование в естественных условиях включает монокулярный, а затем бинокулярный подбор линз для дали и подбор добавочных линз для близи. Монокулярный подбор для дали. В гнезда пробной оправы помещают точно такие линзы, которые были определены в результате всех уточняющих проб при циклоплегии. Поочередно исследуют остроту зрения каждого глаза. Если острота зрения оказывается не ниже той, что была определена при широком зрачке, переходят к бинокулярному подбору. Чаще, однако, в силу привычного тонуса аккомодации она бывает снижена. При этом следует прежде всего попробовать изменить сферический компонент коррекции: ослабить положительную или усилить отрицательную линзу. Сила дополнительной отрицательной линзы, восстанавливающей максимальную остроту зрения, укажет величину привычного тонуса аккомодации. При гипермет-ропии он играет корригирующую роль, а при миопии, наоборот, усиливает аметропию. Поэтому отношение к нему различное: при гиперметропии его следует учитывать при назначении коррекции, при миопии — стремиться к полному его расслаблению. Однако и при гиперметропии высокий привычный тонус аккомодации (выше 2,5 дптр) нежелателен, так как он бывает нестойким и в неблагоприятных условиях не обеспечивает высокого зрения. При миопии тонус аккомодации до 0,75 дптр условно считается нормальным. Чтобы снять его, достаточно бывает провести «затуманивание» по Шерду, иногда он исчезает сразу при двух открытых глазах. Лишь в редких случаях привычный тонус аккомодации превышает критические значения. При этом приходится прибегать к длительной атропинизации и надевать очки на высоте циклоплегии. Обычно после нескольких дней ношения очков избыточный тонус аккомодации исчезает и острота зрения достигает максимальной. Совсем редко требуется длительное лечение псевдомиопии с применением лекарственных средств и упражнений. Итак, в результате исследования тонуса аккомодации оставляют прежнюю сферическую коррекцию или несколько более слабую (в случае гиперметропии). Если ни одна из сферических линз не восстанавливает первоначально достигнутую остроту зрения, то необходимо проверить цилиндр. При этом улучшение остроты зрения может быть достигнуто при ослаблении или увеличении ее силы. В первом случае силу цилиндра, стоящего в оправе, снижают до оптимального значения (дающего наивысшую остроту зрения), во втором — оставляют прежней, так как неравномерный тонус аккомодации, усиливающий астигматизм, нежелателен и от него надо избавиться. Наконец, может оказаться, что для восстановления прежней остроты зрения необходимо повернуть ось корригирующего цилиндра: проводят осевую пробу со скрещенным цилиндром и определяют новое оптимальное положение оси. Значительное отличие его от первоначального положения бывает чаще всего обусловлено длительным ношением очков с ошибочно установленным цилиндром, т. е. ось которого не соответствует главному сечению астигматического глаза. В этих случаях целесообразно назначать коррекцию по новому положению оси, установленному при цик-лоплегии. Если же раньше пациент астигматических очков не носил, то расхождение может объясняться неравномерной аккомодацией. В этих случаях рекомендуется выбирать для оси цилиндра среднее направление между его положениями при узком и широком зрачке. Таким образом, исследование в условиях циклопле-гии необходимо главным образом для точной диагностики главных сечений астигматизма и для определения граничных значений сферы и цилиндра. В естественных условиях определяют, насколько эти значения могут быть снижены, в то время как исправлять ось цилиндрической линзы нежелательно. Бинокулярный подбор для дали. Для того чтобы убедиться, что пациент будет хорошо переносить очки, следует проверить участие двух глаз в акте зрения. Такое равновесие должно означать соблюдение трех условий: 1) одинаковое напряжение аккомодации обоих глаз и фокусирование их на рассматриваемом предмете (аккомодационно-рефракционное равновесие); 2) направление зрительных линий обоих глаз на рассматриваемый предмет (мышечное равновесие, или ортофория); 3) одинаковая величина изображений этого предмета на сетчатке обоих глаз (равновесие по величине изображений, или изейкония). Для их оценки существуют специальные приборы, в которых с помощью поляроидных стекол, растров или других устройств изображения показывают раздельно для правого и левого глаза, причем сам
обследуемый не знает, каким глазом и что он видит. В бывшем СССР выпускался прибор РРД-1 (растровый разделитель для дали). На его экране показывают одну из двух фигур —крест, состоящий из четырех одинаковых прямоугольных балок, или «скобки» — две равные прямоугольные буквы С, направленные концами навстречу друг другу (рис. 96). Эти же фигуры имеются в зарубежных проекторах или специальных приборах с поляроидиым разделением полей (например, «Полате-сте» Хаазе). Обследуемый с расстояния 5 м видит одним глазом вертикальные, а другим — горизонтальные балки креста, при показе «скобок» одним глазом видит правую, а другим —левую часть фигуры. Аккомодационно-рефракционное равновесие определяют по равной четкости видения всех балок креста, мышечное равновесие—по симметричности его изображения, а изейконию — по равенству размеров «скобок». Наибольшее значение практически имеет первый вид равновесия. Равенства четкости балок креста добиваются подстановкой сферических линз ±0,25 дптр перед хуже видящим глазом. Мышечное равновесие необходимо исследовать при неудовлетворенности пациента подобранными очками (т. е. на 4-м этапе обследования). Необходимость в исследовании изейко-нии возникает крайне редко-только при коррекции анизометропии высокой степени. При отсутствии прибора РРД-1 рекомендуется последовательная бинокулярная проба: пациент с подобранными линзами наблюдает самые мелкие различимые им оптотипы; проводящий исследование поочередно прикрывает щитком то правый, то левый глаз пациента. Если пациент замечает разницу в четкости знаков, то исследующий добавляет +0,25 дптр или —0,25 дптр перед хуже видящим глазом. Эту процедуру продолжают до уравнения четкости видения обоими глазами. Проба удается в случае одинаковой остроты зрения обоих глаз (отсутствия амблиопии) и при разнице их рефракции не более 2,0 дптр. Перед выпиской очков пациенту рекомендуется поносить подобранные линзы в пробной оправе в течение 10—15 мин. Если пациент плохо переносит коррекцию, то необходимо прежде всего уменьшить разницу в силе сфер двух глаз за счет уменьшения силы линзы на худшем глазу. Если это не помогает, то снижают силу цилиндров на обоих глазах, а если и этого недостаточно, то уменьшают силу сфер. При этом добиваются чувства комфорта за счет некоторого снижения остроты зрения. Подбор очков или добавочных линз для близи. Подбор отдельных линз для близи бывает необходим при пресбиопии, а также при недостаточности аккомодации в молодом возрасте. Последняя особенно часто сопровождает начальную миопию у детей и подростков. Подбор проводят при двух открытых глазах. В гнезда пробной оправы вставляют линзы, подобранные для дали, и добавляют одинаковые для обоих глаз положительные сферические линзы. Пациент читает текст № 4 таблицы для определения остроты зрения вблизи, находящейся в 33 см перед его глазами. Лучше всего для этого использовать прибор ПОЗБ-1 или другой прибор для определения зрения вблизи. Выбирают линзы, с которыми чтение текста наиболее удобно. Такой строго обоснованной методики, как при подборе линз для дали, для подбора очков для близи не существует. Есть несколько способов выбора оптимальной коррекции. Дуохромный тест — выбирают линзы, дающие равную четкость знаков на красном и на зеленом фоне (на расстоянии 33 см). Тест по запасу расстояний — определяют такие линзы, с которыми чтение удается без затруднений с расстояния 33 ± 7 см, а после 60 лет — с расстояния 33 ± 5 см, очки при этом устанавливают глаза к середине «зоны комфорта». Тест по запасу относительной аккомодации — определяют самую слабую положительную линзу, с которой возможно чтение текста, затем добавляют к ней +1,5 дптр, а у лиц старше 55 лет — +1,0 дптр. 144 При пресбиопии «компасом» служит также возраст обследуемого. Ориентировочно сила добавочных линз равна возрасту пациента минус 30, поделенному на 10:
где Д — сила добавочных линз, дптр; А— возраст пациента, годы (при возрасте старше 60 лет А принимается за 60. При ослаблении аккомодации невозрастной природы сила добавочных линз определяется степенью этого ослабления, т. е. уровнем запаса относительной аккомодации. Обычно она колеблется от 1,5 до 3,0 дптр. Следует иметь в виду, что если абсолютная острота зрения не снижена и чтение возможно на нормальном расстоянии (33 см), то сила добавочных линз не должна превышать 3,0 дптр. После определения силы линз для дали, а если необходимо то и для близи, измеряют межзрачковое расстояние и выписывают очки. Мы не описываем здесь технологию подбора муль-тифокальных очков (т. е. с линзами прогрессивного действия). Для него требуются специальные наборы этих линз и прибор для измерения конвергенции при смене направления взора. Правила выписывания корригирующих очков.Эффективность оптической коррекции нарушений зрения при аметропии во многом зависит не только от правильного подбора очков, но и от точности их изготовления. Чтобы избежать возможных ошибок при выписывании рецептов и изготовлении очков, врачи и оптики должны придерживаться единой системы обозначений средств оптической коррекции. Приводим основные правила составления рецептов на корригирующие очки разных видов. Общие правила. В рецепте на очки приводятся следующие обязательные сведения: 1) дата выписки; 2) фамилия пациента (если ему меньше 14 лет, то указывается возраст); 3) фамилия врача; 4) параметры очковых линз, сначала для правого, затем для левого глаза;
5) расстояние между оптическими центрами очко- вых линз; 6) назначение очков (для дали, для постоянного Помимо этого, рецепт на очки может содержать следующие сведения: основные параметры лица пациента, необходимые для выбора оправы; необходимость децеитрации очковых линз; другие особенности, относящиеся к линзам или оправе. Для измерения расстояния между центрами зрачков существуют специальные приборы. На рис. 97 изображен измеритель расстояния между центрами зрачков (ИРГ-65). Порядок работы с ним следующий. Прибор располагают так, чтобы рукоятки перемещения индексов были обращены вниз. Прикладывают прибор носовым упором к переносице пациента и просят его смотреть на фиксационную марку. При этом исследующий видит оба глаза пациента и находящиеся перед ним шкалы и индексы. При помощи рукояток, расположенных на нижней стороне корпуса, исследующий производит поочередно установку индексов так, чтобы они разделяли зрачки глаз пополам, и по шкале определяет межзрачковое расстояние. При отсутствии прибора ИРГ-65 расстояние между центрами зрачков можно определить с помощью измерительной линейки для подбора очковых оправ или обычной линейки. Врач находится на расстоянии 30—35 см от лица пациента, который смотрит на какой-либо далекий предмет поверх головы врача. Затем врач приставляет линейку к переносице пациента и визирует положение центра зрачка его правого глаза своим левым глазом, а левого глаза —своим правым; по делениям линейки определяет межзрачковое расстояние в очках для дали. Аналогичным образом измеряют межзрачковое расстояние в очках для близи, но при этом пациент смотрит на переносицу врача, который визирует оба зрачка одним глазом. Расчеты показывают, что при межзрачковом расстоянии 60 мм и расстоянии от глаз до объекта 33 см расстояние между центрами линз в очках для близи должно быть на 5 мм меньше, чем в очках для дали. Именно эта разница учитывается в заготовках спеченных бифокальных линз: центр нижнего сегмента линзы для каждого глаза смещен на 2,5 мм в сторону носа по отношению к центру основной линзы. Правила выписывания очковых линз. Как указывалось в гл. 4, очковые линзы могут быть одно- и многофокальными. Каждый из этих видов линз может включать следующие оптические элементы: сферический, астигматический, призматический, эйконический*. Кроме того, очковые линзы могут быть светозащитными с различным коэффициентом пропускания. Далее приведены правила выписывания однофо-кальных линз. Сферические (стигматические) линзы выписывают следующим образом: после обозначения sph (или по-русски — «сфера») указывают знак «+» для собирающих и знак «—-» для рассеивающих линз и затем силу линзы в диоптриях (D). Силу линзы обозначают в виде десятичной дроби, при целом числе диоптрий после запятой ставят 0. Например:
При выписке астигматических линз после числа, указывающего силу сферического элемента, ставят запятую, затем символ су! (или по-русски — «цилиндр») и указывают знак и силу цилиндрического элемента в диоптриях, а также положение его оси (недеятельного сечения) по международной шкале ТАБО. Например:
* Как уже говорилось, эйконический элемент для коррекции анизейконии практически не применяется; эйконическим действием пользуются лишь при коррекции слабовидения. Вместо запятой иногда ставят знак сочетания (о), напоминающий знак равенства, но с выпуклыми полосками. Например:
В последнее время символ D часто опускают. Например: За рубежом обозначение сфероцилиндрических комбинаций, как правило, упрощено: вначале ставят знак и силу сферической линзы с двумя цифрами после запятой, затем знак и силу цилиндрической линзы, вместо слова ось (ах) — знак умножения — х. Приведенная выше В случае отсутствия цилиндрической линзы приводят только первое число, при отсутствии сферической линзы вместо первого числа ставят 0,00. В наших рецептах при отсутствии сферического элемента его обозначение разрешается опускать. Например, вместо sph 0,0 су! +1,0 D ах 10° разрешается писать cyl +1,0 D ах 10°. Положение оси корригирующей цилиндрической линзы следует обозначать на схеме ТАБО стрелкой. При сложном астигматизме следует выписывать сферу и цилиндр одного знака, при смешанном астигматизме — противоположного знака. Не разрешается выписывать комбинацию из двух цилиндрических элементов в одной линзе. Если подбор очков проводился цилиндром одного знака, а выписать нужно цилиндр другого знака (например, если при сложном гиперметропическом астигматизме пробный подбор проводится с отрицательными цилиндрами), то следует произвести транспозицию*. При этом цилиндр одного знака заменяют на комбинацию сферы того же знака с цилиндром противоположного знака с осью, расположенной под углом 90° относительно первоначальной оси цилиндра. * Транспозицией называется перевод прописи линзы с одним знаком цилиндрической линзы в пропись ее с противоположным знаком. Правила транспозиции следующие: знак цилиндра меняют на противоположный, направление оси меняют на перпендикулярное (т. е. следует отнять или прибавить 90°), знак сферы меняют на противоположный, а сила ее равняется алгебраической сумме сферы и цилиндра в первоначальной записи. Примеры.
ГОСТ 23265—78 «Линзы очковые» для оптического производства и службы медицинского снабжения предусматривает другую систему обозначения рефракции астигматических линз. Она не рекомендуется для рецептов на очки, однако врачи-офтальмологи и опто-метристы должны знать ее чтобы проверить, правильно ли изготовлены очки. По этой системе для характеристики астигматической линзы указывают три ее параметра в следующем порядке: 1) задняя вершинная рефракция меньше преломляющего сечения (для положительных линз — меньшая по абсолютному значению, для отрицательных линз — соответственно большая); 2) задняя вершинная рефракция больше преломляющего сечения; 3) направление главного сечения с наименьшей Примеры перевода системы сфера — цилиндр в систему ГОСТ 23265—78 даны в табл. 9. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|







 пропись выглядит так:
пропись выглядит так: