|
|
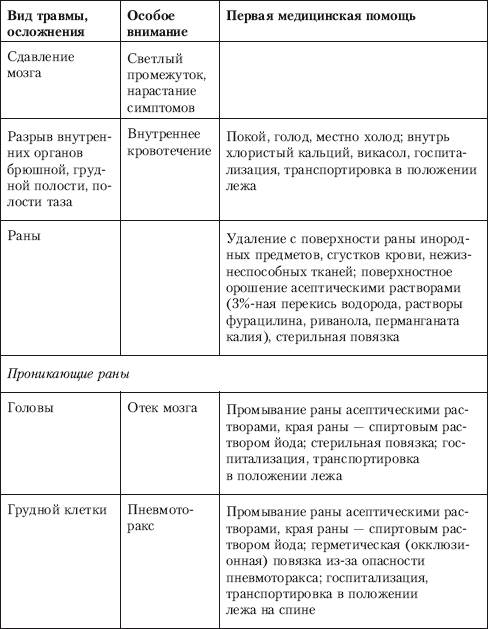
Первая медицинская помощь при механической травмеКомплекс первой медицинской помощи (ПМП) при механической травме включает в себя три вида последовательных мероприятий: 1. Немедленное прекращение воздействий повреждающего фактора. 2. Непосредственное проведение медицинских манипуляций. 3. Эвакуация пострадавшего в лечебное учреждение при соблюдении правил транспортировки. К механической травмеотносятся повреждения закрытого и открытого характера в зависимости от целостности кожного покрова и слизистых оболочек, имеющие де–факто повреждение либо только мягких тканей (внутренние органы, мышцы, связки, сухожилия, кожа, капсулы суставов), либо костной ткани – переломы (закрытые и отрытые). К закрытым травмам мягких тканей опорно–двигательного аппарата относятся ушибы, растяжения, разрывы, вывихи, синдром длительного сдавливания. К закрытым травмам внутренних органов – сотрясения, ушибы, сдавления, разрывы. Открытые раны классифицируются в зависимости от вида ранящего предмета и подразделяются на проникающие и непроникающие в зависимости от вероятности проникновения ранящего предмета в полости человека с угрозой повреждения внутренних органов и последующих осложнений (кровотечение, присоединение инфекционного заболевания и т. д.). Механическая травма имеет ряд общих признаков, к которым относятся боль, отек, нарушение функции, а также ряд характерных для каждого вида травмы симптомов. Ушибы – результат удара тупым предметом или падения на тупой предмет. Возникают разрывы кровеносных и лимфатических сосудов – отсюда выраженный отек. Растяжения и разрывы связок, сухожилий, мышц объединяются под общим названием «повреждения» и различаются степенью морфоанатомических проявлений. При разрывах пальпаторно (ощупывание) и визуально определяется дефект ткани. При вывихах типичным является вынужденное характерное положение конечности, деформация в области сустава, отсутствие активных движений в суставе, изменение оси и длины вывихнутой конечности, иногда проявляется симптом «клавиши» (пружинисто–возвратное действие в суставе). Синдром длительного сдавливания – результат многочасового (4, 6, 8 и более) воздействия тяжести в виде земли, породы, обломков зданий и т. д. на обширные участки тела, обладающие большой мышечной массой (главным образом конечности). Различают легкую степень – сдавливание до 4 ч, среднюю – до 6 ч, тяжелую – до 8 ч, крайне тяжелую – более 8 ч при сдавливании двух конечностей. Синдром развивается после освобождения из завала и проявляется в развитии травматического токсикоза, причиной которого является попадание в кровяное русло токсических продуктов распада подверженных ишемии и кислородному голоданию клеток и тканей. Развивается сильный отек, на коже образуются пузыри с кровянистым содержимым. Больной впадает в травматический шок. Продукты распада, поступившие в кровь, на 3–4–й день приводят к почечной недостаточности. Раны характеризуются специфическими признаками в виде зияния (расхождения краев) и раневого канала (полости в тканях от проникновения ранящего предмета). Травматические переломы костей возникают под воздействием механического фактора и проявляются в полном нарушении целостности кости. К абсолютным признакам переломов относятся укорочение конечности, деформация в месте травмы, ненормальная подвижность в месте травмы, костный хруст (крепитация) при ощупывании места перелома, усиление болей при нагрузке на конечности по оси. Повреждения внутренних органов при механической травме актуальны прежде всего в отношении жизненно важных полостных органов, таких как головной мозг, легкие, средостение, печень, селезенка, поджелудочная железа, желудочно–кишечный тракт, мочевой пузырь, почки. К закрытым повреждениям головного мозга относятся сотрясение, ушиб, сдавление. Эти травмы возникают в результате удара по голове либо головой о твердые предметы. Для сотрясения характерны кратковременная потеря сознания, тошнота, рвота, утрата памяти о предшествующих событиях, головная боль, головокружение, шум в голове, неустойчивая походка. Указанные явления обратимы. Ушиб головного мозга – более тяжелая, чем сотрясение, травма, так как возникают анатомические изменения в мозгу. Общемозговые симптомы более выражены (длительная потеря сознания, многократная рвота, нарушения дыхания, брадикардия, расширение зрачков, нарушение их реакции на свет). Появляются очаговые симптомы нарушения мимики, зрения, речи, чувствительности различных участков тела. Сдавление головного мозга развивается вследствие давления на мозг костных обломков при переломе черепа, давления при внутричерепных кровотечениях или травматическом отеке мозга. Для этой травмы характерно наличие бессимптомного светлого промежутка времени (иногда продолжительностью несколько часов), затем нарастают общемозговые и очаговые признаки аналогичные наблюдающимся при ушибе мозга. Повреждения других полостных органов представляют опасность, в первую очередь, с точки зрения внутреннего кровотечения, пневмоторакса, быстро развивающихся инфекционных осложнений (табл. 5.1). Таблица 5.1 Первая медицинская помощь при механической травме
Первую медицинскую помощь при механических травмах можно условно разделить на мероприятия по специфическому лечению самой травмы и борьбу с травматическими осложнениями – кровотечениями, шоком, сопутствующим повреждением жизненно важных органов, возможным присоединением инфекционного начала (раневая инфекция). Общие принципы ПМП при механической травме (в порядке актуальности): 1. Временная остановка кровотечений (возвышенное положение конечности, максимальное сгибание конечности в суставе, давящая повязка на кровоточащую рану, наложение жгута, широкое использование холода). 2. Борьба с травматическим шоком (обезболивающие средства, покой, согревание, лечение основного заболевания). 3. Иммобилизация поврежденной конечности, части тела с использованием разнообразных фиксирующих повязок: бинт, косынка, шина (стандартная или из подручного материала). 4. Профилактика инфекционных осложнений (применение правил асептики и антисептики, введение антибиотиков). 5. Специфические методы помощи при конкретной травме.
Температурная травма Температурная травмаподразделяется на ожоги и отморожения, когда речь идет о непосредственном воздействии высоких (более +45 °C) и низких (как правило, ниже 0 °C) температур на кожные покровы, а также перегревания (тепловой удар) и переохлаждения, когда наблюдается нарушение теплового баланса организма под влиянием неблагоприятных внешних температурных условий. Ожоги Тяжесть ожогов определяется площадью, а также глубиной и характером поражения. При ожогах II степени и глубже с площадью поражения больше 50 % поверхности тела возникает серьезная угроза для жизни пострадавшего. Глубина поражения имеет четыре степени: ♦ I степень – покраснение и отек кожи, острая боль. ♦ II степень – покраснение и отек кожи, образование пузырей за счет расслоения либо отслоения эпидермиса, заполненных желтоватой жидкостью. ♦ III степень – появление пузырей с желеобразным содержимым, часть пузырей разрушена, омертвение эпидермиса и дермы с образованием темно–красного или темно–коричневого струпа. При третьей степени «а» дермальный слой кожи погибает частично, при третьей степени «б» – полностью. ♦ IV степень – поражаются полностью кожа и глубжележащие ткани (клетчатка, мышцы, сосуды, нервы, кости). Часто наблюдается обугливание. Площадь ожогов определяется по правилу ладони, поверхность которой составляет 1 % от поверхности тела. Обширные ожоги сопровождаются рядом тяжелых осложнений: ♦ болевым шоком; ♦ потерей плазмы крови через ожоговую поверхность и вместе с ней белков, солей, что ведет к обезвоживанию организма и сгущению крови; ♦ интоксикацией организма продуктами теплового распада тканей на обожженной поверхности; ♦ присоединением гноеродной инфекции, что в последующем значительно осложняет заживление ожогов. Первая медицинская помощь при ожогах основана на возможности быстрой ликвидации воздействия самого теплового фактора и борьбе с осложнениями. Для этого пострадавшего необходимо быстро удалить из зоны поражения, затем потушить горящую одежду при помощи большого куска плотной ткани, струи воды, песка, земли, снега. Пострадавший может потушить огонь, перекатываясь по земле. После прекращения горения с пораженных участков тела больного одежду снимают или срезают, прилипшие участки одежды не обрывают, а обрезают по краям ожога и оставляют. Немедленно приступают к охлаждению ожоговой поверхности, чтобы предотвратить разрушающее действие тепла. Охлаждение осуществляется с использованием холода любыми доступными в конкретной ситуации способами (проточная вода, пузыри с водой, льдом, снегом, инеем), ожоговые пузыри не вскрывают, не прокалывают. На ожоговую поверхность накладывают асептическую повязку. При ожоге конечностей проводят иммобилизацию. Пострадавшему назначают болеутоляющие средства (анальгин, цитрамон, аспирин, при наличии – промедол), допустим алкоголь в дозе 50–75 мл. Обожженного следует напоить большим количеством жидкости – чаем, минеральной водой, соком, простой водой, приготовленным раствором – 2/з чайной ложки соды и чайная ложка поваренной соли на литр воды. Больному необходимо обеспечить максимальный покой, при ознобе – тщательно укутать. Тепловой удар Тепловой удар – следствие нарушения терморегуляции в организме. Заболевание проявляется после продолжительного (несколько часов) пребывания в атмосфере теплой и влажной погоды, после тяжелой физической нагрузки при высокой температуре, после длительного (4–8 ч) воздействия прямых солнечных лучей на голову или обнаженное тело. Симптомы: повышение температуры тела, озноб, разбитость, головная боль, головокружение, покраснение кожи, учащение пульса и дыхания, тошнота, обильное потоотделение. Дальнейшее ухудшение состояния может проявиться в возрастании температуры тела до 40 °C, ослабленном поверхностном дыхании, резком учащении пульса слабого наполнения, судорогах, потере сознания. Первая медицинская помощь заключается прежде всего в прекращении воздействия теплового фактора (нужно переместить больного в тень, прохладное помещение), в охлаждении тела (прежде всего головы) холодными компрессами, льдом, обливании водой, влажном обертывании, обдувании тела потоком воздуха, холодном питье. Показан покой, положение тела – лежа с приподнятой головой либо сидя. Для стимуляции сердечно–сосудистой деятельности при слабом пульсе и падении артериального давления дают охлажденные кофе, чай. Отморожения Отморожение наступает при продолжительном воздействии холода при температурах ниже 0 °C. Отморожению способствуют тесная, сырая обувь, длительное неподвижное положение, вынужденное декретируемое пребывание на морозе (лыжный поход, альпинизм, экстремальные ситуации), неконтролируемое пребывание на морозе (девиантные состояния – алкогольное опьянение, наркомания). Отморожения имеют четыре степени тяжести. Однако установить степень отморожения можно лишь по истечении скрытого (дореактивного) периода. Все степени отморожения в скрытом периоде (12–14 ч) выглядят одинаково – бледность кожных покровов (сужение сосудов) и снижение чувствительности. Картина отморожения в реактивном периоде внешне схожа с ожогами. Первая медицинская помощь заключается в прекращении воздействия холода и восстановлении кровообращения. При пребывании на воздухе и невозможности укрыться от холода отмороженное место защищают теплой материей, шарфом, шерстяным свитером, теплыми перчатками, носками или повязкой с ватными прокладками. В теплом помещении согревают отмороженные участки тела в течение 4060 мин в емкости с водой, температура которой повышается от 20 до 40 °C. Одновременно проводят массаж круговыми движениями. После отогревания пораженные участки смазывают спиртовой настойкой йода, накладывают сухой или полуспиртовой компресс и забинтовывают. Дают горячий чай, кофе, молоко, теплую пищу, алкоголь, тепло укутывают. Если отморожение неглубокое и нет условий для ванны, можно ограничиться круговым массажем с использованием мягкой шерсти до восстановления кровообращения. Ни в коем случае нельзя растирать снегом. Переохлаждение организма Переохлаждение наступает в результате длительного пребывания человека в условиях холода, когда теплоотдача во внешнюю среду больше теплопродукции в организме. Переохлаждению способствует плохая одежда, мокрая одежда, ветер, холод, гиподинамия, алкогольное опьянение. Особенно опасно переохлаждение в воде с низкой температурой, так как вода обладает гораздо большей теплопроводностью, чем воздух (табл. 5.2). Прогрессирующее переохлаждение ведет к снижению температуры тела, которое по достижении 30–28 °C может приобрести неуправляемый характер. При температуре тела около 28 °C человек теряет сознание, при температуре 24–20 °C происходит остановка сердца. Первая медицинская помощь направлена на согревание тела человека, для чего используются разнообразные методы. При наличии условий помещают человека в ванну с температурой воды 36–37 °C на 1–1,5 ч либо обкладывают его грелками с горячей водой, электропледами, размещают рядом с источником тепла. После отогревания рекомендуется горячий чай, кофе, алкоголь. Важно помнить, что прием пищи, чай, кофе до или во время отогревания не рекомендуется. Алкоголь можно применять также после согревания, если человек остается в тепле и в последующем не окажется в условиях холода. В случае, если в помещении нет источников тепла, следует сменить мокрую одежду, либо надеть дополнительную сухую одежду, либо использовать тепло другого человека путем плотного контакта с телом пострадавшего с применением общего теплоизолирующего покрытия (одеяла, матрасы, теплая сухая одежда). Таблица 5.2 Переносимость холодной воды организмом (одежда повседневная)
Утопление По виду и причинам различают следующие виды утопления: истинное («мокрое» – синий тип), асфиксическое («сухое» – бледный тип) и синкопальное. При несчастных случаях может наступить смерть в воде, не связанная с утоплением (травма, инфаркт миокарда, нарушение мозгового кровообращения, криошок). Истинное утоплениесоставляет 85–95 % от всех несчастных случаев на воде. Тонущий не сразу погружается в воду, а пытается удержаться на ее поверхности. При вдохе он заглатывает большое количество воды, которая заполняет желудок и попадает в дыхательные пути. Происходит аспирация больших количеств воды, жидкость поступает в легкие, а затем в кровь. В результате этого возникают нарушения газообмена и водно–солевого баланса. Развивается кислородное голодание – гипоксия, что обусловливает цианоз кожи. При утоплении в пресной воде характерными являются гемолиз и резкая артериальная гипоксемия. После извлечения пострадавшего из воды и оказания ему первой помощи нередко развивается отек легких с выделением из дыхательных путей кровавой пены. При утоплении в морской воде, которая гипертонична по отношению к плазме крови, возникают выход жидкости и белка в просвет альвеол, сгущение крови и быстрое развитие отека легких с выделением из дыхательных путей белой стойкой «пушистой» пены. Асфиксическое утоплениехарактеризуется стойким рефлекторным ларингоспазмом, в результате чего аспирации воды не происходит, а наступает асфиксия. Асфиксическое утопление возникает чаще у женщин и детей, а также при попадании пострадавшего в сильно загрязненную, хлорированную воду, содержащую химические примеси или другие взвешенные частицы. При синкопальном утоплениисмерть пострадавшего наступает от первичной рефлекторной остановки сердца и дыхания вследствие попадания даже небольших количеств воды в верхние дыхательные пути на фоне резкого периферического сосудистого спазма. При этом характерно первоначальное наступление клинической смерти, продолжительность которой несколько дольше, чем при других видах утопления, а при утоплении в ледяной воде увеличивается в 2–3 раза, так как гипетермия защищает головной мозг от гипоксии. Причиной утопления может явиться и ледяной (крио) шок; связанный с резким перепадом температур. При погружении в холодную воду в результате воздействия на терморецепторы кожи низких температур возможны генерализованный спазм, ишемия мозга и рефлекторная остановка сердца. Кроме того, пребывание в холодной воде может привести к утоплению и без развития криошока, вследствие переохлаждения организма. Температура воды ниже +20 °C вызывает интенсивную отдачу тепла и снижение температуры тела. При температуре воды от +4 до +6 °C человек уже через 15 мин теряет двигательную активность из–за окоченения и судорожного сокращения мышц. Снижение температуры тела до +30 °C и ниже сопровождается потерей сознания и угасанием всех жизненных функций организма. Нередко остановка кровообращения во время пребывания человека в воде может наступить от причин, не связанных с попаданием воды в его дыхательные пути. Это может произойти в результате инфаркта миокарда, тяжелой травмы, полученной при нырянии, эпилептического припадка и т. д. При потере сознания следует проводить искусственную вентиляцию легких (ИВЛ) способом «изо рта в нос». Начинать ее желательно в воде, однако выполнить эти приемы может только хорошо подготовленный физически сильный спасатель. ИВЛ в этом случае проводят следующим образом: спасатель подводит свою правую руку под правую руку пострадавшего, находясь за его спиной и сбоку. Своей правой ладонью спасатель закрывает рот пострадавшего, одновременно подтягивая вверх и вперед его подбородок. Вдувание воздуха проводят в носовые ходы утонувшего. После извлечения пострадавшего на катер, спасательную лодку или берег необходимо продолжить ИВЛ. При отсутствии пульса на сонных артериях следует немедленно начать непрямой массаж сердца. Не следует терять драгоценное время на попытки удалить воду из нижних отделов дыхательных путей. При истинном утоплении для предупреждения повторной аспирации показано удаление воды из желудка. Для этого пострадавшего укладывают животом на бедро согнутой в коленном суставе ноги спасателя и, надавливая на надчревную область, эвакуируют содержимое из желудка. Указанный прием следует проводить с максимальной быстротой (10–15 с), после чего пострадавшего поворачивают на спину. Полость рта очищают пальцем, обернутым платком или марлей. Если наступил спазм жевательных мышц, следует надавить пальцами на углы нижней челюсти. Появление у пострадавшего отдельных дыхательных движений, как правило, не свидетельствует о восстановлении полноценного дыхания, и ИВЛ необходимо продолжать.
Реанимация Реанимация– комплекс мер по восстановлению утраченных или угасающих функций жизненно важных органов и систем (дыхание и сердечно–сосудистая деятельность) при терминальных состояниях – предагонии, агонии, клинической смерти. По мере ухудшения состояния постепенно ослабевают и угасают признаки деятельности ведущих систем организма (пульс, артериальное давление, рефлексы) вплоть до полного их исчезновения при клинической смерти. Продолжительность клинической смерти – 4–6 мин, затем в мозге наступают необратимые изменения. Причины терминальных состояний, как правило, – электротравмы, утопление, шок, ранения сердца, инфаркт миокарда. Последовательность проведения реанимации: ♦ прекратите действие повреждающего фактора; ♦ уложите больного на спину на твердое несгибаемое ложе, под плечи подложите валик; ♦ нанесите предсердный удар в область средней трети кулаком; ♦ одновременно после 2–3 вдохов приступите к непрямому массажу сердца путем ритмичного надавливания ладонными поверхностями двух сложенных одна кисть над другой выпрямленных рук в точке, расположенной на границе между средней и нижней третью грудины, с амплитудой до 5 см, используя вес тела; ♦ начните искусственную вентиляцию легких с частотой 15 вдохов в минуту методом «рот ко рту», «рот к носу» (если поступление воздуха через рот невозможно). Соотношение между искусственной вентиляцией легких и массажем сердца по числу движений 1:5, если реанимацию проводят двое спасателей, и 2:15 – если один. Эффективность реанимации увеличивается, если ее проводить в первые 2–2,5 мин после наступления клинической смерти, а также использовать ряд дополнительных приемов – постоянное давление кулаком в области пупка и поднятие нижних конечностей выше туловища. При утоплении перед реанимацией очень быстро удаляют воду из легких, размещая больного животом на согнутое колено оказывающего помощь.

Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2026 stydopedia.ru Все материалы защищены законодательством РФ.
|