|
|
Сердечно-сосудистая системаНервная система В первые месяцы беременности наблюдается понижение возбудимости коры головного мозга, что приводит к повышению рефлекторной деятельности подкорковых центров, а также спинного мозга. В последующем возбудимость коры головного мозга повышается и остается повышенной до конца беременности. К моменту родов возбудимость коры головного мозга резко понижается, что сопровождается повышением возбудимости спинного мозга. Как следствие, происходит усиление спинномозговых рефлексов, повышение нервно-рефлекторной и мышечной возбудимости матки, необходимые для начала родовой деятельности. Изменяется тонус вегетативной нервной системы, в связи с чем у беременных нередко наблюдаются сонливость, плаксивость, повышенная раздражительность, иногда головокружения и другие расстройства. Эти нарушения обычно присущи раннему периоду беременности и впоследствии постепенно исчезают. Железы внутренней секреции. Эндокринные изменения.С началом беременности яичники несколько увеличиваются, овуляция в них прекращается; в одном из яичников функционирует желтое тело. Выделяемые им гормоны (прогестерон, в меньшей степени эстрогены) способствуют созданию условий для развития беременности. Желтое тело подвергается обратному развитию после 3-4 мес беременности в связи со становлением гормональной функции плаценты, после этого функция желтого тела несущественна. In vivo хирургическое удаление желтого тела до 7 нед беременности приводит к быстрому снижению уровня прогестерона и выкидышу, после этого срока возможно сохранение беременности. Желтым телом также продуцируется другой полипептидный гормон - релаксин, ингибирующий активность миометрия; после прекращения функции желтого тела релаксин синтезируется в плаценте. Плацентаявляется органом, объединяющим функциональные системы матери и плода. Она выполняет следующие основные функции: ■ дыхательная; ■ трофическая; ■ барьерная; ■ выделительная; ■ секреторная; ■ иммунологическая. Дыхательная функция обеспечивает транспорт от матери к плоду кислорода и выделение в обратном направлении углекислоты. Обмен газов совершается по законам простой диффузии. Плацента содержит ферменты, участвующие в окислительно-восстановительных процессах, расщеплении и синтезе белков, жиров и углеводов, необходимых для развития плода. Обладая ограниченной проницаемостью, плацента способна защищать организм плода от неблагоприятного действия многих факторов, попавших в организм матери (токсические продукты, микроорганизмы, лекарственные вещества и др.). Однако в отношении некоторых факторов барьерные функции плаценты недостаточны, вследствие чего имеет место прямое воздействие на эмбрион и плод. Выделительная функция плаценты состоит в выделении из организма плода продуктов обмена веществ. Плацента является мощной железой внутренней секреции, в которой интенсивно протекают процессы синтеза, секреции и превращения ряда гормонов как стероидной (гестагены и эстрогены), так и белковой природы (хорионический гонадотропин, плацентарный лактоген). Между плацентой и плодом существует функциональная зависимость, которая рассматривается как единая эндокринная система - фетоплацентарная система (ФПС), обладающая в известной степени некоторой автономностью. В стероидо-генезе участвуют плод, плацента и материнский организм, которые дополняют друг друга таким образом, что фетоплацентарная система способна поддерживать синтез всех биологически активных стероидных гормонов. Основным гормоном фетоплацентарной системы является эстриол, называемый протектором беременности. Он составляет 85% от всех эстрогенов при беременности. Главная роль эстриола - регуляция маточно-плацентарного кровообращения, то есть снабжения плода всеми жизненно важными веществами, необходимыми для нормального роста и развития. Эстриол синтезируется в плаценте из дегидроэпиандростерон-сульфата, образующегося в коре надпочечников плода и в меньшей степени в коре надпочечников беременной. 90% эстриола в крови беременной имеет плодовое происхождение и лишь 10% - материнского происхождения. Часть эстриола находится в свободном состоянии в крови беременной и плода, выполняя свою протекторную функцию, часть поступает в печень беременной, где, соединяясь с глюкуроновой кислотой, инактивируется. Инактивиро-ванный эстриол выводится из организма беременной с мочой. При осложненном течении беременности секреция эстриола с мочой может уменьшаться, что ранее использовалось в качестве диагностического признака нарушения развития плода (с появлением более специфичных биофизических методов в этом отпала необходимость). В значительно меньшем количестве, чем эстриол, в ФПС образуются другие эстрогены - эстрон и эстрадиол. Они оказывают многообразное действие на организм беременной: регулируют водно-электролитный обмен, обусловливают задержку натрия, увеличение ОЦК, расширение сосудов и увеличение образования стероидсвязывающих белков плазмы. Эстрогены вызывают рост беременной матки, шейки матки, влагалища, способствуют росту молочных желез, изменяют чувствительность матки к прогестерону, что играет важную роль в развитии родовой деятельности. Механизм взаимодействия между организмом матери, плацентой и плодом описан как «теория плацентарных часов». Начиная с середины беременности, трофобласт способен синтезировать кортиколиберин, стимулирующий гипофиз плода к повышению уровня АКТГ, за счет чего увеличивается синтез надпочечниками плода дегидроэпиандростерона - основного предшественника плацентарных эстрогенов,. Высокий уровень эстрогенов к концу беременности стимулирует образование щелевых контактов между клетками миометрия, способствуя проведению возбуждения и родовой деятельности. Синтез кортиколиберина регулирует содержание эстрогенов по принципу положительной обратной связи. Такой механизм, с помощью которого плацента регулирует свой собственный метаболизм, оказывая влияние на плод, который, в свою очередь, действуя на функцию матки, возможно, запускает роды, получил название плацентарных часов. Этот тонкий механизм мы иногда нарушаем несвоевременной индукцией родов. Вторым важным стероидным гормоном беременности является прогестерон. Концентрация прогестерона в крови с прогрессированием беременности значительно повышается. Гормональная функция желтого тела, синтезирующего прогестерон в I триместре беременности, постепенно переходит к плаценте, уже с 10 нед максимальное количество прогестерона продуцируется трофобластом. 50% прогестерона поступает к плоду, где он метаболизируется и используется для синтеза кортикостероидов в надпочечниках плода. Остальная часть через ряд превращений переходит в эстриол. Прогестерон вызывает изменения в организме матери, способствующие возникновению и развитию беременности. Под его влиянием происходят секреторные процессы, которые необходимы для имплантации и развития плодного яйца. Прогестерон способствует росту половых органов беременной, росту и подготовке молочных желез к лактации. Он является основным гормоном, снижающим сократительную способность миометрия, снижает тонус кишечника и мочеточников, оказывает тормозящее влияние на ЦНС, вызывая характерную для беременных сонливость, утомляемость, нарушение концентрации внимания и, кроме того, способствует увеличению количества жировой ткани за счет гипертрофии жировых клеток (адипоцитов). С мочой выделяется метаболит прогестерона - прегнандиол. Основными белковыми гормонами беременности являются хорионический гонадотропин и плацентарный лактоген. Хорионический гонадотропин (ХГ) - гликопротеид, вырабатывается хорионом еще до образования плаценты. По своим биологическим свойствам сходен с лютеинизирующим гормоном (ЛГ) гипофиза, способствует сохранению функции желтого тела яичника, влияет на развитие надпочечников и гонад плода, воздействует на процессы обмена стероидов в плаценте. ХГ обнаруживается в моче уже на 9-й день после оплодотворения, достигает пика концентрации к 10-11 нед беременности (около 100 000 ед.), а затем его уровень остается постоянно невысоким (10 000-20 000 ед.). В настоящее время ХГ применяется для диагностики ранних сроков беременности и ее нарушений, а также для диагностики болезней трофобласта. Плацентарный лактоген (ПЛ) - полипептидный гормон, по своим химическим и иммунологическим свойствам приближается к гормону роста передней доли гипофиза и пролактину. Он синтезируется в синцитии трофобласта. 90% гормона поступает в кровь беременной, а 10% - в кровь плода и амниотическую жидкость. ПЛ может быть обнаружен в крови с 5 нед беременности. Длительно низкий уровень ПЛ или резкое падение уровня гормона указывают на нарушение состояния плода вплоть до его антенатальной гибели. ПЛ влияет на процессы обмена веществ, которые направлены на обеспечение роста и развития плода. ПЛ обладает анаболическим эффектом, задерживает в организме азот, калий, фосфор, кальций; оказывает диабетогенное действие. ПЛ, благодаря своему антиинсулиновому действию приводит к усилению глюконеоге-неза в печени, снижению толерантности организма к глюкозе, усилению липоли-за. ПЛ играет важную роль в созревании и развитии молочных желез во время беременности и в их подготовке к лактации. Кроме того, ПЛ, подобно пролакти-ну, поддерживает работу желтого тела яичников во время беременности, способствует повышению секреции желтым телом прогестерона. Плацента продуцирует ряд других белково-пептидных гормонов, таких как меланоцитостимулирующий гормон, релаксин, вазопрессин, окситоцин. Релаксин сходен с инсулином и инсулиноподобным фактором роста, секретируется желтым телом беременности, плацентой и decidua parietalis. В I триместре является стимулятором синтеза хорионического гонадотропина. Кроме этого, релаксин выполняет функции релаксации матки, укорочения и размягчения шейки матки, регуляции маточно-плацентарного кровотока, размягчения сочленений таза. Клиническое применение нашли методы исследования специфических протеинов беременности, так как они вырабатываются непосредственно в трофобласте плаценты и отражают функциональное состояние фетоплацентарной системы. Эмбриоспецифическим белком является α-фетопротеин (АФП), который синтезируется преимущественно эмбриональными клетками и в желточном мешке. У зародышей синтез АФП начинается одновременно с эмбриональным кроветворением и концентрация его в плазме крови возрастает, начиная с 6-7 нед беременности, достигая пика в 14 нед. В клинической практике определение АФП проводят для пренатальной диагностики аномалий развития нервной системы и желудочно-кишечного тракта у плода. Плацента выполняет важные функции иммунологической защиты плода. Одним из важных компонентов этой системы является слой фибриноида, находящегося на поверхности ворсин и препятствующего непосредственному контакту тканей плода и матери. Иммуносупрессивным действием обладают некоторые вещества, находящиеся на поверхности плаценты в высоких концентрациях (ХГ, прогестерон, стероидные гормоны). Эту же роль выполняют некоторые белки плода и плаценты (α-фетопротеин, трофобластический β1-гликопротеид и др.). Плацента выполняет важную роль в транспорте иммуноглобулинов. Из 5 классов иммуноглобулинов трансплацентарный переход возможен только для IgG. Передача иммуноглобулинов в системе мать-плод начинается только после 12 недель беременности и имеет важное биологическое значение. Гипофиз.Передняя доля гипофиза во время беременности увеличивается в размере в 2-3 раза вследствие размножения и гипертрофии клеток, вырабатывающих гормоны: ■ пролактин, способствующий подготовке молочных желез к лактации, к концу беременности его концентрация увеличивается в 10 и более раз, синтезируется также плацентой и обнаруживается в околоплодных водах (функция пролак-тина амниотической жидкости пока точно неизвестна, показано, что он способствует созреванию легких плода); ■ тиреотропный гормон, приводящий к увеличению продукции тироксина и уси- лению активности щитовидной железы, что необходимо для правильного развития плода; ■ адренокортикотропный гормон, способствующий нарастанию гормональной активности надпочечников; ■ гормон роста, влияющий на процессы роста матки и других органов половой системы, который может вызывать преходящие акромегалоидные черты (уве- личение конечностей, нижней челюсти, надбровных дуг) у некоторых беременных, исчезающие после родов. Резко снижается образование и выделение гонадотропных гормонов гипофиза (лютеинизирующего и фолликулостимулирующего), что вызывает снижение гор-монообразования в яичниках и прекращение роста и развития фолликулов. При беременности усиливается образование супраоптическим и паравентри-кулярными ядрами гипоталамуса окситоцина и вазопрессина. Окситоцин обладает специфическим тономоторным действием на миометрий. Накопление и действие окситоцина находится в прямой зависимости от накопления эстрогенов и серотонина плаценты, которые блокируют окситоциназу - фермент, инактиви-рующий окситоцин в крови беременной. Надпочечникипри беременности подвергаются значительным изменениям. Усиливается образование: ■ глюкокортикоидов, регулирующих углеводный и белковый обмен; ■ минералокортикоидов, регулирующих минеральный обмен; ■ эстрогенов, прогестерона и андрогенов в коре надпочечников. Повышение концентрации кортикостероидов при беременности не вызывает выраженных клинических проявлений гиперкортицизма, что объясняется одновременным увеличением концентрации в плазме связывающего глобулина - транскортина. Повышенная функция коры надпочечников матери способствует доставке растущему плоду необходимых количеств питательных веществ, солей и гормонов, которые сам эмбрион еще не в состоянии вырабатывать. С деятельностью надпочечников связано увеличение в крови холестерина и других липидов. При беременности усиливается также секреция инсулина, что определяется физиологическими потребностями организма, а также влиянием плацентарного лактогена. Щитовидная железаво время беременности увеличивается у 35-40% женщин за счет гиперплазии, увеличения числа фолликулов и содержания в них коллоида. ХГ оказывает действие на щитовидную железу, аналогичное действию ти-реотропного гормона (ТТГ). В первые месяцы беременности нередко отмечается некоторое повышение функции щитовидной железы, возрастание содержания в крови йода, связанного с белком, но без явлений гипертиреоза. Во второй половине беременности признаков повышения функции щитовидной железы не наблюдается. В околощитовидных железах нередко возникает склонность к гипофункции. В таких случаях возможны нарушения обмена кальция, ведущие к спастическим явлениям (судороги в икроножных мышцах и др.). Иммунная система При нормальной беременности материнская иммунная система не отторгает фетоплацентарный комплекс, хотя он имеет аллоантигены отцовского происхождения, иммунологически отличающиеся от материнских антигенов. Существование аллогенного плода обеспечивается развитием метаболической иммуносупрес-сии в организме беременной, отмечается угнетение клеточного и, в меньшей степени, гуморального иммунитета. При беременности возникает уникально новое равновесное состояние между специфическим и неспецифическим иммунитетом матери, при котором центральной клеткой иммунологической адаптации матери становится не лимфоцит, а моноцит. Именно факторы естественного иммунитета направляют специфический иммунный ответ по Th1 (клеточному, воспалительному) или Th2 (гуморальному, иммунному) пути. С ранних сроков беременности происходит увеличение количества моноцитов и гранулоцитов в крови матери, увеличивается поглотительная активность макрофагов. Эти моноциты секретируют большое количество цитокинов, в том числе ИЛ-12. Также увеличивается концентрация белков комплемента в сыворотке крови (табл. 7.1). Таблица 7.1. Врожденный и приобретенный иммунитет
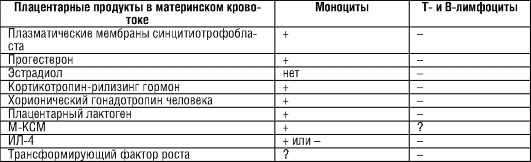
Существует гипотеза, что активация врожденного иммунитета у беременных происходит вследствие поступления в кровоток ряда растворимых плацентарных продуктов, обладающих супрессивным действием на лимфоциты и активирующим - на моноциты (табл. 7.2). Таблица 7.2. Влияние плацентарных факторов на активность клеток иммунной системы
Обмен веществ • Повышается количество ферментов (фосфатаз, гистаминазы, холинэстеразы) и возрастает активность ферментных систем. • Белковый обмен: содержание белков в сыворотке крови немного снижается за счет аминокислот и альбуминов; в крови появляются специфические белки беременности. • Углеводный обмен: накопление гликогена в клетках печени, мышечной ткани, матке и плаценте. К плоду углеводы переходят в основном в виде глюкозы, необходимой плоду как высокоэнергетический материал и как вещество, обеспечивающее процессы анаэробного гликолиза. Повышение в крови уровня кор-тизола, соматотропного гормона и плацентарного лактогена вызывает компенсаторное увеличение содержания инсулина. Беременность является диабето-генным фактором, при скрытой неполноценности инсулярного аппарата поджелудочной железы или наследственной предрасположенности к сахарному диабету снижается толерантность к глюкозе. • Липидный обмен: в крови повышается количество свободных жирных кислот, холестерина, триглицеридов, липопротеинов, в основном атерогенных (липо-протеинов низкой и очень низкой плотности). К плоду жиры переходят в виде глицерина и жирных кислот. В организме плода эти соединения расходуются на построение тканей; велика роль жировых веществ как энергетического ма- териала. Накопление липидов происходит также в надпочечниках, плаценте и молочных железах. • Минеральный и водный обмен: ■ повышается усвоение фосфора, солей кальция, необходимых для развития нервной системы и скелета плода, а также для синтеза белков в организме беременной; ■ возрастает потребление железа (потребность беременной в железе составляет 4-5 мг в сутки) и других неорганических веществ: калия, натрия, магния, хлора, кобальта, меди и др. ■ замедляется выделение из организма натрия хлорида, что приводит к за- держке воды в организме, необходимой для физиологической гидратации тканей и сочленений костей таза. В регуляции водного обмена при беременности важную роль играют эстрогены, прогестерон, натрийуретический фактор, способствующий увеличению почечного кровотока, скорости гло-мерулярной фильтрации и уменьшению секреции ренина, гормоны коры надпочечников (минералокортикоиды), в частности, альдостерон, дезокси-кортикостерон. ■ увеличивается потребность в витаминах в связи с необходимостью снабже- ния ими плода и поддержания интенсивного обмена веществ. Гиповитаминоз во время беременности обусловливает возникновение многих форм патологии как у матери, так и у плода. Масса тела увеличивается за весь период беременности на 12-14%, то есть в среднем на 12 кг. Как правило, у женщин с исходным дефицитом массы тела прибавка во время беременности больше, чем у женщин с исходным избытком массы тела. Увеличение массы тела обусловлено: ■ продуктами зачатия - плод, плацента и околоплодные воды; ■ материнскими факторами - матка, молочные железы, увеличение объема цир- кулирующей крови (ОЦК), увеличение жировых отложений, задержка жидкости. В первые 20 нед беременности вклад плода в прибавку массы незначительный, зато во второй половине масса плода нарастает быстрее. Масса плаценты увеличивается соответственно росту плода. Объем околоплодных вод быстро нарастает с 10 нед беременности, составляя 300 мл в 20 нед, 600 мл в 30 нед, достигает пика 1000 мл к 35-й неделе. После этого количество околоплодных вод несколько уменьшается. Что касается материнских факторов, масса матки на протяжении беременности увеличивается с 50 до 950 г., также увеличиваются молочные железы вследствие роста железистых элементов, отложения жира и возросшей задержки жидкости. Возрастает ОЦК, количество жировых отложений. При нормальной беременности общее количество жидкости возрастает на 6-8 л, из которых 2-4 л являются внеклеточными. Большая часть жидкости задерживается до 30 нед, однако даже у женщин без клинически выраженных отеков в последние 10 нед беременности задерживается 2-3 л внеклеточной жидкости. Сердечно-сосудистая система Во время беременности происходят существенные изменения в сердечнососудистой системе, создающие возможность развития плода и функционально обеспечивающие процесс родов. Увеличение нагрузок на сердечно-сосудистую систему организма беременной женщины зависит от ряда факторов: ■ механические факторы - высокое стояние диафрагмы, ограничение дыхатель- ных движений, поперечное положение оси сердца, изменение формы грудной клетки, увеличение внутрибрюшного давления, общая прибавка веса; ■ гемодинамические факторы - увеличение емкости сосудистой системы, возникновение маточно-плацентарного круга кровообращения, увеличение ОЦК, частоты пульса и сердечного выброса, изменение артериального и венозного давления. Во время беременности происходит увеличение ОЦК, что обусловливает физиологическую гиперволемию беременных, направленную на поддержание в течение беременности и родов оптимальных условий микроциркуляции в плаценте и других жизненно важных органах матери. Защитное действие гиперволемии позволяет некоторым беременным терять 20-25% объема крови без развития выраженной гипотензии. Объем плазмы крови начинает увеличиваться с 10-й недели беременности и прогрессивно возрастает до 34-й недели, после чего интенсивность прироста уменьшается. В целом объем циркулирующей плазмы (ОЦП) за беременность увеличивается на 35-50%. У повторнородящих женщин увеличение объема циркулирующей плазмы более выражено и превышает таковой у первородящих приблизительно на 10%. При беременности двойней прирост ОЦП еще более значительный. Увеличение объема плазмы (общего объема воды в организме) обусловлено эндокринными изменениями в организме беременной женщины, нарастанием секреции альдостерона и активности ренин-ангиотензиновой системы, секрецией плацентарных гормонов, ведущих к задержке натрия и воды. Увеличение синтеза альбуминов также ведет к нарастанию ОЦП. Во время беременности происходит также увеличение объема циркулирующих эритроцитов на 11-40%, но интенсивность прироста эритроцитов менее выражена по сравнению с приростом объема плазмы. Это ведет к возникновению физиологической гемодилюции беременных и характеризуется снижением гематокрита до 0,32-0,36 и концентрации гемоглобина до 110-120 г/л. Увеличивается емкость сосудистой системы. При нормально протекающей беременности отмечается снижение общего периферического сопротивления крови, что обусловлено физиологической гемодилюцией, снижением вязкости крови и сосудорасширяющим действием эстрогенов и прогестерона. При нормально протекающей беременности в I и II триместрах беременности отмечается тенденция к снижению диастолического артериального давления и в меньшей степени систолического, в результате чего увеличивается пульсовое давление. В III триместре уровень артериального давления (АД) у беременных возвращается к нормальному уровню. Индивидуальный уровень АД определяется взаимодействием четырех основных факторов: снижением общего периферического сопротивления сосудов и вязкости крови, направленных на уменьшение АД, а также увеличение объема крови и минутного объема сердца, направленных на увеличение АД. При неадекватности компенсаторных механизмов, например артериолоспазме и гиповоле-мии, развивается повышение АД. Повышение систолического давления на 30% к исходному следует расценивать как патологический симптом. При нормально протекающей беременности диастолическое давление не должно превышать 7580 мм рт.ст., а пульсовое не должно быть ниже 40 мм рт.ст. Венозное давление в нижних конечностях заметно повышается, начиная с 56-го месяца беременности, и к концу ее превышает венозное давление на руках в 2 раза. Особенно высокое давление в венах ног отмечается в положении беременной на спине. Повышение венозного давления объясняется сдавлением нижней полой вены беременной маткой. Этим объясняются относительно часто встречающиеся отеки голеней и варикозное расширение вен ног и наружных половых органов. На эти процессы существенное воздействие также оказывает расслабляющее влияние на сосудистую стенку прогестерона, релаксина и других биологически активных веществ. Наиболее значительным гемодинамическим сдвигом во время беременности считают увеличение сердечного выброса. Сердечный выброс увеличивается в начальные сроки беременности: на 4-8-й неделе он может превышать его среднюю величину у здоровых небеременных женщин на 15%, максимальный прирост - до 40%. В первой половине беременности увеличение сердечного выброса обусловлено в основном нарастанием ударного объема сердца на 30%. Позже происходит некоторое увеличение частоты сердечных сокращений, которая достигает максимума в III триместре беременности, когда ЧСС на 15-20 ударов в 1 мин превышает таковую небеременной женщины (увеличивается на 15%). При многоплодии ЧСС увеличивается на 20-30 ударов в 1 мин. Считается, что тахикардия вызывается рядом факторов, в том числе усилением с I триместра беременности секреции прогестерона. Кроме того, во время беременности наблюдается региональное перераспределение крови, отмечается большой приток крови к матке - к 16 нед увеличивается на 400 мл/мин по сравнению с уровнем у небеременных и сохраняется на этом уровне до родов. Кровоток по капиллярам кожи и слизистых также возрастает, достигая максимума 500 мл/мин к 36 нед. Возрастание кожного кровотока связано с дилатацией периферических сосудов. Этим объясняется частое возникновение чувства жара у беременных, повышенная потливость, некоторые беременные могут жаловаться на заложенность носа. Органы дыхания При беременности возникает ряд приспособительных реакций, направленных на удовлетворение возросшей активности метаболизма. Развитие компенсаторных реакций (они аналогичны механизмам, способствующим адаптации организма к гипоксии) в первую очередь связаны с деятельностью легких (гипервентиляция, респираторный алкалоз), сердечно-сосудистой системы (гемодинамические сдвиги, увеличение сердечно-сосудистого выброса) и системы красной крови (активизация эритропоэза, увеличение объема циркулирующих эритроцитов). При увеличении матки происходит постепенное смещение органов брюшной полости и уменьшение вертикального размера грудной клетки, что компенсируется увеличением ее окружности, усилением экскурсии диафрагмы. Во время беременности происходит увеличение частоты дыхательных движений на 10%. Все эти факторы приводят к постепенному увеличению к концу беременности дыхательного объема на 30-40%. Потребление кислорода к концу беременности увеличивается более чем на 3040%, а во время потуг на 150-250% от исходного. В связи с тем, что потребность в кислороде при беременности увеличивается, беременная женщина труднее, чем небеременная, переносит гипоксию любого генеза и степени тяжести. Физиологическое снижение уровня рО2 в крови матери не сказывается на насыщении фе-тальной крови кислородом. Это обусловливается более высокой концентрацией гемоглобина в крови плода и более высоким сродством фетального гемоглобина к кислороду. Органы кроветворения Во время беременности усиливается кроветворение, увеличивается число эритроцитов, количество гемоглобина, лейкоцитов и плазмы крови. Скорость оседания эритроцитов (СОЭ) при беременности несколько повышается - до 2030 мм/ч, что в основном связано с ростом концентрации фибриногена. При нормальной беременности наблюдаются изменения кислотно-щелочного состояния крови, что выражается в накоплении кислых продуктов обмена. По мере увеличения срока беременности, явления метаболического ацидоза и дыхательного алкалоза нарастают. Полагают, что ацидоз матери может явиться следствием первичного ацидоза плода вследствие преобладания в его организме процессов анаэробного гликолиза. У большинства беременных эти изменения имеют компенсированный характер, и сдвига рН не происходит, что указывает на достаточную емкость буферных систем организма при физиологической беременности. Система гемостаза В нормальных условиях гемостаз зависит от состояния сосудистой стенки, тромбоцитов, факторов свертывания и фибринолиза. При беременности происходят значительные изменения системы свертывания и фибринолиза. Гемостазио-логический статус при беременности характеризуется увеличением потенциала свертывания крови, повышением структурных свойств сгустка, угнетением ферментативной фибринолитической активности. Эти изменения вместе с увеличением ОЦК препятствуют кровотечению при отделении плаценты, образованию внутрисосудистого тромба, играют важную роль в предупреждении таких осложнений беременности, как тромбоэмболия. При нормальной беременности наблюдается повышение уровня VII, VIII, X факторов свертывания (от 50 до 100%), уровня протромбина и IX1 фактора (на 20-40%) и особенно уровня фибриногена плазмы. Концентрация фибриногена увеличивается на 50%. К 38-40 нед беременности достоверно повышается и протромбиновый индекс. Несколько уменьшается количество тромбоцитов за счет возросшего их потребления. Фибринолитическая активность плазмы снижается во время беременности, становится наименьшей в период родов и возвращается к исходному уровню через 1 час после рождения плаценты. Изменения в системе гемостаза являются уникальной особенностью гестаци-онного процесса, они поддерживаются существованием фетоплацентарного комплекса и после завершения беременности подвергаются регрессу. Однако в случае развития патологических состояний во время беременности система гемостаза универсально и неспецифически реагирует на них в виде формирования синдрома диссеминированного внутрисосудистого свертывания (ДВС) крови, пусковые моменты которого кроются в физиологических гемостатических реакциях. Органы пищеварения У многих женщин в ранние сроки беременности наблюдаются тошнота, рвота по утрам, изменяются вкусовые ощущения, которые постепенно исчезают. Прогестерон способствует снижению тонуса гладкой мускулатуры, снижается секреция мотилина, стимулирующего гладкую мускулатуру. Вследствие релаксации нижнего пищеводного сфинктера внутрипищеводное давление снижается, при повышенном внутрибрюшном и внутрижелудочном давлении появляется изжога. Этими же факторами обусловлена основная опасность эндотрахеального наркоза у беременных и рожениц - регургитация и аспирация желудочного содержимого (синдром Мендельсона), встречается с частотой 1:3000. Механическое сдавление толстого кишечника растущей маткой приводит к застойным явлениям и снижению перистальтики, запорам. У беременных часто появляется геморрой, что обусловлено запорами и повышением венозного давления ниже уровня растущей матки. Наблюдается смещение вверх анатомических структур, что затрудняет диагностику заболеваний брюшной полости. Во время беременности изменяется функция печени. Лабораторные тесты сходны иногда с патологией печени: ■ активность щелочной фосфатазы увеличивается в 2 раза (изоэнзим щелочная фосфатаза плаценты); ■ снижается уровень альбумина, снижается альбумино-глобулиновый коэффици- ент. Количество гликогена в печени несколько снижается, что объясняется значительным переходом глюкозы от матери к плоду. Изменяется интенсивность жирового обмена (повышенная липемия, высокое содержание холестерина, усиленное отложение жира в гепатоцитах). Изменяется и белковообразовательная функция печени, направленная на обеспечение плода необходимым количеством аминокислот. Увеличивается синтез в печени фибриногена. В печени усиливаются процессы инактивации эстрогенов и других стероидных гормонов, продуцируемых плацентой. У некоторых женщин с нормальной беременностью бывают изменения кожи, такие, как ладонная эритема и петехиальные кровоизлияния. Это не считается проявлением заболевания печени, а является лишь признаком увеличения концентрации эстрогенов. Они полностью исчезают к 5-6-й неделе после родов. Дезинтоксикационная функция органа несколько снижается. Кроме того, следует учитывать прогестероновое влияние на тонус и моторику желчевыводя-щих путей, способствующее возникновению холелитиаза и холестаза даже у здоровых женщин. Органы мочевыделения Мочеобразовательная функция почек базируется на трех основных процессах: ■ клубочковой фильтрации; ■ канальцевой реабсорбции; ■ канальцевой секреции. Почки функционируют с повышенной нагрузкой, выводя из организма матери не только продукты ее обмена, но и продукты метаболизма плода. Клубочковая фильтрация возрастает на 30-50%. Характерным для физиологической беременности являются пониженные, по сравнению с нормой для небеременных, значения концентрации креатинина и азота мочевины в плазме крови. Увеличение гломерулярной фильтрации со снижением канальцевой реабсорб-ции фильтруемой глюкозы может сопровождаться развитием глюкозурии даже при физиологическом течении гестационного процесса, что чаще наблюдается в III триместре беременности. Одним из основных тестов диагностики патологии почек при беременности является протеинурия. Верхней границей нормы для суточной протеинурии во время беременности является 0,3 г. Изменение концентрационных и клиренсовых показателей функции почек сопровождается возрастанием показателей коэффициента натрий/калий мочи, клиренса эндогенного креатинина, осмотически свободной воды. Тонус мочевыводящих путей снижается в основном в результате влияния про- гестерона плаценты, емкость мочевого пузыря несколько возрастает. Атония и расширение просвета мочеточников нарушают пассаж мочи и могут явиться причиной возникновения или обострения инфекционных заболеваний. Механическое давление в сочетании с действием прогестерона могут способствовать гидронефрозу, расширению просвета мочеточника (в 86% справа). Костно-мышечная система Увеличивается нагрузка на позвоночник беременной женщины, изменяется походка («гордая поступь» беременной). Изменения во время беременности характеризуются серозным пропитыванием и разрыхлением суставных связок, симфизарного хряща и синовиальных оболочек лонного и крестцово-подвздошного сочленений, обусловленного влиянием вырабатываемого в плаценте релаксина. В связи с этим, отмечается некоторое увеличение подвижности в сочленениях таза и возможность незначительного увеличения емкости таза во время родов, в т.ч. за счет расхождения лобковых костей (в норме не более чем на 1 см). Кожа Часто в коже лица, белой линии живота, сосков и околососковых кружков наблюдается отложение коричневого пигмента (маска беременности - chloasma или melasma gravidarum). Причиной пигментации является меланоцитостимули-рующий гормон, полипептид, сходный с кортикотропином, под действием которого в zona reticularis надпочечников синтезируется пигмент, близкий к меланину. Эстрогены и прогестерон также обладают меланоцитостимулирующим эффектом. У тех же женщин сходные изменения могут вызывать гормональные контрацептивы. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2024 stydopedia.ru Все материалы защищены законодательством РФ.
|