|
|
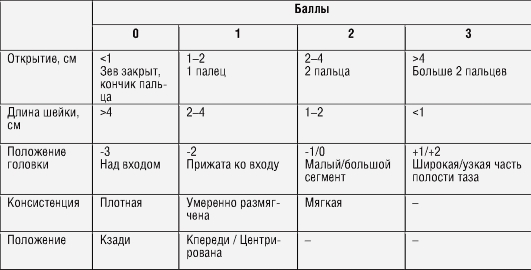
Изменения в организме беременной накануне родовГлава 10. Физиологические роды Роды - сложный многозвеньевой безусловный рефлекторный акт, направленный на изгнание плода с последом (плацента, плодовые оболочки, пуповина) из полости матки после достижения плодом жизнеспособности. Физиологические роды - это роды одним плодом, которые начались спонтанно, протекали без осложнений, без применения пособий и медикаментов, при которых родился зрелый доношенный ребенок в затылочном предлежании. После родов родильница и новорожденный находятся в удовлетворительном состоянии. Нормальные роды - это роды одним плодом в сроке 37-41 нед беременности, которые начались спонтанно, имели низкий риск к началу, прошедшие без осложнений, при которых ребенок родился в затылочном предлежании. В родах возможно применение амниотомии, использование спазмолитиков, проведение аналгезии. После родов родильница и новорожденный находятся в удовлетворительном состоянии. С клинической точки зрения роды делят на три периода: раскрытие маточного зева, изгнание плода и последовый период. Наряду с раскрытием маточного зева и рождением последа имеет большое значение механизм родов - комплекс движений, совершаемых плодом во время родов под действием разнонаправленных сил. Механизм родов Знание механизма родов - фундамент, на котором основано искусство родовспоможения. Для начала родов необходимо взаимодействие по крайней мере двух взаимно противодействующих сил. При вертикальном положении роженицы взаимодействуют усилия, развиваемые маткой и брюшным прессом (изгоняющая сила, направленная сверху вниз) и сопротивления, оказываемого предлежащей части плода твердыми и мягкими тканями родового канала (снизу вверх). Без изгоняющей силы нет поступательного движения плода по родовому каналу. Без противодействия со стороны костного таза и мышц тазового дна не происходят повороты головки плода, определяющие механизм родов. Принято считать, что сила, развиваемая маткой и брюшным прессом, давит на находящиеся в дне матки ягодицы (при головном предлежании плода) и через позвоночник воздействует на головку плода. Однако давление дна матки, действующее на головку плода - не единственный источник силы, вызывающей продвижение плода по родовому каналу. Для развития механизма родов не меньшее значение имеет действие стенок матки, плотно обхватывающих плод со всех сторон. Это способствует выпрямлению позвоночника плода и увеличению его длины. Сопротивление со стороны дна матки вынуждает предлежащую часть продвигаться вперед по родовому каналу. Без участия в этом процессе диафрагмы и брюшной стенки одна лишь мускулатура дна матки не смогла бы развить силу, достаточную для преодоления головкой противодействия со стороны малого таза. Причины, влияющие на механизм родов, могут быть разделены на 2 группы: ■ механического порядка (анатомические особенности родового канала и плода); ■ биологические (тонус тела плода, активная роль мускулатуры матки, таза и др.). Движения, совершаемые плодом в родах, определяются, с одной стороны, суммарным эффектом схваток и потуг (сокращения матки, брюшной стенки, диафрагмы, мышц тазового дна). С другой, противодействующей силой сопротивления родовых путей с неравномерным распределением препятствий в разных плоскостях таза. Наряду с обозначенными причинами существуют и другие, дополнительные факторы, влияющие на механизм родов. К ним относят угол наклонения таза, состояние родничков и швов на головке плода, состояние сочленений таза роженицы. В зависимости от акушерской школы выделяют от 4 до 7 моментов механизма родов. В настоящем издании, предназначенном для врачей акушеров-гинекологов, мы рассматриваем механизм родов как совокупность поступательных движений, совершаемых плодом при прохождении через родовые пути матери и выделяем в нем 4 момента: ■ сгибание головки с опусканием ■ внутренний поворот головки; ■ разгибание головки; ■ внутренний поворот туловища, наружный поворот головки. При затылочном предлежании головка устанавливается стреловидным швом в поперечном или одном из косых размеров плоскости входа в малый таз. • 1-й момент - сгибание и опускание головки, обусловленное давлением сокращающейся матки на плод. При этом малый родничок устанавливается ниже, становясь проводной точкой. При переднем виде затылочного предлежания головка проходит в таз малым косым размером (9,5 см). В этот момент возможно формирование временного незначительного, чаще переднего, (физиологического) асинклитизма. • 2-й момент - внутренний поворот головки происходит при переходе из широкой части полости таза в узкую. Движение имеет характер поступательно-вращательного. При этом стреловидный шов из поперечного или косого размера переходит у косой, а затем в прямой на тазовом дне. • 3-й момент - разгибание головки. На тазовом дне головка упирается областью подзатылочной ямки (точка фиксации) в нижний край симфиза (точка вращения) вокруг которого происходит разгибание головки в процессе которого она рождается. • 4-й момент - внутренний поворот туловища и наружный поворот головки. Плечевой пояс плода, вступает в малый таз в поперечном или одном их косых размеров плоскости входа. Затем опускается в таз и одновременно поворачивается, переходя своим межплечевым размером сначала в косой, а затем прямой размер таза. На тазовом дне межплечевой размер плода оказывается в прямом размере плоскости выхода таза. Внутренний поворот плечиков сопровождается наружным поворотом головки. Сначала рождается верхняя треть переднего плечика. Вокруг этой точки происходит боковое сгибание туловища, рождается заднее плечико и вся задняя ручка. Затем рождение плода происходит без затруднений. При заднем виде затылочного предлежания поворот головки происходит затылком кзади. Это приводит к тому, что головка проходит полость таза не малым, а средним косым размером (10,5 см). Проводной точкой при заднем виде затылочного предлежания является середина расстояния между малым и большим родничком. Когда поворот головки заканчивается, то под нижним краем симфиза оказывается граница роста волос на лбу. Требуется дополнительное сгибание головки, в процессе которого область подзатылочной ямки подходит к копчику. Область подзатылочной ямки упирается в копчик вокруг которого происходит разгибание головки в течение которого она рождается. Внутренний поворот туловища и наружный поворот головки совершаются также как при переднем виде затылочного предлежания. Изменения в организме беременной накануне родов Завершение внутриутробного этапа развития плода человека происходит на 38-40-й неделе беременности. Происходит интенсивная синхронная подготовка организмов матери и плода к процессу родов. Этот процесс характеризуется изменениями функционирования нервной и эндокринной системы, активизацией со-судисто-тромбоцитарного и прокоагуляционного звена гемостаза, повышением продукции ряда провоспалительных цитокинов, простагландинов, накоплением энергетических субстратов и усилением синтеза сократительных белков, изменением проницаемости клеточных мембран миоцитов, что сопровождается структурными изменениями тканей шейки матки, ее нижнего сегмента. Течение родов в значительной степени зависит от готовности организма женщины. Первые признаки подготовки обычно появляются за 10-15 дней до родов. Предвестники родов - это симптомы, которые обычно появляются за одну-две недели до родов. К предвестникам родов относят: перемещение центра тяжести тела беременной кпереди, отклонение при ходьбе головы и плеч назад («гордая поступь»), прижатие предлежащей части плода к входу в малый таз, вследствие чего происходит опускание дна матки (у первородящих это происходит за месяц до родов) и уменьшение объема околоплодных вод. Известно, что самое большое количество околоплодных вод (1200 мл) отмечено на 38-й неделе беременности. После этого срока количество вод уменьшается каждую неделю на 200 мл. Предлежащая часть плода плотно фиксируется во входе малого таза за счет укорочения надвлагалищной части шейки матки, вовлеченной в развертывание нижнего сегмента матки. Шейка матки приобретает мягкость, эластичность и растяжимость, что отражает синхронную готовность системы «мать-плацента-плод» к процессу родов. Из влагалища выступают слизисто-сукровичные выделения (секрет желез шейки матки). Стенки влагалища становятся набухшими, сочными, влажными, цианотичными, что свидетельствует о высокой эстрогенной насыщенности. Происходит усиление возбудимости матки: при пальпации возникает уплотнение миометрия. Появляются схватки-предвестники («ложные схватки») - отдельные координированные схватки, в результате которых происходит постепенное укорочение шейки матки. Внутренний зев шейки плавно переходит в нижний сегмент матки. Подготовительные схватки возникают чаще всего ночью, в состоянии покоя. Происходит отслойка оболочек нижнего полюса плодного пузыря, что вызывает интенсивный синтез простагландинов. В центральной нервной системе (ЦНС) возникает «родовая доминанта» - застойный очаг возбуждения, регулирующий процесс родов и подготовку к нему. Появляются признаки «зрелости» шейки матки - происходит ее размягчение, укорочение, положение меняется на центральное относительно проводной оси таза. «Зрелость» шейки матки - главный клинический критерий готовности к родам. Существует несколько методик оценки «зрелости» шейки матки. Во всех мето- диках принимают во внимание следующие параметры: ■ консистенция шейки матки; ■ длина влагалищной части и шеечного канала матки; ■ степень проходимости шеечного канала; ■ расположение и направление оси шейки матки в полости малого таза. Наиболее распространенной и признанной большинством мировых акушерских школ является балльная шкала оценки степени зрелости шейки матки по E.H. Bishop (1964) в модификации Королевского колледжа акушеров-гинекологов (RCOG, 2008). Таблица 10.1. Схема оценки зрелости шейки матки по Bishop
Незрелая шейка до 5 баллов включительно. Недостаточно зрелая 6-7 баллов. Зрелая шейка матки 8 баллов и более. Первый период родов Начало родов характеризуется появлением регулярных маточных сокращений - схваток с интервалом не менее 1-2 за 10 мин, которые приводят к сглаживанию шейки матки и раскрытию маточного зева. Выделяют три типа регуляции сократительной деятельности матки (СДМ): ■ эндокринная (гормональная); ■ нейрогенная; ■ миогенная. Эндокринная регуляция: нормальная родовая деятельность протекает на фоне оптимального содержания эстрогенов. Эстрогены не относят к непосредственными факторам возникновения схваток, но им присущи важные функции по образованию рецепторов, реагирующих на действие сокращающих веществ. В регуляции моторной функции матки наряду с гормональными факторами принимают участие серотонин, кинины и ферменты. Гормон задней доли гипофиза (окситоцин) считают основным в развитии родовой деятельности. Накопление окситоцина в плазме крови происходит в течение всей беременности и влияет на подготовку матки к активной родовой деятельности. Фермент окситоциназа, вырабатываемый плацентой, поддерживает динамическое равновесие окситоцина в плазме крови. Простагландины - самые сильные стимуляторы сокращения матки, по большей части действующие локально в месте образования. Основное место синтеза простагландинов - плодные, хорионические и децидуальные оболочки. В амнионе и хорионе образуется простагландин Е2 (плода), а в децидуальной оболочке и миометрии происходит синтез как простагландина Е2, так и F2a (материнские простагландины). К усилению синтеза простагландинов и возникновению родовой деятельности может привести выброс фетального кортизола, гипоксия плода, инфекция, изменение осмолярности околоплодных вод, разрыв плодных оболочек, механическое раздражение шейки матки, отслойка нижнего полюса плодного пузыря и другие факторы, вызывающие каскадный синтез и выброс простагландинов. Нейрогенная регуляция. От физиологического равновесия симпатической и парасимпатической нервной системы и локализации водителя ритма в миометрии зависит координированность сокращений продольных мышечных пучков при активном расслаблении циркулярно и спиралеобразно расположенных мышечных волокон. В свою очередь, функция вегетативной нервной системы в определенной степени подчинена регуляции со стороны коры головного мозга и структур лимбического комплекса, осуществляющего наиболее тонкую регуляцию родов. Миогенная регуляция. К наступлению родов разные отделы матки имеют неодинаковую функциональную сократительную активность. Условно в матке различают два основных функциональных слоя миометрия: ■ наружный - активный, мощный в области дна матки, постепенно утончающий- ся в дистальном отделе шейки матки; ■ внутренний - выраженный в шейке и в области перешейка, более тонкий в дне и теле матки. В процессе родов наружный слой чувствителен к окситоцину, простагланди-нам и веществам, оказывающим тономоторное действие. Внутренний слой имеет слабую сократительную активность. Особенности сократительной деятельности матки (СДМ) в родах определены функциональным различием ее мышечных слоев. Наружный слой активно сокращается и перемещается кверху, а внутренний - расслабляется, обеспечивая раскрытие шейки матки. В родах возникают однонаправленные перистальтические сокращения дна, тела и нижнего сегмента матки, обеспечивающие изгнание плода и последа. Наиболее сильные и продолжительные сокращения матки происходят в дне матки. Каждое возбуждение клетки - источник импульсов возбуждения соседних клеток. Попеременное возбуждение симпатической и парасимпатической нервной системы вызывает сокращение продольно расположенных мышечных пучков матки одновременно с активным расслаблением циркулярных и спиралеобразных мышечных пучков, что приводит к постепенному раскрытию маточного зева и продвижению плода по родовому каналу. Родовая схватка отличается от подготовительной частотой (не менее 12 схваток за 10 мин), а также силой сокращения матки (возрастает амплитуда схватки). Родовые схватки вызывают сглаживание и раскрытие шейки матки. Во время каждой схватки в мышечной стенке матки одновременно происходит сокращение всех мышечных волокон и пластов - контракция, а также их смещение по отношению друг к другу - ретракция. Во время паузы контракция отсутствует полностью, а ретракция - частично. В результате контракции и ретракции миометрия происходит смещение мускулатуры из перешейка в тело матки (дис- тракция), а также формирование нижнего сегмента матки, сглаживание шейки матки и раскрытие канала шейки. Во время каждой схватки происходит повышение внутриматочного давления до 100 мм рт.ст. Давление воздействует на плодное яйцо; благодаря околоплодным водам оно принимает ту же форму, что и полость рожающей матки. Околоплодные воды оттекают вниз к предлежащей части плодных оболочек, при этом давление раздражает окончания нервных рецепторов в стенках шейки матки, что способствует усилению схваток. Мускулатура тела матки и нижнего сегмента матки при сокращении растягивает стенки канала шейки матки в стороны и вверх. Сокращения мышечных волокон тела матки направлены по касательной к круговым мышцам шейки матки, это позволяет раскрытию шейки матки происходить при отсутствии плодного пузыря и даже предлежащей части. Таким образом, при сокращении мышц тела матки (контракция и ретракция) мышечные волокна тела и шейки матки приводят к раскрытию внутреннего зева, сглаживанию шейки и раскрытию наружного зева (дистракция). Во время схваток происходит растяжение прилегающей к перешейку части тела матки и вовлечение в нижний сегмент матки, значительно более тонкий, чем верхний. Граница между сегментами матки носит название контракционного кольца и имеет вид борозды. Контракционное кольцо определяют после излития околоплодных вод, высота стояния кольца над лоном, выраженная в сантиметрах, показывает степень раскрытия зева шейки матки. В то же время нижний сегмент матки плотно охватывает предлежащую головку и составляет внутренний пояс соприкосновения. Околоплодные воды условно делят на передние, расположенные ниже уровня соприкосновения, и задние - выше данного уровня. Прижатие головки плода, охваченной нижним сегментом матки, по всей окружности таза к его стенкам, образует наружный пояс прилегания. Он препятствует вытеканию задних вод при нарушении целостности плодного пузыря и излитии околоплодных вод. Укорочение и сглаживание шейки матки у рожавших и первородящих женщин происходит по-разному. У первородящих перед родами наружный и внутренний зев шейки матки закрыт. Происходит раскрытие внутреннего зева, укорочение шеечного канала и шейки матки, а затем постепенное растяжение канала шейки матки, укорочение и сглаживание шейки. Закрытый до того наружный («акушерский») зев начинает раскрываться. При полном раскрытии он выглядит как узкая кайма в родовом канале. У повторнородящих в конце беременности канал шейки матки проходим для одного пальца вследствие его растяжения предыдущими родами. Раскрытие и сглаживание шейки матки происходит одновременно. Своевременный разрыв плодного пузыря (по МКБ - разрыв плодных оболочек) происходит при полном или почти полном раскрытии маточного зева. Разрыв плодного пузыря до родов называют преждевременным, а при неполном раскрытии шейки матки (до 6 см) - ранним. Иногда вследствие плотности плодных оболочек разрыва плодного пузыря не происходит и при полном раскрытии шейки матки (запоздалое вскрытие). Эффективность сократительной деятельности матки оценивают по скорости раскрытия маточного зева и опускания предлежащей части в полость малого таза. В связи с неравномерностью процесса раскрытия шейки матки и продвижения плода по родовому каналу различают несколько фаз I периода родов: • I латентная фаза: начинается с установления регулярного ритма схваток (не реже 1-2 за 10 мин) и заканчивается полным сглаживанием шейки матки и раскрытием маточного зева на 3-4 см. Продолжительность латентной фазы у большинства рожениц составляет в среднем 4-8 часов. У первородящих латентная фаза всегда длиннее, чем у повторнородящих. В этот период схватки, как правило, малоболезненные; медикаментозная терапия не требуется или ограничивается назначением спазмолитических препаратов. • II активная фаза: начинается после раскрытия маточного зева на 4 см. характеризуется интенсивной родовой деятельностью и быстрым раскрытием маточного зева от 4 до 8 см. Продолжительность этой фазы почти одинакова у первородящих и повторнородящих женщин, и у большинства составляет в среднем 3-4 ч. Частота схваток в активную фазу первого периода родов составляет 3-5 за 10 мин. Скорость раскрытия маточного зева у первородящих составляет в среднем 1,5-2 см/ч, у повторнородящих 2-2,5 см/ч. Схватки нередко становятся болезненными. В этой связи применяют медикаментозное и регионарное обезболивание в сочетании со спазмолитическими препаратами. Плодный пузырь должен самостоятельно вскрываться на высоте одной из схваток при открытии шейки матки более 5-6 см. При этом изливается около 150250 мл светлых и прозрачных околоплодных вод. Сохранение плодного пузыря после раскрытия шейки матки более 8 см нецелесообразно. Препятствовать самопроизвольному излитию вод в активной фазе родов может чрезмерная плотность оболочек или недостаточное повышение внутриамниотического давления. Если не произошло самопроизвольного излития околоплодных вод, то при раскрытии маточного зева 6-8 см врач должен вскрыть плодный пузырь путем амниотомии. Другие показания для амниотомии - плоский плодный пузырь, появление кровяных выделений из половых путей, ослабление родовой деятельности. Одновременно с раскрытием шейки матки начинается продвижение головки плода по родовому каналу. Определение высоты стояния предлежащей части плода наружными приемами следует производить 1 раз в 2 ч. • III фаза замедления: начинается при 8 см и продолжается до полного раскрытия шейки матки. Эта фаза у первородящих длится до 2 ч, а у повторнородящих может вообще отсутствовать. Выделение фазы замедления необходимо во избежание необоснованного назначения родостимуляции, если в период раскрытия шейки от 8 до 10 см возникнет впечатление, что родовая деятельность ослабла. Второй период родов Период изгнания плода начинается с момента полного раскрытия шейки матки и заканчивается рождением ребенка. В течение второго периода родов совершается основная часть механизма родов, во время которого головка проходит все плоскости таза. Длительность второго периода физиологических родов у первородящих женщин составляет в среднем 1-2 ч, у повторнородящих от 30 мин до 1 ч. Обычно во втором периоде родов частота схваток составляет не менее 4-5 за 10 мин. При опускании головки плода на тазовое дно (реже при головке расположенной в узкой части полости таза) к схваткам присоединяются потуги, обусловленные раздражением рецепторов тазового нервного сплетения. Потуги усиливают и ускоряют продвижение головки плода. Обычно для рождения плода требуется не более 5-10 потуг. Во втором периоде происходит изменение формы головы плода - кости черепа плода конфигурируют для прохода через родовой канал. Кроме этого, на головке возникает родовая опухоль - отек кожи подкожной клетчатки, расположенной ниже внутреннего пояса соприкосновения. В этом месте происходит рез- кое наполнение сосудов, в окружающую клетчатку поступает жидкость и форменные элементы крови. Возникновение родовой опухоли происходит после излития вод и только у живого плода. При затылочном вставлении родовая опухоль возникает в области малого родничка, на одной из примыкающих к нему теменных костей. Родовая опухоль не имеет четких контуров и мягкой консистенции, может переходить через швы и роднички, располагается между кожей и надкостницей. Опухоль самостоятельно рассасывается через несколько дней после родов. В связи с этим родовую опухоль надо дифференцировать с кефалогематомой, возникающей при патологических родах и представляющей собой кровоизлияние под надкостницу. Общая продолжительность первого и второго периодов родов в настоящее время у первородящих составляет в среднем 10-12 ч (до 18 ч), у повторнородящих - 6-8 ч (до 12-14). Различия в продолжительности родов у первородящих и повторнородящих отмечают, главным образом, в латентной фазе первого периода родов, тогда как в активной фазе существенных различий нет. Третий период родов Третий (последовый) период родов начинается с момента рождения ребенка и заканчивается отделением плаценты и выделением последа. Длительность 5 - 20 мин. После рождения плода происходит резкое уменьшение объема матки. Несколько минут матка находится в состоянии покоя, возникающие схватки безболезненны. Кровотечение из матки незначительное или отсутствует. Дно матки расположено на уровне пупка. Через 5-7 мин после рождения плода в течение 23 послеродовых схваток происходит отделение плаценты и изгнание последа. После полного отделения плаценты от плацентарной площадки дно матки поднимается выше пупка и отклоняется вправо. Контуры матки приобретают форму песочных часов, так как в нижнем ее отделе находится отделившийся послед. При появлении потуги происходит рождение последа. Кровопотеря при отделении последа не должна превышать 500 мл и обычно составляет около 250 мл (до 0,5% массы тела роженицы). После рождения последа матка приобретает плотность, становится округлой, располагается симметрично, ее дно находится между пупком и лоном. Рождение последа знаменует собой окончание родов. Роды, продолжающиеся менее 6 часов, называют быстрыми, а 4 ч и менее - стремительными или штурмовыми. Если продолжительность превышает 18 ч, роды считаются затяжными. Быстрые, стремительные и затяжные роды являются патологическими, так как часто сопряжены с риском травмы плода, родовых путей, кровотечения в последовом и раннем послеродовом периодах и другими осложнениями. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2024 stydopedia.ru Все материалы защищены законодательством РФ.
|