|
|
РОЖДАЕМОСТЬ НАСЕЛЕНИЯ (см. также раздел 2.4)Рождаемость — естественное возобновление населения, характеризующееся зарегистрированным числом деторождений в конкретной популяции за определенный период времени. Для анализа основных тенденций рождаемости и выработки комплекса мер по ее регулированию используют статистические показатели: • общая рождаемость; • специальный коэффициент рождаемости (плодовитости); • возрастной коэффициент рождаемости (плодовитости); • суммарная рождаемость. На рис. 2.9 продемонстрирована динамика коэффициента рождаемости (число родившихся живыми на 1000 населения в год) в России и странах ЕС. В нашей стране в период с 1987 по 1999 г. коэффициент рождаемости уменьшился более чем в 2 раза (с 17,2 до 8,3), однако в 2009-2011 гг. он заметно вырос и достиг соответственно 12,4, 12,5 и 12,6 (в 2008 г. — 12,1, в 2007 г. — 11,3, в 2006 г. - 10,4, в 2005 г. — 10,2), превысив данный показатель в странах ЕС. Во многом эта положительная динамика связана с демографической политикой и мероприятиями, реализованными в национальном проекте «Здоровье* в 2006-2008 гг., а не только с увеличением числа женщин детородного возраста (Вишневский А.Г.. 2008).
Показатель общей рождаемости зависит от интенсивности рождаемости и от демографических характеристик (возрастно-половая и брачная структура населения). Он дает лишь самое первое, приближенное представление об уровне рождаемости. Чтобы элиминировать влияние этих демографических характеристик, рассчитывают и анализируют специальные и частные показатели рождаемости. Специальный коэффициент рождаемости (плодовитости) — отношение числа младенцев, родившихся живыми, за год к среднегодовой численности женщин репродуктивного возраста (15-49 лет). В 1990-2010 гг. он сократился с 55,2 до 47,6 на 1000 женщин репродуктивного возраста. В условиях внутрисемейного регулирования рождаемости происходит откладывание рождения детей, что проявляется в повышении среднего возраста матери при рождении первого ребенка. Лучший репродуктивный возраст женщин — 20-29 лет. С середины 1990-х гг. отмечена тенденция снижения возрастных коэффициентов рождаемости (плодовитости) в этих группах и увеличения в возрасте 30-39 лет. Эта тенденция, наряду с положительными моментами (ребенок рождается у социально зрелых родителей), имеет и отрицательную сторону; с возрастом растет число болезней, осложняющих роды. Заболевания имеют не менее 90% беременных, железодефицитной анемией страдают свыше 60% из них, что не может не отразиться на здоровье детей. В последнее десятилетие все чаще роды и послеродовый период осложняются различными заболеваниями матерей. Удельный вес физиологических родов в 2011 г. по сравнению с 1992 г. сократился на 16% и составил 36.8%. Наиболее часто беременность и роды осложняются Л1емией; увеличилось число родов, осложненных заболеваниями мочеполовой системы. БСК. Возрастные коэффициенты рождаемости (плодовитости) позволяют анализировать уровень и динамику интенсивности рождаемости независимо от возрастной структуры женщин репродуктивного возраста. В этом их преимущество. В то же время их большое число (с учетом числа возрастных интервалов) существенно затрудняет анализ. Для устранения этого недостатка рассчитывают так называемый кумулятивный показатель рождаемости - суммарный коэффициент рождаемости. В начале 1960-х гг. наблюдали расширенное воспроизводство населения - суммарный коэффициент рождаемости (фертильность): в среднем 2.4 ребенка на одну женщину (см. также раздел 2.7. рис. 2.34). В последующие два десятилетия вплоть до 1986 г. этот показатель снизился до 2-2.1. что обеспечивало простое воспроизводство населения. Однако с 1990-х гг. его значение перешло рубеж от простого к суженному воспроизводству населения и составило в 2011 г. 1,56 ребенка на одну женщину. При сохранении этой тенденции численность населения России к 2050 г.. по оценкам экспертов Организации Объединенных Наций (ООН), сократится на 1/3. Наиболее высокий суммарный коэффициент рождаемости зарегистрирован в Нигерии (7,9 ребенка на одну женщину), Афганистане (7,5), Анголе (6,6). Ниже, чем в России. — в Украине (1.12), Чехии (1,17), Греции (1,25) и ряде других стран. В настоящее время и в ближайшие годы изменение возрастной структуры благоприятно отразится на общих показателях рождаемости и, следовательно, ломографической ситуации в целом. Возраста наиболее интенсивного деторождения достигнут относительно многочисленные поколения женщин, родившихся в середине и во второй половине 1980-х гг. Совсем иная ситуация настанет через 5-10 лет. когда активного репродуктивного возраста достигнут сравнительно малочисленные поколения, родившиеся в 1990-е гг. Важна ориентация в первую очередь на стимулирование рождения второго и третьего ребенка со значительным расширением социальных гарантий семьям при их рождении. Рождение первого ребенка не решает проблемы воспроизводства населения, обеспечения положительной демографической динамики. Существенное увеличение доли рождения вторых детей позволит значительно затормозить сокращение численности населения, но не обеспечит ее остановку. Ключевую роль в решении проблемы выхода России из демографического кризиса играет рождение третьего и последующих детей. Дифференцированные меры социально-экономической поддержки семей в зависимости от числа детей и их рождения — экономический стимул формирования репродуктивного поведения, ориентированного на рождение 2-3 детей. Кроме того, необходима реализация мер идеологического, воспитательного, информационного характера, направленных на формирование мотивированной потребности в многодетной семье. Одна из причин откладывания рождения детей — поздняя регистрация брака, что сопровождается распространением гражданских браков. Число рождений детей вне зарегистрированного брака неуклонно растет. Удельный вес внебрачных рождений к 2010 г. увеличился в России в 2 раза по сравнению с 1980 г. и составил около 25% общего числа родившихся детей. Большое число разводов и высокий уровень смертности мужчин в трудоспособном возрасте обусловливает значительный удельный вес рождения детей в так называемых неполных семьях с возникающими в дальнейшем проблемами воспитания.
ДИНАМИКА НАСЕЛЕНИЯ РОССИИ
Динамика населения характеризуется изменением численности и структуры населения по основным причинам: • механическое движение (миграция): • естественное движение. Механическое движение населения, миграция (от лат. migro — перехожу, переселяюсь) — территориальные перемещения населения с целью постоянной или временной смены места жительства. Под влиянием миграции меняются численность и возрастно-половой состав населения в отдельных административных территориях и населенных пунктах. Миграция связана со многими причинами политического, социально-экономического и иного характера: • социально-экономические — переселение в поисках высокооплачиваемой работы, приобретение более высокого социального статуса, изменение образа жизни и др.: • политические и религиозные - переселение вследствие политических, расовых. религиозных преследований: • военные — эвакуация, реэвакуация, депортация: • демографические — переселение вследствие изменения брачного состояния граждан; • эколого-гигиенические — переселение из-за загрязнения окружающей среды, экологических катастроф, ухудшения состояния здоровья вследствие неблагоприятных климатических условий. Для анализа миграционных процессов используют в основном два метода статистического учета. Первый (прямой) основан на текущей регистрации миграции, которую осуществляет Федеральная миграционная служба России. Однако эти данные недостаточно репрезентативны из-за незаконной (нелегальной) миграции. Второй (косвенный) метод основан на сопоставлении данных о месте рождения и месте проживания гражданина, получаемых при проведении переписи населения. Анализируя эти данные, определяют число приезжих жителей, которое косвенно характеризует миграционный прирост. Распад Советского Союза, кризис в политической и экономической жизни общества, обострение межнациональных отношений, либерализация въезда и выезда за границу привели к росту миграции. В 1992-2010 гг. из России выбыло более 3.5 млн человек, прибыло около 9 млн человек, в основном из стран СНГ. Таким образом, миграционный прирост (сальдо) за этот период составил 5.5 млн человек. Более глубокое представление о происходящих в стране миграционных процессах можно получить при анализе относительных статистических показателей: • показатель прибытия; • показатель выбытия; • миграционный прирост. Их анализ за период 1992-2010 гг. позволяет сделать вывод, что, несмотря на практически не изменившийся миграционный прирост, показатель прибытия уменьшился в 4,6 раза, показатель выбытия - в 19 раз (табл. 2.2). Это свидетельствует о значительном снижении интенсивности миграционных процессов. Миграция значительно влияет на структуру населения, так как ей наиболее подвержены люди в возрасте до 30 лет. одинокие или семейные, без детей. Пожилые люди и семьи с детьми переселяются реже. Миграция деформирует возрастную структуру в местах притока и оттока населения. На территориях с интенсивным притоком население -«омолаживается», увеличивается доля молодых. И напротив, на территориях с интенсивным оттоком население «стареет», что существенно сказывается на рождаемости и смертности,
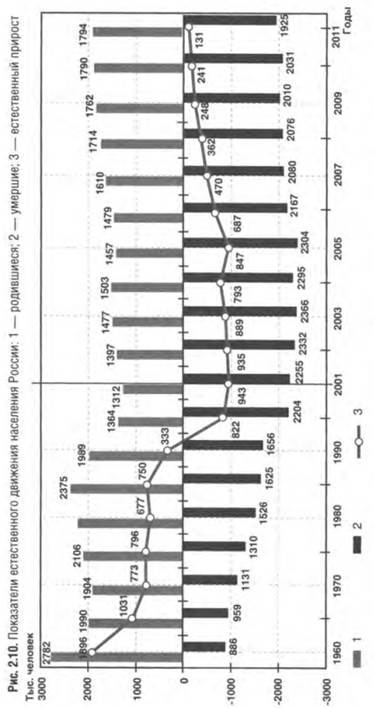
Миграция существенно влияет на здоровье населения. Маятниковая миграция (регулярные поездки к месту работы или учебы за пределы постоянного места проживания) увеличивает число контактов, способствует распространению инфекционных заболеваний, ведет к росту стрессовых ситуаций, травматизма. Сезонная миграция (перемещение людей в определенные периоды года, например к месгу отдыха) ведет к неравномерной нагрузке учреждений здравоохранения, влияет на показатели здоровья населения. Здоровье мигрантов часто хуже здоровья коренного населения. Одна из острых проблем, связанных с миграцией, — урбанизация, которая характеризуется быстрыми темпами роста населения в крупных городах и концентрацией в них экономической и культурной жизни. Для урбанизации характерна растущая маятниковая миграция населения из ближайших сел и мелких городов в крупные города. Экономическое значение миграции определяется главным образом перераспределением трудовых ресурсов между городом и селом, отдельными административными территориями, что необходимо учитывать при разработке планов социально-экономического развития регионов. Изучение миграционных процессов важно как для государства в целом, так и для системы здравоохранения. Они влияют на экологическую обстановку, эпидемиологическую ситуацию, структуру заболеваемости и смертности населения. В связи с этим органам управления здравоохранением необходимо оперативно реагировать, изменяя структуру, мощность ЛПУ, обеспечивая тем самым население доступной и качественной медицинской помощью. Естественное движение населения России — обобщенное название совокупности рождений и смертей, изменяющих численность населения так называемым естественным путем. Основные составляющие естественного движения населения: • рождаемость; • смертность; • естественный прирост (противоестественная убыль) населения. На рис. 2.10 показана динамика естественного движения населения России. Видно, что до 1991 г. число родившихся превышало число умерших, а после 1991 г. ситуация резко изменилась наоборот. В период до 2005 г. превышение числа умерших над числом родившихся в среднем составляло 690-940 тыс. человек. или 0,48-0,66% всего населения страны, и только в 2007-2011 гг. эта величина постепенно снизилась до 131 тыс.. или до 0,09% всего населения страны, Следует отметить, что в период 2000-2006 гг. миграционный прирост позволял компенсировать не более 10-20% естественной убыли населения страны. Ситуация улучшилась только в 2007 и 2008 гг., когда за счет ежегодного миграционного прироста на 240 тыс. человек замедлилось сокращение численности населения страны.
Отрицательный естественный прирост (противоестественная убыль) свидетельствует о явном неблагополучии в стране. Такая демографическая ситуация обычно характерна для периода войн, экономических кризисов и других потрясений. За всю историю России (не считая периода войн) впервые в 1992 г. отмечен отрицательный естественный прирост населения, который сохраняется до настоящего времени. Он ведет к сокращению численности населения страны и другим неблагоприятным демографическим явлениям. Миграционный прирост в определенной степени смягчает, нивелирует эти процессы. Важнейшая задача общества — создать необходимые социально-экономические условия для воспроизводства населения, превышения рождаемости над смертностью. В соответствии с прогнозом, разработанным специалистами-демографами, при сохраняющихся тенденциях смертности и рождаемости и без принятия комплекса мер для улучшения здоровья численность населения Российской Федерации будет существенно сокращаться.
2.2. ЗАБОЛЕВАЕМОСТЬ НАСЕЛЕНИЯ
ОБЩИЕ ПОЛОЖЕНИЯ Заболеваемость - важнейшая составляющая комплексной оценки здоровья населения. Ее учет ведут практически все медицинские учреждения. Анализ заболеваемости необходим для управленческих решений на федеральном, региональном и муниципальном уровнях управления системой здравоохранения. Только на его основе возможны точное планирование и прогнозирование развития сети учреждений здравоохранения, оценка потребности населения в различных видах медицинской помощи. Показатели заболеваемости — один из критериев качества работы медицинских учреждений, системы здравоохранения в целом. Как объект научного исследования и практической деятельности учреждений здравоохранения заболеваемость — сложная система взаимосвязанных понятий. Основные источники информации о заболеваемости населения — обращения населения за медицинской помощью в лечебные учреждения, медицинские осмотры, данные патологоанатомических и судебно-медицинских исследований. Данные заболеваемости населения по обращаемости за медицинской помощью недостаточны для объективной оценки здоровья населения. Это связано с рядом причин: • субъективное отношение больного к своему заболеванию (в течение года за медицинской помощью не обращаются 25-30% населения, имеющие отклонения в здоровье); • разный уровень организации медицинской помощи на административных территориях (обеспеченность врачами и их квалификация, специализация медицинской помощи, радиус врачебного обслуживания и доступность помощи. разный уровень профилактической работы); • разное качество статистического учета (одну болезнь диагностируют разные врачи и учитывают несколько раз, например язвенную болезнь - терапевт и хирург; регистрируют разные учреждения: поликлиника, диспансер и др.). Кроме того, на обращаемость влияют культура населения, состояние участковой медицинской службы, квалификация врачей, «мода» на болезни и многие другие факторы. Для полной характеристики здоровья населения показатели заболеваемости по обращаемости необходимо уточнять и дополнять. Для этого используют данные, полученные при медицинских осмотрах. В зависимости от поставленных задач и используемых организационных технологий медицинские осмотры делят: • на предварительные: • периодические: • целевые. Предварительные медицинские осмотры проводят при поступлении на работу или учебу для определения соответствия состояния здоровья соискателя требованиям профессии или обучения, выявления заболеваний, которые могут прогрессировать в условиях работы с профессиональными вредностями или в процессе учебы. Цели периодических медицинских осмотров: • динамическое наблюдение за здоровьем работающих в условиях действия профессиональных вредностей: • своевременное выявление начальных признаков профессионального заболевания: • выявление общих заболеваний, препятствующих продолжению работы с вредными веществами и опасными производственными факторами. Целевые медицинские осмотры проводят для выявления ранних форм социально значимых заболеваний (злокачественные новообразования, туберкулез, сахарный диабет) и охватывают разные группы организованного и неорганизованного населения. Массовый медицинский осмотр будет качественным, если его проводит бригада специалистов. Однако такие осмотры связаны с необходимостью привлечения значительных кадровых, финансовых и материальных ресурсов. Стремление охватить медицинскими осмотрами как можно большую часть населения с привлечением ограниченного объема ресурсов обусловило разработку и внедрение в практическое здравоохранение скрининга. Скрининг - массовое обследование населения и выявление лиц с заболеваниями или их начальными признаками. Основная его цель - первичный отбор людей, требующих углубленного обследования, консультации узких специалистов, оптимизация выбора методов и сроков обследования, формирование групп повышенного риска. Этот метод обследования экономичнее обычных медицинских осмотров в 2-2,5 раза. Различают две основные формы скрининга: однопрофильный и многопрофильный. Однопрофильный (целевой) скрининг - система медико-организационных мероприятий для целевого выявления отдельных заболеваний или состояний. Многопрофильный (многоцелевой) скрининг — система медико-организационных мероприятий для выявления ряда заболеваний или состояний. В практическом здравоохранении все большее распространение получают организационные формы многопрофильного (многоцелевого) скрининга. Использование персонифицированных баз данных позволяет выделить заболевания, которые выявлены при медицинских осмотрах, но по поводу которых не было обращений в амбулаторно-поликлинические и другие лечебные учреждения. Эти дополнительно выявленные при медицинских осмотрах заболевания учитывают при расчете показателя исчерпанной заболеваемости населения. При хорошо спланированных и проведенных медицинских осмотрах дополнительно выявляют 1500-2000 случаев заболеваний на 1000 населения. Кроме того, для получения полной и объективной картины заболеваемости населения необходимо регистрировать случаи заболеваний, которые привели к гибели больного, но не были причиной его обращения в лечебно-диагностическое учреждение при жизни. Эти случаи регистрируют при патологоанатомических и судебно- медицинских исследованиях. Основной нормативный документ, который используют во всех странах мира для изучения заболеваемости и причин смертности, — Международная классификация болезней и проблем, связанных со здоровьем (МКБ): система 1'руппировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ пересматривается и утверждается ВОЗ примерно каждые 10 лет. В настоящее время действует МКБ 10-го пересмотра (МКБ-10). Классы болезней по МКБ-10 I - Некоторые инфекционные и паразитарные болезни. II - Новообразования. III — Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм. IV - Болезни эндокринной системы, расстройства питания и нарушения обмена веществ. V Психические расстройства и расстройства поведения. VI — Болезни нервной системы. VII - Болезни глаза и его придаточного аппарата. VIII — Болезни уха и сосцевидного отростка. IX - Болезни системы кровообращения. X — Болезни органов дыхания. XI — Болезни органов пищеварения. XII - Болезни кожи и подкожной клетчатки. XIII - Болезни костно-мышечной системы и соединительной ткани. XIV - Болезни мочеполовой системы. XV - Беременность, роды и послеродовый период. XVI Отдельные состояния, возникающие в перинатальном периоде. XVII — Врожденные аномалии (пороки развития), деформации и хромосомные нарушения. XVIII — Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках. XIX - Травмы, отравления и некоторые другие последствия воздействия внешних причин. XX — Внешние причины заболеваемости и смертности. XXI - Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения. Таким образом, для статистического анализа заболеваемости населения используют следующие основные статистические показатели: • первичная заболеваемость; • общая заболеваемость (распространенность, болезненность): • исчерпанная (истинная) заболеваемость.
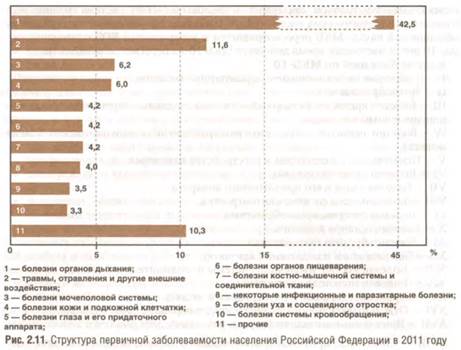
ЗАБОЛЕВАЕМОСТЬ В РФ Первичная заболеваемость регистрируется при установлении в данном году больному диагноза впервые в жизни. В 1992-2011 гг. в Российской Федерации первичная заболеваемость населения имела стойкую тенденцию к увеличению и в 2011 г. составила 79 690 на 100 тыс. населения. В структуре первичной заболеваемости населения РФ (рис. 2.11) на 1-м месте находятся БОД (42,5%), на 2-м травмы и отравления (11,6%). на 3-м — болезни мочеполовой системы (6,2%). Общая заболеваемость [учитывает не только новые случаи заболеваний, но и все случаи заболеваний которые были установлены в прошлые годы и послужили поводом обращения (первого посещения) в этом году] населения в последние 16 лет постоянно растет. Это обусловлено, с одной стороны, ростом доли пожилого населения и более эффективным выявлением заболеваний новыми методами диагностики, с другой — ухудшением здоровья населения и неэффективностью системы профилактики и лечения заболеваний.
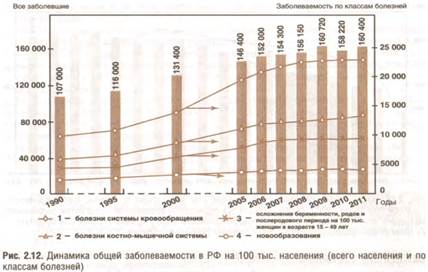
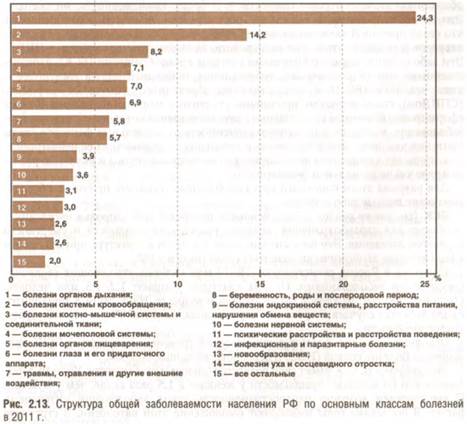
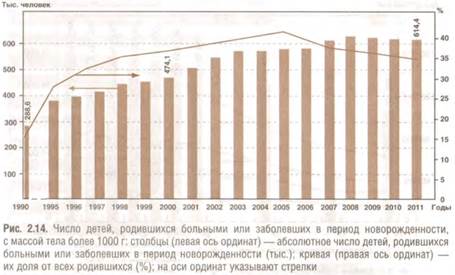
Например, дополнительные диспансерные осмотры работающего населения в 2006-2007 гг. в рамках ПНП «Здоровье» выявили не диагностированные ранее заболевания. По данным Федерального фонда ОМС (2009), из 13 млн обследованных к I группе здоровья, т.е. практически здоровых, относятся около 20% граждан трудоспособного возраста. Всего в 1990 г. было выявлено 158,3 млн случаев заболеваний, в 2007 г. — 219,5 млн, в 2008 г. — 221,7 млн, в 2009 г. — 228,1 млн, в 2010 г. — 226,2 млн, в 2011 г. — 229,2 млн, т.е. рост составляет 45%. В пересчете на 100 тыс. населения заболеваемость увеличилась на 50% (рис. 2.12). Наблюдаемый рост заболеваемости коррелирует с ростом смертности населения за этот период. Реальная заболеваемость, требующая врачебного вмешательства, может быть еще выше, чем регистрируемая. Связано это с тем, что часть населения из-за низкой доступности медицинской помощи, особенно ПМСП, не обращаются в медицинские учреждения. Из рис. 2.12 видно, что с 1990 по 2011 г. увеличилось число случаев заболеваний, приводящих к смерти: число БСК увеличилось в 2 раза, онкологических — на 60%. Частота заболеваний, приводящих к инвалидности (заболевания костномышечной системы и соединительной ткани, осложнения беременности, родов и послеродового периода), выросла в 2 раза. В структуре общей заболеваемости в 2011 г. преобладают БОД (24,3%) и БСК (14,2%) (рис. 2.13). С 1990 г. отмечено увеличение числа детей, родившихся больными или заболевших в период новорожденности, и эта отрицательная динамика сохраняется (рис. 2.14). В 2000-2011 гг. больными оказались почти 40% родившихся детей.
ВАЖНЕЙШИЕ СОЦИАЛЬНО ЗНАЧИМЫЕ БОЛЕЗНИ
Социально-экономические реформы в стране в конце XX в. девальвировали общепринятые человеческие ценности — доброту, нравственность, милосердие. Это не могло не вызвать в обществе рост агрессии, ненависти, озлобленности, что стало причиной увеличения числа реактивных психозов, депрессии, тяжелых неврозов и психосоматических расстройств, алкоголизма, наркомании и ИППП. Эти заболевания, наряду с болезнями системы кровообращения (БСК), злокачественными новообразованиями, туберкулезом, инфекцией вируса иммунодефицита человека (ВИЧ) и синдромом приобретенного иммунного дефицита (СПИДом), стали ведущими причинами ухудшения здоровья населения. В итоге сформирован порочный круг, главные связующие звенья которого - социопатии: заболевания, имеющие выраженную зависимость от социальных факторов среды обитания человека. Эти заболевания и состояния — индикаторы ее неблагополучия, приводят к снижению экономического потенциала страны и являются реальной угрозой национальной безопасности. Для разрыва этого порочного круга необходимо устранить причины, обусловливающие данные заболевания. БСК (см. также раздел 2.5) — основная опасность для здоровья населения и проблема для здравоохранения, ведущая причина инвалидности и смертности взрослого населения. Эти болезни занимают 1-е место в структуре причин смерти в большинстве экономически развитых стран мира и в РФ. Ежегодно в России регистрируют 18-19 млн человек, страдающих сердечнососудистыми заболеваниями. От них ежегодно умирают 1,2-1,5 млн человек, среди них 200 тыс. человек в трудоспособном возрасте. На долю БСК приходится около 56% всех случаев смерти, 47% случаев инвалидности, 9% временной утраты трудоспособности. Основные причины, формирующие высокий уровень смертности от БСК: ишемическая болезнь сердца (ИБС) и цереброваскулярные болезни. Заболеваемость БСК имеет свои возрастно-половые особенности. Уровень заболеваемости по данным обращаемости у женщин в 1,5 раза выше, чем у мужчин. С увеличением возраста распространенность таких заболеваний интенсивно растет. В последние годы наблюдают омоложение этой патологии. В структуре распространенности БСК ИБС составляет 23%, уступая первое место гипертонической болезни — 36%. Врачи Американской ассоциации сердца называют артериальную гипертензию (АГ) «молчаливым и таинственным убийцей». Опасность этого заболевания в том, что у многих больных она протекает бессимптомно, и они чувствуют себя здоровыми. Существует понятие «закон половинок»: не знают о своем заболевании 1/2 всех людей с АГ; лечат ее только 1/2 тех, кто знает о ней; эффективно ее лечат только 1/2 из них. БСК наносят значительный экономический ущерб государству за счет заболеваемости, инвалидности и смертности. По данным экспертных оценок, экономический ущерб только от АГ, ИБС и цереброваскулярных болезней ежегодно составляет около 35 млрд рублей. В связи с исключительной социальной и экономической значимостью сосудистых заболеваний Минздрав России реализует комплекс мероприятий, направленных на улучшение медицинской помощи таким больным: • создание эффективной системы профилактики АГ в группах риска; • разработка и внедрение современных методов ранней диагностики, лечения и реабилитации больных с осложнениями в рамках реализации подпрограммы «Артериальная гипертония» федеральной целевой программы «Предупреждение и борьба с социально значимыми заболеваниями (2007- 2011)»; • создание сети сосудистых отделений и региональных сосудистых центров; • внедрение новых эффективных технологий диагностики и лечения инсульта, других цереброваскулярных нарушений, ИБС; • мультидисциплинарная ранняя реабилитация больных, перенесших инсульт, ангиопластика и стентирование, малоинвазивные нейрохирургические методы лечения геморрагического инсульта, аневризм. Злокачественные новообразования занимают 2-е место в структуре причин инвалидности и смертности населения Российской Федерации. По данным международной статистики, в мире ежегодно регистрируют около 7 млн случаев заболеваний злокачественными новообразованиями и более 5 млн смертей от них. В России ежегодно заболевают онкологическими болезнями более 500 тыс. человек, из них более 3 тыс. детей. У больных с впервые зарегистрированными злокачественными новообразованиями около 40% заболеваний выявляют в III- IV стадиях. На конец 2011 г. на учете онкологической службы находились около 2,9 млн пациентов, т.е. 2% населения страны. Из них сельские жители составили 19,8%. В 2011 г. в России от новообразований умерли 292,4 тыс. человек — 15% всех умерших. В течение последних 20 лет число умерших от злокачественных новообразований постоянно растет, и не только в старших возрастных группах, но и среди детей. Уровень и структура смертности от злокачественных новообразований тесно связаны с полом и возрастом. Смертность мужчин в 2 раза выше, чем женщин. Более высокий уровень смертности обусловлен большей распространенностью у мужчин рака внутренних органов: пищевода (в 2 раза), желудка, трахеи, легких (в 7 раз). В структуре первичной заболеваемости мужчин 1-е место занимают злокачественные новообразования трахеи, бронхов, легких, 2-е — рак предстательной железы, 3-е — рак желудка. В структуре первичной заболеваемости женщин 1-е место принадлежит раку молочной железы, 2-е — раку шейки и тела матки, 3-е — раку желудка. Экономические потери от злокачественных новообразований составляют свыше 100 млрд рублей в год. Придавая большую значимость борьбе со злокачественными новообразованиями, Минздрав России разработал национальную онкологическую программу, предполагающую: • проведение мероприятий первичной профилактики онкологических заболеваний на основе диспансеризации трудоспособного населения по единому стандарту обследования для раннего выявления лиц из групп высокого риска: • повышение онкологической настороженности врачей «первичного контакта» и диспансерное наблюдение за выявленными онкологическими больными; • внедрение средств телемедицины с обменом информацией между региональными, межрайонными онкологическими диспансерами и онкологическими кабинетами учреждений здравоохранения общей лечебной сети; • развитие отечественного производства диагностического и лечебного оборудования, противоопухолевых лекарственных средств, оснащение современным медицинским оборудованием региональных онкологических диспансеров. Туберкулез занимает особое место среди социальных болезней. В настоящее время около 1/3 населения нашей планеты инфицировано Mycobacterium tuberculosis. В России в 2010 г. на учете фтизиатрической службы находилось более 250 тыс. больных туберкулезом. С начала 1990-х гг. первичная заболеваемость и смертность населения от туберкулеза выросли. Первичная заболеваемость возросла в 2,1 раза и составила 73 на 100 тыс. населения в 2011 г., смертность — 15,3 на 100 тыс. населения в 2010 г., возросла в 1,6 раза (рис. 2.15). Больные трудоспособного возраста составили 75% умерших.
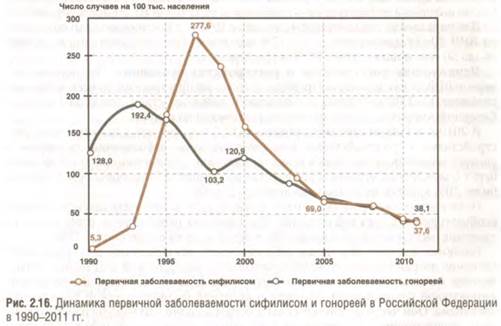
Среди всех форм активного туберкулеза преобладает туберкулез органов дыхания (96%), среди внелегочных форм — туберкулез мочеполовых органов (1,5%). Туберкулез в запущенной форме выявляют у 30% больных. Мужчины болеют туберкулезом в 2-3 раза чаще женщин. Особенно неблагополучно обстоит дело с туберкулезом в пенитенциарных учреждениях, где заболеваемость — 1302 на 100 тыс. подследственных и осужденных, что превышает средний по стране показатель в 17 раз. ИППП — большая группа болезней: сифилис, гонорея, трихомоноз, хламидиоз, герпес урогенитальный. Как и большинство социопатий, эти заболевания «расцветают» в период социальной и экономической нестабильности общества. Крайне тревожен на фоне роста заболеваемости венерическими болезнями взрослых рост заболеваемости детей и подростков. В структуре ИППП в 2011 г. 1-е ранговое место принадлежит трихомонозу (159,2 тыс. человек), 2-е — гонококковой инфекции (54,5 тыс. человек), 3-е — сифилису (53,8 тыс. человек). С начала и до середины 1990-х гг. отмечен резкий всплеск заболеваемости ИППП, в первую очередь сифилисом (рис. 2.16). В 1993-2010 гг. заболеваемость сифилисом детей выросла в 11 раз, врожденным сифилисом — в 20 раз. В последние годы ситуация с венерическими заболеваниями несколько стабилизирована. Но первичная заболеваемость сифилисом до сих пор в 7 раз выше, чем была до 1990-х гг.
ИППП следует расценивать как «болезни поведения». Особенности, которые выделяют больных с ИППП из общего числа несовершеннолетних, позволяют составить их медико-социальный портрет: проживание в неполных семьях с алкогольным анамнезом, психопатологические черты характера, которые усугубляются на фоне безнадзорности, злоупотребления алкоголем и приводят к криминогенному поведению, сопровождающемуся беспорядочными связями. Психические заболевания и сексуальные отклонения — нередкие причины ИППП среди несовершеннолетних. Несмотря на кажущуюся легкость ИППП, они приводят в будущем к тяжелым последствиям: бесплодие, внутриутробное инфицирование плода, стойкие нарушения репродуктивного здоровья. Таким образом, ИППП у несовершеннолетних — риск «социальной инвалидности» во взрослой жизни. ВИЧ-инфекция и СПИД. По оценке специалистов ООН, в начале XXI в. в мире проживало около 35 млн ВИЧ-инфицированных, в том числе более 1,2 млн детей. Каждый день в мире регистрируют в среднем 8000 новых случаев ВИЧ-инфекции, преимущественно среди лиц молодого возраста. Наиболее катастрофический характер распространения ВИЧ-инфекции приняло в странах Африки. К концу 2011 г. в России зарегистрировано всего 422,3 тыс. ВИЧ-инфицированных, из них 1012 детей. Однако специалисты считают, что истинное число ВИЧ-инфицированных пациентов во много раз больше. Наиболее часто поражены ВИЧ-инфекцией потребители наркотиков, работники коммерческого секса и заключенные. Среди потребителей наркотиков распространенность ВИЧ- инфекции в различных субъектах РФ составляет 8-64%, среди работников коммерческого секса — 6%, среди заключенных - 5%. ВИЧ-инфекция часто поражает молодое население: у молодых людей в возрасте 15-30 лет выявляют 75% зарегистрированных случаев ВИЧ-инфекции. В течение последних 5 лет доля женщин среди ВИЧ-инфицированных пациентов выросла в 2 раза. В 2010 г. у ВИЧ-инфицированных матерей родились 10 473 ребенка, умерли в первые дни жизни 46 из них. Наибольшее число детей, рожденных у ВИЧ-инфицированных матерей, зарегистрировано в Свердловской, Самарской, Иркутской областях, Москве и Санкт-Петербурге. Инкубационный период ВИЧ- инфекции продолжителен и у разных людей в значительной степени варьирует. Около половины инфицированных заболевают в течение 10 лет после заражения. Для управления эпидситуацией начиная с 1990 г. в России ежегодно обследуют на ВИЧ 20-24 млн человек — 15-17% населения. При этом ежегодно выявляют около 50 тыс. новых случаев ВИЧ-инфекции. Психические расстройства и расстройства поведения. По данным экспертов ВОЗ, психические расстройства широко распространены во всем мире, ими страдают 10-15% населения экономически развитых стран Западной Европы и Северной Америки, 2,5-5% населения развивающихся стран. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2024 stydopedia.ru Все материалы защищены законодательством РФ.
|
 Рис. 2.9. Динамика общего коэффициента рождаемости в России, «старых» и «новых» странах ЕС (на 1000 населения) с 1980 по 2010-2011 г., цель для РФ к 2018 г.
Рис. 2.9. Динамика общего коэффициента рождаемости в России, «старых» и «новых» странах ЕС (на 1000 населения) с 1980 по 2010-2011 г., цель для РФ к 2018 г.