|
|
Анатомические механизмы статики и динамики 12 глава
По степени развития мышечной ткани в стенке вен они разделяются на вены волокнистого типа – в них мышечная оболочка не развита (вены твердой и мягкой мозговых оболочек, сетчатки глаза, костей, селезенки, плаценты, яремные и внутренняя грудная вены) и вены мышечного типа. В венах верхней части туловища, шеи и лица, верхней полой вене кровь продвигается пассивно вследствие своей тяжести. В их средней оболочке присутствует небольшое количество мышечных элементов. В венах пищеварительного тракта мышечная оболочка развита неравномерно. Благодаря этому вены могут расширяться и выполнять функцию депонирования крови. Среди вен крупного калибра, в которых слабо развиты мышечные элементы, наиболее типична верхняя полая вена. Движение крови к сердцу по этой вене происходит благодаря силе тяжести, а также присасывающему действию грудной полости во время вдоха. Фактором, стимулирующим венозный приток к сердцу, является также отрицательное давление в полости предсердий при их диастоле.
Особым образом устроены вены нижних конечностей. Стенка этих вен, особенно поверхностных, должна противостоять гидростатическому давлению, создаваемому столбом жидкости (крови). Глубокие вены поддерживают свою структуру благодаря давлению окружающих мышц, но поверхностные вены такого давления не испытывают. В этой связи стенка последних значительно толще, в ней хорошо развит мышечный слой средней оболочки, содержащий продольно и циркулярно расположенные гладкомышечные клетки и эластические волокна. Продвижение крови по венам может происходить также за счет сокращения стенок лежащих рядом артерий (см. Атл.).
Характерной особенностью этих вен является наличие клапанов (см. Атл.). Это полулунные складки внутренней оболочки (интимы), обычно
расположенные попарно у слияния двух вен. Клапаны имеют форму карманов, открытых в сторону сердца, что исключает обратный ток крови под действием силы тяжести. На поперечном срезе клапана видно, что снаружи створки его покрыты эндотелием, а основу составляет тонкая пластинка соединительной ткани. В основании створок клапанов находится небольшое количество гладкомышечных клеток. Обычно проксимальнее места прикрепления клапана вена слегка расширяется. В венах нижней половины тела, где кровь продвигается против действия силы тяжести, мышечная оболочка развита лучше и клапаны встречаются чаще. Клапанов нет в полых венах (отсюда их название), в венах почти всех внутренностей, мозга, головы, шеи и в мелких венах.
Направление вен не такое прямое, как артерий – они характеризуются извилистым ходом. Еще одной особенностью венозной системы является то, что многие артерии мелкого и среднего калибра сопровождаются двумя венами. Часто вены разветвляются и вновь соединяются друг с другом, образуя многочисленные анастомозы. Во многих местах имеются хорошо развитые венозные сплетения: в малом тазе, в позвоночном канале, вокруг мочевого пузыря. Значение этих сплетений можно проследить на примере внутрипозвоночного сплетения. При наполнении кровью оно занимает те свободные пространства, которые образуются при смещении спинно-мозговой жидкости при изменении положения тела или при движениях. Таким образом, строение и расположение вен зависит от физиологических условий тока крови в них.
Кровь не только течет в венах, но и резервируется в отдельных участках русла. В кровообращении участвует примерно 70 мл крови на 1 кг массы тела и еще 20–30 мл на 1 кг находятся в венозных депо: в венах селезенки (примерно 200 мл крови), в венах воротной системы печени (около 500 мл), в венозных сплетениях желудочно-кишечного тракта и кожи. Если при напряженной работе необходимо увеличить объем циркулирующей крови, она выходит из депо и вступает в общую циркуляцию. Депо крови находятся под контролем нервной системы.
Иннервация кровеносных сосудов. Стенки кровеносных сосудов богато снабжены двигательными и чувствительными нервными волокнами. Афферентные окончания воспринимают информацию о давлении крови на стенки сосудов (барорецепторы) и содержании в крови таких веществ, как кислород, углекислый газ и других (хеморецепторы). Барорецепторные нервные окончания, наиболее многочисленные в дуге аорты и в стенках крупных вен и артерий, образованы терминалями волокон, проходящих в составе блуждающего нерва. Многочисленные барорецепторы сконцентрированы в каротидном синусе, расположенном вблизи бифуркации (раздвоения) общей сонной артерии. В стенке внутренней сонной артерии находится каротидное тельце. Его клетки чувствительны к изменению концентрации кислорода и углекислого в крови, а также ее рН. На клетках образуют афферентные нервные окончания волокна языкоглоточного, блуждающего и синусного нервов. По ним информация поступает в центры ствола мозга, регулирующие деятельность сердца и сосудов. Эфферентная иннервация осуществляется волокнами верхнего симпатического ганглия.
Кровеносные сосуды туловища и конечностей иннервируются волокнами вегетативной нервной системы, в основном симпатическими, проходящими в составе спинно-мозговых нервов. Подходя к сосудам, нервы ветвятся
и образуют в поверхностных слоях стенки сосуда сплетение (см. Атл.). Отходящие от него нервные волокна формируют второе, надмышечное или пограничное, сплетение на границе наружной и средней оболочек. От последнего волокна идут к средней оболочке стенки и образуют межмышечное сплетение, которое особенно выражено в стенке артерий. Отдельные нервные волокна проникают к внутреннему слою стенки. В состав сплетений входят как двигательные, так и чувствительные волокна.
2.4. ЗАКОНОМЕРНОСТИ РАСПРЕДЕЛЕНИЯ АРТЕРИЙ И ВЕН В ТЕЛЕ
Распределение артерий и вен в теле, их ветвление, топография и калибр характеризуют ангиоархитектонику органа. Она обусловлена функциями органов, их индивидуальным и историческим развитием.
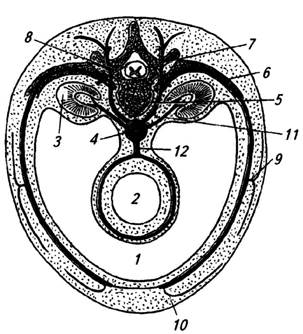
У млекопитающих и человека, несмотря на всю сложность преобразований их организации, в распределении кровеносных сосудов сохраняются черты, унаследованные от примитивных водных предков: продольное положение аорты, метамерное отхождение ее парных пристеночных ветвей к сегментам туловища и ветвей к парным органам (почкам, половым железам) (рис. 2.10). Особенно отчетливо метамерность сохраняется в топографии межреберных и поясничных артерий и вен. Непарность ветвей нисходящей аорты, идущих к непарным органам (кишечной трубке и ее производным) – явление вторичное, так как на ранних эмбриональных стадиях они парны.
В строении скелета и сосудистой системы заметен явный параллелизм. Артерии ветвятся и следуют соответственно костной основе конечностей: вдоль плеча и бедра, имеющих по одной кости, тянется одна главная артерия; на предплечье и голени, скелет которых состоит из двух костей, – артерий две; на стопе и кисти – соответственно пяти пальцам – пять пар артерий. На периферии разные артерии соединяются анастомозами.
Главные артерии всегда следуют к снабжаемым органам кратчайшим путем, чем экономятся усилия, затрачиваемые сердцем на проталкивание крови, и ускоряется ее доставка. Крупные сосуды всегда лежат на сгибательной стороне туловища или конечностей, как более укрытой и защищенной. Здесь сосуды менее подвержены повреждениям, что очень важно, так как артериальные кровотечения могут быть смертельными. Кроме
Рис. 2.10. Сосудистый сегмент:
1 – целом; 2 – кишечная трубка; 3 – почка; 4 – аорта; 5 – сегментарный пристеночный сосуд с вентральной (6) и дорсальной (7) ветвями, веткой к спинному мозгу (8), латеральной (9) и вентральной (10) кожными ветками; 11 – сосудистые ветви к парным и 12 – к непарным внутренним органам
того, сгибательная сторона представляет собой более короткий путь. На пальцах более защищены не сгибательные, а боковые поверхности. Именно на них проходят пальцевые артерии.
В области суставов с большим размахом движения всегда развиты окольные пути и сосудистые сети, исключающие возможность чрезмерного растяжения артерий и предупреждающие остановку кровообращения при их сжатии или поражении. Развитие сосудистой сети соответствует степени подвижности сустава – чем больше размах движений, тем более развита эта сеть.
Артерии могут ветвиться по магистральному или рассыпному типу. Обычно сосуды отходят от магистралей на уровне расположения органов, которым они доставляют кровь. Если орган в онтогенезе смещается с места первоначальной закладки, как, например, диафрагма или половые железы, то сосуд не изменяет места своего отхождения от магистрали и поэтому тянется к нему на значительном протяжении. Особенности хода и разветвления артерий обусловлены характером гидродинамики сосудистого русла. Кривизна сосуда уменьшает сопротивление его стенки при движении крови. Например, ветви, отходящие от дуги аорты, начинаются в том участке, где при повороте потока крови возникает зона повышенного ее давления. Большое значение имеет угол, под которым отходит артерия от основного ствола – чем он больше, тем медленнее кровоток в артерии.
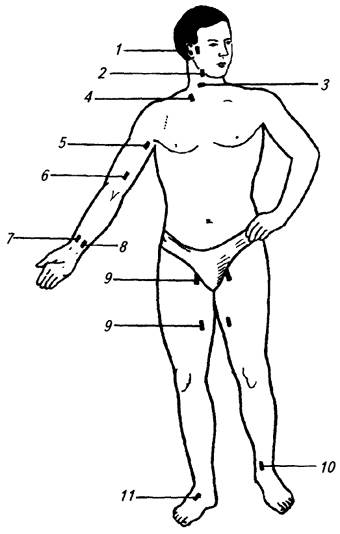
Артерии обычно залегают глубоко между мышцами, но в таких местах, где мышцы оказывают на них наименьшее давление. Однако на коротком отрезке своего пути артерии могут идти и поверхностно; тогда легко прощупать и сосчитать пульсовые удары. Знание подобных мест важно при оказании первой помощи, когда можно приостановить кровотечение прижатием поврежденной артерии (рис. 2.11). На конечностях это достигается также наложением жгута, но во избежание омертвения тканей – не более чем на 2 часа. Как правило, жизненно важные органы получают кровь из двух и даже нескольких артерий, причем одна из них – главная и наиболее крупная, а остальные – побочные. Главная артерия проникает в орган через его ворота. В органах или около них отдельные мелкие артерии соединяются между собой веточками – артериальными анастомозами. Такие боковые связи
Рис. 2.11. Места пережатия артерий при кровотечениях:
1 – поверхностной височной; 2 – наружной челюстной; 3 – общей сонной; 4 – подключичной; 5 – подкрыльцовой; 6 – плечевой; 7 – лучевой; 8 – локтевой; 9 – бедренной; 10 – передней большеберцовой; 11 – тыльной артерии стопы
имеют большое значение для бесперебойного кровоснабжения органов (кишечника, мышц и т.п.) при необходимости усиленной доставки крови к органу при его усиленной работе или же при различных физиологических затруднениях для притока крови по основной артерии. В случаях выключения главной артерии (ранения, перевязки при операциях, закупорки и т.п.) анастомозы боковых ветвей могут служить путями окольного, или коллатерального, кровообращения. При этом второстепенные сосуды постепенно увеличиваются в диаметре и полностью заменяют главную артерию.
В большом круге кровообращения различают поверхностные и глубокие вены. Поверхностные вены лежат в подкожной клетчатке и, если в ней мало жировой ткани, отчетливо просвечивают сквозь кожу в виде голубоватых стволов или сети. Они особенно развиты на шее и конечностях и у людей тяжелого физического труда заметны сильнее. Наиболее крупные из них используют для внутривенных введений лекарственных веществ, а также для взятия крови. Поверхностные вены связаны с глубокими при помощи анастомозов, что обеспечивает лучший отток крови при нарушении его некоторыми неудобными позами или патологическими изменениями.
Глубокие вены расположены главным образом по ходу артерий, вследствие чего им присвоены одинаковые с этими артериями названия. Вены вместе с магистральными артериями и нервными стволами образуют сосудисто-нервные пучки. Артерии среднего и малого калибра обычно сопровождаются двумя венами-спутницами, многократно анастомозирующими между собой. В результате общая емкость вен может в 2–3 и более раз превосходить объем артерий. Вены полостных органов и все крупные вены одиночны. Варианты ветвления в венозной системе встречаются гораздо чаще, чем в артериальной.
В развитии изменений органов и тканей при старении большую роль играет состояние сосудистого русла, особенно артерий. Изменяется прочность сосудистой стенки, что ведет к увеличению емкости артериальных сосудов. Внутренняя оболочка сосудов утолщается, нарушается целостность эндотелия, он становится менее гладким, что может привести к образованию тромбов в просвете сосуда. Следствием этого является нарушение питания сосудистой стенки и ее частичная деструкция. Соединительная ткань наружной оболочки также подвержена изменениям. Здесь происходит неравномерное отложение коллагена и уменьшение количества клеток. В толще стенки откладывается холестерин. Результатом описанных изменений является сужение просвета сосудов, снижение эластичности их стенок. Нарушение прочности стенок вен, ее истончение, а также неравномерное утолщение и уплотнение, особенно в области клапанов, приводит к возникновению расширений, чередующихся с суженными участками (варикозное расширение вен) и нарушению оттока крови. Контрольные вопросы Охарактеризуйте круги кровообращения, какова их функция? Какие виды кровеносных сосудов вы знаете? Опишите строение стенки сосудов разных видов. Каково функциональное значение слоев сосудистой стенки? Опишите строение и функциональное значение сосудов, образующих микроциркуляторное русло. Дайте характеристику структурно-функциональным особенностям венозной системы человека. В чем заключаются основные закономерности распределения артерий и вен в теле человека? 2.5. СОСУДЫ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ 2.5.1. Артерии большого круга кровообращения
Аорта (aorta) – крупный непарный сосуд, с которого начинается большой круг кровообращения (см. Атл.). Аорта является артерией эластического типа. Это основная магистраль, от которой берут начало артерии, снабжающие кровью все тело.
Аорта начинается от левого желудочка и доходит до уровня IV поясничного позвонка. Топографически она подразделяется на восходящую аорту, дугу и нисходящую аорту.
Восходящая аорта (aorta ascendens) начинается из левого желудочка с расширения, луковицы аорты. На границе левого желудочка и аорты расположен полулунный клапан. В начальном сегменте диаметр аорты достигает 30 мм, а затем уменьшается до 20–22 мм. Она идет вверх и несколько вправо и лежит еще в полости околосердечной сумки – перикарда (см. Атл.). Справа от восходящей аорты проходит верхняя полая вена (см. Атл.), а слева – легочная артерия. Восходящая аорта отдает только две ветви – венечные артерии сердца. На уровне соединения II правого ребра с грудиной она переходит в дугу аорты (см. Атл.).
Дуга аорты (arms aortae) (рис. 2.12) направлена справа налево и спереди назад, лежит вне перикарда позади рукоятки грудины и отделена от нее жировой клетчаткой, которая появляется на месте тимуса (вилочковой железы), расположенной здесь у детей и подростков. Сзади от дуги аорты находится бифуркация трахеи, снизу – раздвоение легочного ствола. Вогнутая часть дуги аорты соединена с началом левой легочной артерии или легочным стволом артериальной связкой.
От дуги аорты отходят три крупные артерии, питающие голову, шею и верхние конечности: плечеголовной ствол, левая общая сонная и подключичная артерии. По мере отхождения этих ветвей диаметр аорты заметно уменьшается. На уровне IV грудного позвонка дуга аорты переходит в грудную аорту.
Нисходящая аорта (aorta descendens) – самый длинный отдел аорты. На уровне XII грудного позвонка она проходит сквозь диафрагму, выше которой называется грудной аортой, ниже – брюшной.
Грудная аорта (aorta thoracalis) проходит по грудной полости впереди позвоночника. Ее ветви питают внутренние органы этой полости, а также стенки грудной и брюшной полостей.
Брюшная аорта (aorta abdominalis) лежит на поверхности тел поясничных позвонков, за брюшиной, позади поджелудочной железы, двенадцатиперстной кишки и корня брыжейки тонких кишок. Аорта отдает крупные ветви к внутренностям в брюшной полости. На уровне IV поясничного позвонка она делится на две общие подвздошные артерии, питающие стенки и внутренности таза и нижние конечности. От места разделения аорты, как бы продолжая ее ствол, идет тонкая срединная крестцовая артерия.
Ветви дуги аорты. От выпуклой стороны дуги аорты отходят последовательно справа налево плечеголовной ствол, левая общая сонная и левая подключичная артерии (см. рис. 2.1; см. Атл.).
Плечеголовной ствол (truncus brachiocephalicus) имеет длину около 3 см, идет вверх и вправо и на уровне правого грудинно-ключичного сустава делится на правую общую сонную и правую подключичную артерии (см. рис. 2.12; см. Атл.).
Рис. 2.12. Ветви начального отдела и дуги аорты:
А – артерии, отходящие от восходящей аорты и дуги; Б – проекции ветвей аорты на поверхность тела; 1 – левая общая сонная артерия; 2 – левая подключичная; 3 – дуга аорты; 4 – нисходящая аорта; 5 – луковица аорты; 6 – левая и 7 – правая коронарные артерии; 8 – восходящая аорта; 9 – плечеголовной ствол; 10 – правая подключичная; 11 – правая общая сонная артерия; 12 – внутренняя и 13 – наружная сонные артерии
Общая сонная артерия (a. carotis communis) справа отходит от плечеголовного ствола, слева – от дуги аорты. Длина правой артерии 6–12 см, левая на 2–3 см длиннее.
Выйдя из грудной полости, общая сонная артерия поднимается в составе сосудисто-нервного пучка шеи латеральнее трахеи и пищевода по передней поверхности поперечных отростков шейных позвонков; ветвей не дает. На уровне верхнего края щитовидного хряща делится на внутреннюю и наружную сонные артерии. В месте разделения общей сонной артерии на наружную и внутреннюю находится скопление хеморецепторных нервных окончаний и капилляров – каротидное тельце. Вблизи от места деления артерия проходит впереди поперечного отростка VI шейного позвонка, к которому может быть прижата для остановки кровотечения.
Наружная сонная артерия (a. carotis externa) (см. Атл.), поднимаясь вдоль шеи под поверхностной пластинкой шейной фасции, а выше проходит сквозь толщу околоушной слюнной железы. По ходу артерии от нее отходят несколько крупных ветвей: верхнещитовидная и язычная артерии идут к щитовидной железе и языку и отдают ветви к подъязычной кости и связанным с ней мышцам, мышцам шеи, глотке, гортани, надгортаннику, языку, дну ротовой полости, деснам и крупная лицевая артерия.
Лицевая артерия (a. facialis) перегибается через край нижней челюсти впереди жевательной мышцы и может быть здесь прижата к кости в случае кровотечения в области лица. Она кровоснабжает глотку, мягкое небо, язычную и небную миндалины, подчелюстную и подъязычную слюнные железы, кожу и мышцы лица, подбородок, губы, наружный нос, нижнее веко и образует сплетения в толще щеки. Лицевая артерия анастомозирует
с ветвями одноименной артерии противоположной стороны, образуя околоротовой артериальный круг, а также с височной, челюстной и язычной артериями и глазничной артерией – одной из крупных ветвей внутренней сонной артерии.
Еще выше от наружной сонной артерии отходят ветви к задней части головы, кровоснабжающие мышцы и кожу шеи и затылка, твердую мозговую оболочку, ушную раковину, барабанную полость.
Медиальнее височно-нижнечелюстного сустава наружная сонная артерия делится на две конечные ветви. Одна из них – поверхностная височная артерия (a. temporalis superficiales) – располагается непосредственно под кожей виска, впереди наружного слухового отверстия, где может быть прижата к костям; она питает околоушную слюнную железу, мимические и височную мышцы, ушную раковину, кожу лба и волосистой части головы. Другая, глубокая ветвь – верхнечелюстная артерия (a. maxillaris), питает нижнечелюстной сустав, верхнюю и нижнюю челюсти и зубы, жевательные и мимические мышцы, стенки глазницы, носовой и ротовой полостей и смежные с ними органы, наружное и среднее ухо; отдает среднюю артерию мозговой оболочки (a. meningea media), которая проникает в череп через остистое отверстие и кровоснабжает височный, лобный и теменной участки твердой мозговой оболочки, тройничный узел, слуховую трубу.
Внутренняя сонная артерия (а. саrotis interna) поднимается сбоку от глотки к основанию черепа, входит в него через одноименный канал височной кости и, прободая твердую мозговую оболочку, отдает крупную ветвь – глазничную артерию, а затем на уровне перекреста зрительных нервов делится на свои концевые ветви: переднюю и среднюю мозговые артерии (см. Атл.).
Глазничная артерия (a. ophthalmiса) входит в глазницу через зрительный канал и у медиального угла глаза распадается на концевые ветви. Они идут к глазному яблоку, его мышцам, верхнему и нижнему векам, слезной железе. Несколько ветвей, входят в глазное яблоко вместе со зрительным нервом. Одна из них, центральная артерия сетчатки, возле сетчатки распадается на несколько веточек. Другие ветви направляются к сосудистой и белочной оболочкам и радужке. Концевые ветви глазничной артерии выходят за пределы глазницы, снабжают кожу и мышцы лба и спинки носа, анастомозируя с концевыми разветвлениями лицевой артерии. Кроме того, некоторые веточки выходят из глазницы через ее медиальную стенку и кровоснабжают переднюю черепную ямку (передняя артерия мозговой оболочки – a. meningea anterior) и стенки носовой полости.
Подключичная артерия (a. subclavia), начинаясь справа от плечеголовного ствола, а слева от дуги аорты, огибает верхушку легкого и выходит через верхнее отверстие грудной клетки (Атл., 55). На шее подключичная артерия появляется вместе с плечевым нервным сплетением и лежит поверхностно, что может быть использовано для остановки кровотечения и введения фармакологических препаратов. Артерия перегибается через 1 ребро и, пройдя под ключицей, попадает в подмышечную яму, где уже называется подкрыльцовой. Пройдя яму, артерия под новым названием – плечевой – выходит на плечо и в области локтевого сустава делится на свои концевые ветви – локтевую и лучевую артерии.
Подключичная артерия отдает ряд ветвей (см. Атл.). Одна из них – позвоночная артерия (a. vertebralis) – отходит на уровне поперечного отростка VII шейного позвонка,
поднимается вертикально вверх и через отверстия поперечно-реберных отростков VI–I шейных позвонков и через большое затылочное отверстие входит в полость черепа в подпаутинное пространство. По пути она отдает ветви, проникающие через позвоночные отверстия к спинному мозгу и его оболочкам.
Остальные ветви подключичной артерии питают собственные мышцы туловища и шеи. На уровне отхождения позвоночной артерии от нижней поверхности подключичной артерии берет начало внутренняя грудная артерия (a. thoracica interna). Она направляется к грудине и спускается по внутренней поверхности I–VII реберных хрящей. Ветви этой артерии направляются к лестничным мышцам шеи, мышцам плечевого пояса, щитовидной железе, тимусу, грудине, диафрагме, к межреберным промежуткам, мышцам груди, перикарду, переднему средостению, к трахее и бронхам, молочной железе, глотке, гортани, пищеводу, прямой мышце живота, связкам печени, коже груди и в области пупка.
Ниже от подключичной артерии отходят ветви к задней части шеи и мышцам спины, а также отдельные веточки к спинному мозгу, которые в спинно-мозговом канале образуют анастомозы с ветвями позвоночных артерий.
Подкрыльцовая артерия (a. axillaris) (см. Атл.) является прямым продолжением подключичной артерии, лежит в подмышечной яме, окруженная нервами плечевого сплетения. Сосуд прикрыт лишь фасцией, кожей и лимфатическими узлами. Его поверхностное расположение может быть использовано для пережатия с целью остановки кровотечения. От подкрыльцовой артерии отходят ветви, снабжающие ключицу, лопатку, мышцы плечевого пояса, межреберные и зубчатые мышцы, плечевой и ключично-акромиальный суставы, а также подмышечные лимфатические узлы и молочную железу. Подкрыльцовая артерия продолжается в плечевую артерию.
Плечевая артерия (a. brachialis) (см. Атл.) начинается у нижнего края большой грудной мышцы и лежит на плече поверхностно, медиальнее двуглавой мышцы. Пульсация артерии может быть прощупана почти на всем ее протяжении, и ее легко найти для остановки кровотечения.
Плечевая артерия в пределах своей верхней трети отдает глубокую артерию плеча, которая огибает плечевую кость и питает трехглавую мышцу, а затем дает ветви к мышцам передней группы плеча (клюво-плечевой, плечевой, двуглавой, дельтовидной) и к плечевой кости. Кроме того, плечевая артерия отдает ветви, спускающиеся к локтевому суставу – верхнюю и нижнюю локтевые окольные артерии.
Лучевая артерия (a. radialis), продолжая направление плечевой, идет параллельно лучевой кости. У дистального конца она располагается так поверхностно, что ее пульсация легко прощупывается. Пройдя шиловидный отросток лучевой кости, артерия поворачивает на тыл кисти (см. Атл.), откуда возвращается через первый межпястный промежуток на ладонь, где переходит в глубокую ладонную дугу. Лучевая артерия отдает ветви к мышцам предплечья, в ладонную и тыльную сети запястья, в поверхностную ладонную дугу, к большому пальцу, а также лучевую возвратную артерию к локтевому суставу, которая принимает участие в образовании его сосудистой сети.
Локтевая артерия (a. ulnaris) (см. Атл.) большего диаметра, чем лучевая, спускается вдоль локтевой кости до лучезапястного сустава. Она располагается между поверхностным и глубоким слоями мышц предплечья. Латеральнее гороховидной кости артерия
отдает ветку к глубокой ладонной дуге, а сама переходит в поверхностную ладонную дугу, соединясь анастомозами с ветвями лучевой артерии. Ветви локтевой артерии снабжают мышцы передней и задней групп предплечья, участвуют в образовании тыльной и ладонной сети запястья, питают лучевую и локтевую кости, под названием локтевой возвратной артерии поднимаются к области локтевого сустава.
Таким образом, в области локтевого сустава образуется богатая сеть окольного (коллатерального) кровообращения. В образовании сети принимают участие анастомозирующие друг с другом ветви всех трех артерий – плечевой, локтевой и лучевой.
На ладони располагаются две артериальные дуги (см. Атл.).
Поверхностная ладонная дуга образована главным образом концом локтевой артерии и небольшой поверхностной ладонной веткой лучевой артерии. Эта ветка очень тонка и лишь при нарушении движения крови через локтевую артерию участвует в формировании поверхностной ладонной дуги. Дуга лежит приблизительно посередине ладони, под ее поверхностным апоневрозом. От выпуклой стороны дуги отходят общие ладонные артерии пальцев; каждая из них делится на две ветви, которые образуют на концах пальцев многочисленные анастомозы.
Глубокая ладонная дуга тоньше поверхностной ладонной дуги и образована главным образом концом лучевой артерии, а от локтевой в нее поступает лишь небольшая ветка. Лежит глубокая ладонная дуга на ладонных межкостных мышцах и отдает свои артерии, которые впадают в общие ладонные артерии пальцев.
Помимо дуг, на кисти образуются ладонная и тыльная запястные сети. От последней в межкостные промежутки отходят тыльные пястные артерии. Каждая из них делится на две тонкие артерии пальцев.
Итак, кисть в целом и пальцы в особенности обильно снабжаются кровью из многих источников, которые благодаря наличию дуг и сетей хорошо анастомозируют между собой. Это, а также расположение собственных артерий пальцев на их обращенных друг к другу защищенных поверхностях можно считать приспособлением кисти к сложным манипуляциям.
Ветви грудной аорты. Грудная аорта расположена в заднем средостении, прилегает к позвоночному столбу. От грудной аорты отходят пристеночные и внутренностные ветви (см. Атл.).
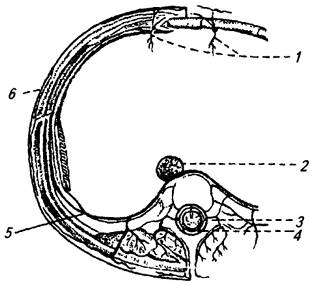
Пристеночные ветви представлены 10 парами межреберных артерий, которые отходят посегментно от III до XI межреберья. Эти артерии снабжают кровью позвонки, ребра, межреберные мышцы, мышцы и кожу спины и живота, а через небольшие веточки, проникающие в межпозвоночные отверстия, питают спинной мозг и его оболочки (рис. 2.13). Межреберные
Рис. 2.13. Схема расположения межреберных артерий:
1 – внутренняя грудная артерия; 2 – аорта; 3 – дорсальные ветви; 4 – спинальные ветви; 5 – передние межреберные; 6 – кожные ветви
артерии, а также верхние диафрагмальные снабжают кровью диафрагму и плевру. Они анастомозируют с ветвями внутренних грудных артерий.
Внутренностные ветви незначительны. Это 2–3 бронхиальные артерии, проникающие вместе с бронхами в легкие, кровоснабжают их и анастомозируют с ветвями легочных артерий. Их веточки идут к бронхиальным лимфатическим узлам, плевре и пищеводу. Короткие артерии пищевода в количестве 3–6 в нижних его отделах образуют анастомозы с левой желудочной артерией, а в верхних – с нижней щитовидной артерией; задние артерии средостения, снабжающие кровью его лимфатические узлы и жировую клетчатку; перикардиальные артерии направляются к задней поверхности околосердечной сумки. 
Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2024 stydopedia.ru Все материалы защищены законодательством РФ.
|