|
|
Опиоидные (наркотические) анальгетики12 Анальгетики
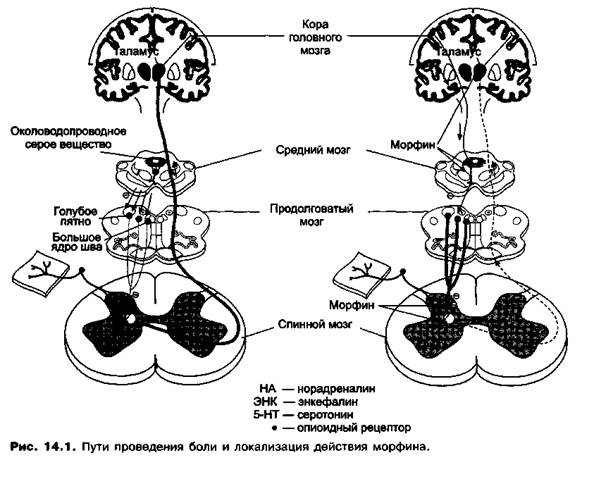
Анальгетики — вещества, которые избирательно ослабляют или устраняют чувство боли; не влияют на другие виды чувствительности и не угнетают сознание. Болевые ощущения могут быть устранены с помощью средств для наркоза. Однако средства для наркоза выключают также сознание и другие виды чувствительности. Для устранения боли применяют также местные анестетики. Однако, в отличие от анальгетиков, местные анестетики устраняют и иные виды чувствительности, блокируя вкусовые, температурные, тактильные и другие рецепторы. Таким образом, в качестве болеутоляющих средств анальгетики отличаются большей избирательностью действия по сравнению со средствами для наркоза и местными анестетиками. Устранение боли - основное показание для назначения анальгетиков. Вместе с тем для уменьшения боли могут быть использованы некоторые препараты, которые в основном применяют по другим показаниям (клонидин, карбамазепин, амитриптилин и др.), но которые обладают также и анальгетическими свойствами. Классификация лекарственных средств с анальгетической активностью 1. ЛС преимущественно центрального действия: а) опиоидные (наркотические) анальгетики; б) неопиоидные средства с анальгетической активностью; в) препараты смешанного механизма действия. ЛС преимущественно периферического действия. Понятие о ноцицептивной и антиноцицептивной системах Боль является сложной защитной реакцией. Болевые ощущения воспринимаются специальными рецепторами - ноцицепторами, которые расположены в коже, мышцах, капсулах суставов и внутренних органов, надкостнице и могут стимулироваться механическими, термическими и химическими раздражителями. Эндогенные соединения (брадикинин, гистамин, серотонин, простагландины) могут сенсибилизировать эти рецепторы к внешним раздражителям, а также непосредственно вызывать боль (например, при воспалении). Ноцицептивные импульсы распространяются по волокнам афферентных нервов и поступают в ЦНС к нейронам задних рогов спинного мозга. Здесь через систему вставочных нейронов возбуждение направляется по трем путям: 1) в передние рога спинного мозга - на двигательные мотонейроны. Их возбуждение проявляется быстрым защитным двигательным рефлексом со стороны скелетных мышц; 2) в боковые рога спинного мозга - на вегетативные нейроны симпатического отдела нервной системы, стимуляция которой приводит к функциональной адаптации внутренних органов (например, повышение артериального давления); 3) в головной мозг — по восходящим афферентным трактам к высшим структурам восприятия и оценки боли — стволу головного мозга, ретикулярной формации, таламусу, лимбической системе, коре головного мозга. Очевидно, что нейроны задних рогов спинного мозга имеют ключевое значение в восприятии и оценке болевой информации. Активность этих нейронов находится под контролем супраспинальной антиноцицептивной системы (так называемый контроль афферентного входа). В подкорковых структурах головного мозга (околоводопроводное серое вещество, большое ядро шва, голубое пятно) расположены нейроны, аксоны которых образуют нисходящие тормозные пути, заканчивающиеся на нейронах задних рогов спинного мозга. Активация нисходящей тормозной системы приводит к уменьшению выделения «ноцицептивных» медиаторов (субстанция Р, глутамат) и снижению активации вставочных нейронов, передающих информацию о боли. Таким образом, активация супраспинальной антиноцицептивной системы вызывает торможение проведения болевых импульсов по афферентным путям спинного мозга, что приводит к повышению порога болевой чувствительности. Иммунохимический анализ показал, что на нейронах околоводопроводного серого вещества, большого ядра шва и задних рогов спинного мозга находятся так называемый опиоидные рецепторы, специфические места связывания, с которыми взаимодействуют эндогенные анальгетические пептиды — энкефалины, динорфины и эндорфины. Различают несколько подтипов опиоидных рецепторов, которые различаются по чувствительности к вышеперечисленным эндогенным лигандам и эффектам, вызываемым активацией этих рецепторов. Выделяют μ- (мю-), κ- (каппа-) и δ (дельта-)-рецепторы (табл. 3.2.6.2.). Былиобнаружены эндогенные лиганды этих рецепторов - энкефалины, эндорфины, динорфины. : Таблица 3.2.6.2.Эффекты стимуляции опиоидных рецепторов
Опиоидные (наркотические) анальгетики Опий (от греч. opos — сок) - высохший на воздухе млечный сок из надрезов на незрелых коробочках снотворного мака (Papaver somniferum). Препараты опия издавна применяли при сильных болях, тревоге, бессоннице, в качестве противокашлевых средств, при диарее. В состав опия входит более 20 алкалоидов. Из них морфин, кодеин - производные фенантрена - обладают анальгетическими свойствами. Папаверин — производное изохинолина - не является анальгетиком; этот алкалоид оказывает миотропное спазмолитическое действие, т.е. расслабляет гладкие мышцы внутренних органов, кровеносных сосудов. Фармакологические свойства опия в основном определяются морфином, которого в опии содержится около 10%. Морфин был выделен из опия в 1806 г. и применяется в качестве лекарственного препарата. Морфин и ему подобные анальгетики являются агонистами опиоидных рецепторов антиноцицептивной системы и оказывают обезболивающее действие без утраты сознания или погружения в сон и угнетения других видов чувствительности. Основным механизмом анальгетического действия опиоидных анальгетиков является: 1) угнетение проведения болевых импульсов в афферентных путях ЦНС (нарушение передачи импульсов с окончаний первичных афферентов на вставочные нейроны спинного мозга); 2) усиление тормозного влияния нисходящей антиноцицептивной системы на проведение болевых импульсов в афферентных путях ЦНС; 3) изменение эмоциональной оценки боли. Действие наркотических анальгетиков опосредуется через опиоидные рецепторы. 1. В результате возбуждения пресинаптических опиоидных рецепторов, находящихся на окончаниях первичных афферентов, уменьшается выделение субстанции Р, при этом нарушается передача болевых импульсов на вставочные нейроны задних рогов спинного мозга. Вследствие стимуляции постсинаптических опиоидных рецепторов нарушается процесс деполяризации постсинаптической мембраны и угнетается активация вставочных нейронов под действием медиатора. Все это приводит к нарушению передачи болевых импульсов на уровне спинного мозга (спинальное действие) (рис. 14.1). 2. При стимуляции опиоидных рецепторов в сером околоводопроводном веществе и некоторых других отделах ствола мозга происходит активация нисходящей антиноцицептивной системы, оказывающей тормозное влияние на передачу болевых импульсов по афферентным путям спинного мозга (супраспинальное действие). Нисходящие тормозные влияния осуществляются при участии серотонина и норадреналина (см. рис. 14.1).
3. В результате действия наркотических анальгетиков на высшие отделы ЦНС изменяется эмоциональная оценка боли, снижается ее восприятие (даже если чувство боли сохраняется, оно меньше беспокоит больного). Вещества, которые стимулируют опиоидные рецепторы, различаются по характеру стимулирующего действия. Так, различают: 1) полные агонисты опиоидных рецепторов, т.е. вещества, которые способны вызывать максимальные для данной системы эффекты; 2) частичные агонисты опиоидных рецепторов, т.е. более слабые стимуляторы опиоидных рецепторов; 3) агонисты-антагонисты опиоидных рецепторов — вещества, которые стимулируют рецепторы одного типа и блокируют рецепторы другого типа. 
12 Не нашли, что искали? Воспользуйтесь поиском по сайту: ©2015 - 2024 stydopedia.ru Все материалы защищены законодательством РФ.
|